Vasculaire
Publié le 11 jan 2015Lecture 15 min
Diagnostic par ultrasons des thromboses veineuses des membres inférieurs
A. ELIAS, Service de médecine vasculaire et médecine interne, Hôpital Font-Pré, CH Intercommunal Toulon/La Seyne-sur-Mer
L’ultrasonographie en mode B couplée au Doppler selon différentes modalités est actuellement la méthode de choix pour le diagnostic des thromboses veineuses des membres inférieurs. L’efficacité diagnostique des ultrasons a été démontrée en comparaison avec un standard ou avec l’évolution clinique. Plusieurs approches stratégiques utilisant les ultrasons sont proposées en intégrant la clinique et le dosage plasmatique des D-dimères pour le diagnostic de la thrombose veineuse, mais aussi le scanner hélicoïdal pour le diagnostic de l’embolie pulmonaire. L’implémentation d’une stratégie dans la pratique doit tenir compte non seulement de son efficacité clinique et de son efficience au plan médico-économique en comparaison avec d’autres stratégies, mais aussi des capacités locales de son utilisation en termes de faisabilité, de disponibilité en matériel et en personnel expert.
Parmi les méthodes utilisées pour la détection des thromboses veineuses, les ultrasons présentent un intérêt théorique et pratique qui a conduit à leur utilisation maintenant de plus en plus fréquente, voire quasi exclusive. Ils ont la capacité de visualiser directement la veine et les structures avoisinantes grâce à l’échographie mode B, mais aussi d’étudier le flux grâce au système Doppler selon différentes modalités : Doppler continu, Doppler pulsé, Doppler couleur et mode énergie. C’est la seule méthode actuelle qui combine ces potentialités d’investigation morphologiques et fonctionnelles de la circulation veineuse. Les modalités d’exploration, les critères diagnostiques et l’efficacité des ultrasons sont conditionnés par de nombreux facteurs :
• la qualité technique de l’exploration qui dépend de l’appareillage, des conditions anatomiques et de l’expérience de l’opérateur ;
• le site veineux exploré ;
• le type de thrombose veineuse selon son étendue et l’obstruction qu’elle occasionne.
Méthodologie de l’évaluation
Les situations cliniques qui conduisent à la recherche d’une thrombose veineuse sont multiples : suspicion clinique de thrombose veineuse profonde ou de thrombose veineuse superficielle, dépistage des thromboses veineuses asymptomatiques dans des groupes à risque, en post-opératoire par exemple, suspicion de récidive, suspicion d’embolie pulmonaire. Ces situations se distinguent par des caractéristiques anatomiques, physiopathologiques et évolutives différentes. En conséquence, en fonction du contexte clinique, la réalisation, l’interprétation et la performance des ultrasons sont différentes. Ceci rend nécessaire leur évaluation dans chaque situation.
Les étapes de cette évaluation consistent à :
• décrire le test utilisé et les signes qui permettent d’identifier la thrombose ;
• analyser la faisabilité et la reproductibilité du test ;
• en étudier l’efficacité théorique en comparaison avec la stratégie ou le test de référence ;
• en étudier l’efficacité pratique en comparaison avec l’évolution clinique ;
• identifier la stratégie optimale en coût-efficacité ;
• utiliser la stratégie et en évaluer l’impact.
Objectifs de l’exploration
L’exploration a pour objectif :
• d’identifier et de caractériser la thrombose ;
• de préciser son siège et son étendue, l’importance de l’obstruction veineuse et son retentissement hémodynamique ;
• et de suivre son évolution.
Les autres objectifs concernent le diagnostic différentiel et le diagnostic étiologique. La mise en évidence d’une pathologie non thrombotique pouvant d’expliquer la symptomatologie (hématome, lésion musculaire, tendineuse ou ostéoarticulaire tel un kyste synovial) peut être utile et permet ainsi d’exclure plus facilement le diagnostic de thrombose veineuse profonde (TVP) lorsque celle-ci n’est pas objectivée ; plus encore, l’identification au cours de l’exploration veineuse d’une pathologie pouvant être à l’origine du processus thrombotique, qu’il s’agisse d’une compression extrinsèque (adénopathie, tumeur, vessie distendue, utérus gravide, etc.) ou non (anévrysme veineux, etc.), peut avoir un certain intérêt.
Réalisation de l’exploration
Modalités de l’exploration par ultrasons
Il existe de multiples variantes selon que l’on utilise l’échographie en mode B seule ou qu’on l’associe au Doppler.
Le Doppler continu permet d’obtenir un signal pur rapidement comparable entre deux sites opposés, mais l’inconvénient est qu’il est très opérateur-dépendant.
Le Doppler pulsé a l’avantage d’être plus facile et reproductible du fait de la précision qu’il apporte sur le site de prélèvement du volume d’échantillon dans une structure bien définie par l’échographie.
Le Doppler couleur ajoute un intérêt supplémentaire dans la visualisation des structures et du siège précis des perturbations des vélocités, par exemple au niveau d’une zone de compression veineuse extrinsèque. Le mode énergie a l’avantage théorique de visualiser les petites structures et les faibles vélocités, d’être indépendant de l’angle mais l’inconvénient de ne pouvoir déterminer le sens du flux ; ceci constitue une limite à l’identification des reflux, témoins d’une anomalie valvulaire primaire ou post-thrombotique.
Les agents de contraste ultrasonores ont la capacité d’augmenter le signal Doppler et pourraient avoir un intérêt dans l’exploration de certaines structures profondes d’accès difficile : veines thoraciques, veines pelviennes, veine fémorale profonde.
L’imagerie harmonique avec ou sans contraste devrait, elle aussi, avoir un intérêt particulier dans l’exploration des structures profondes par l’amélioration de la définition de l’image.
Le Doppler est utile dans les situations suivantes(1) :
• l’analyse du signal Doppler continu ou pulsé (« duplex ») au niveau du carrefour fémoral iliaque, réalisable dans des conditions optimales et reproductibles, à la recherche de signes indirects d’obstruction iliaque et cave inférieure ;
• l’étude du flux par Doppler couleur dans les veines difficiles à comprimer par la sonde en cas de doute sur l’existence d’une TVP en échographie mode B ;
• la recherche et l’évaluation du reflux valvulaire ;
• et enfin l’étude des caractéristiques du flux pour déterminer l’aspect évolutif d’un thrombus, en particulier lors d’une suspicion de récidive.
Conditions d’utilisation
De bonnes conditions techniques sont nécessaires pour obtenir une exploration adéquate et concernent le matériel, l’opérateur, le patient et le contexte clinique. Il faut :
• un équipement de haute résolution et un choix de sondes adaptées à la profondeur des structures ;
• un patient en parfaite résolution musculaire, sa vessie vide ; sa position est variable selon la région examinée ;
• des règles de réalisation pratique :
– examen bilatéral et comparatif du réseau veineux superficiel et du réseau veineux profond,
– balayage progressif d’emblée en coupe transversale, complété ensuite en coupe longitudinale,
– exploration des vaisseaux et des structures avoisinantes (inspection), test de compression veineuse par la sonde (palpation), étude du signal Doppler (auscultation et percussion) ; l’étude du signal Doppler est réalisée principalement au carrefour poplité et au carrefour fémoro-iliaque, avec un réglage optimal des paramètres (gain, filtre, angle Doppler, gamme des vitesses, etc.).
Ces conditions doivent permettre un véritable examen « clinique » des veines par ultrasons.
Technique(1)
Le déroulement de l’exploration est le suivant :
La veine cave inférieure est étudiée sur le patient en décubitus dorsal ou mieux encore latéral gauche, cuisses et genoux en flexion et en légère rotation externe. La sonde est placée latéralement en dehors des muscles droits de l’abdomen, et remonte progressivement jusqu’à la région xiphoïdienne ou parfois intercostale. Les segments sus- et sous-rénaux de la veine cave inférieure sont délimités par les artères et veines rénales. Pour étudier la veine iliaque, le patient est examiné en décubitus dorsal ou latéral. Des incidences multiples sont réalisées. La veine iliaque est dans une région délicate à explorer. En raison de la concavité pelvienne, sa compressibilité est difficile. L’iliaque interne n’est pas toujours visible et le Doppler couleur n’est pas fiable. La présence de cicatrices ou de pansements, en période post-opératoire par exemple, des gaz abdominaux ou une grossesse à terme, rendent parfois plus difficile l’exploration de ce segment.
L’exploration de la cuisse et de la région inguinale est en revanche facile. Le patient est en position semi-assise. On repère la veine fémorale superficielle qui peut être dédoublée, la veine fémorale profonde, la veine fémorale commune et la veine circonflexe. Le tiers inférieur de la veine fémorale superficielle peut être difficile à comprimer, que ce soit par une incidence antérieure ou postérieure. On peut s’aider en utilisant le Doppler couleur ou plus simplement en exerçant une contre-pression avec l’autre main (palpation bi-manuelle par sonde in terposée).
Le creux poplité est exploré sur un patient en décubitus dorsal ou en position semi-assisse par une vue interne pour le côté droit et par une vue externe pour le côté gauche. Les veines jumelles internes et externes se jettent le plus souvent directement dans la veine poplitée.
L’exploration de la jambe est de préférence réalisée en position assise. Lorsque cette position est impossible, on crée une dilatation des veines par la pose d’un garrot, d’un brassard gonflé au niveau de la cuisse, ou par une compression manuelle de la veine poplitée. Des incidences multiples sont possibles pour explorer les différentes loges musculaires : incidences antéro-interne, postérieure, postéro-externe, externe et antéro-externe. L’opérateur, en effectuant un balayage progressif, peut aisément repérer les structures osseuses qui permettront de reconnaître les veines principales (tibiales postérieures, péronières et tibiales antérieures), au nombre de deux pour chaque artère. Quant aux veines soléaires, elles sont branchées sur les veines principales.
Le réseau veineux superficiel (saphène interne ou grande saphène, saphène externe ou petite saphène), sera exploré systématiquement.
Interprétation des résultats
Veine normale
En échographie, la veine normale est vide d’échos, d’allure elliptique et présente une modulation respiratoire de sa paroi ou une modulation cardiaque pour les membres supérieurs ou pour les veines à proximité du cœur droit. La veine disparaît (collapsus total) sous l’effet d’une pression douce par la sonde d’échographie (test de compression veineuse), sauf lorsqu’il existe une contraction musculaire anormale ; cette compressibilité est difficile et inconstante au niveau de la veine iliaque.
Le signal Doppler présente des variations respiratoires ou cardiaques (signal spontané) ou en réponse à des manœuvres dynamiques, en particulier de chasse veineuse (signal provoqué). Le signal spontané analysé en Doppler continu ou en Doppler pulsé est différent selon la région examinée. Aux membres inférieurs, chez un sujet en décubitus dorsal, le tronc relevé de 45 à 60 degrés, par rapport au plan horizontal, il existe au niveau de la veine fémorale commune, en particulier, une rythmicité respiratoire avec inhibition inspiratoire spontanée. Lorsqu’on se rapproche des cavités cardiaques, on note en particulier au niveau de la veine cave inférieure sus-rénale une rythmicité non pas seulement respiratoire, mais aussi cardiaque (rythmicité auriculaire).
En Doppler couleur ou en Doppler énergie, on note un remplissage de la lumière par la couleur qui, dans des conditions optimales de recueil du signal, arrive au contact de la paroi veineuse.
Thrombose veineuse
(figures 1 à 12)
Les critères de thrombose veineuse décrits sont multiples. La thrombose peut donner en ultrasons des signes directs et des signes indirects.
Les signes directs sont les plus spécifiques et sont quasi constants. Il s’agit de l’image du thrombus. Le thrombus est surtout visible lorsqu’il est partiellement obstructif, non adhérent et mobile. Lorsque le thrombus est sub-occlusif, c’est une image en « double ligne » (double liseré) constituée par le thrombus et la paroi à son contact. En cas d’occlusion, le thrombus est mis en évidence sous la forme de matériel endoluminal en contraste avec la lumière normale d’une artère ou d’une veine de proximité, et en contraste avec la paroi et les structures environnantes.
Les signes indirects sont : l’incompressibilité de la veine, sa dilatation, la diminution de la cinétique pariétale ou valvulaire, les modifications du signal Doppler.
• L’incompressibilité de la veine est le signe le plus utilisé au niveau poplité et fémoral, mais il est retrouvé aussi au niveau du mollet et de la veine cave inférieure.
• La dilatation veineuse est visible à la phase initiale où le calibre de la veine peut doubler ou tripler en cas d’occlusion.
• La stase traduit un ralentissement circulatoire ; elle est le témoin d’un obstacle en aval veineux, soit par thrombose occlusive, soit par compression extrinsèque sévère, et n’est donc pas un signe spécifique ni sensible mais a priori un signe de « mauvais pronostic » permettant de prédire la progression au moins distale de la thrombose. La stase est à distinguer de l’image d’un thrombus « mobile » par son aspect en volute de fumée, et par le fait qu’elle disparaît lors d’une compression et lors d’une chasse veineuse et réapparaît rapidement.
• La diminution de la cinétique pariétale et valvulaire, parallèle aux modifications hémodynamiques, est constatée au sein de l’occlusion ou en amont. L’analyse de ce signe est difficile.
• Les modifications du signal Doppler, quelles que soient ses modalités, sont variées :
– absence de signal au sein d’un segment occlus sous réserve d’un bon angle Doppler, d’un large volume d’échantillon et d’autres conditions de recueil du signal (filtre de paroi bas, PRF basse, gain optimal, ..etc.) ;
– accélération des vélocités au sein d’une sub-occlusion récente, rare ;
– diminution du signal et surtout des modulations respiratoires (ou cardiaques) au sein d’une obstruction partielle ou en amont ;
– faible signal continu au niveau d’une collatérale sentinelle de l’occlusion ;
– déviation du flux par le réseau superficiel préexistant aux membres supérieurs ou aux membres inférieurs (veine saphène interne ou veine saphène externe) ; les variations respiratoires dépendent alors de la perméabilité des veines en aval ;
– diminution ou abolition du signal provoqué par les manœuvres dynamiques ;
– remplissage partiel ou absence de remplissage en couleur.
Au total, dans les zones habituellement faciles à comprimer, on retient que le diagnostic de certitude est fondé sur l’association de matériel endoluminal à l’incompressibilité de la veine, quasi constante grâce à la haute définition des appareillages. Lorsqu’il est isolé et très limité, le test de compression doit être considéré comme douteux en raison de faux positifs possibles, fréquents dans certaines pathologies comme les néoplasies pelviennes et les abcès(2).
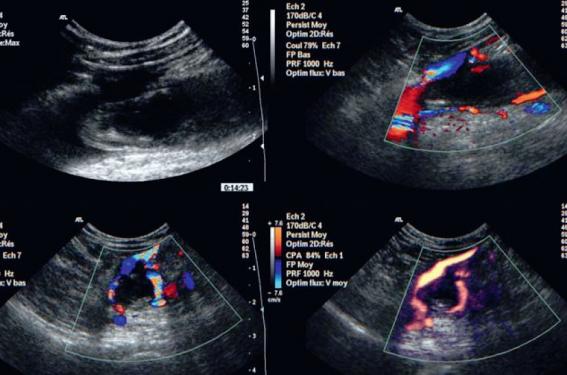
Figure 1. Image de thrombus partiel dans la veine poplitée non adhérent à la paroi, et image de stase au creux des valvules. DR
Figure 2. Image de thrombus sub-occlusif dans une veine soléaire en coupe longitudinale. DR
Figure 3. Image de thrombus sub-occlusif dans une veine péronière en coupe transversal. DR
Figure 4. Image de thrombus visualisé à son extrémité supérieure dans la veine fémorale commune entouré par le flux Doppler couleur et par le flux en mode énergie. DR
Figure 5. Signal Doppler normal dans la veine fémorale commune, modulé par la respiration avec inhibition inspiratoire spontanée. DR
Figure 6. Signal Doppler anormal de faible intensité et continu (absence de variation respiratoire). DR
Figure 7. Signal Doppler couleur montrant une accélération localisée des vélocités avec repliement du spectre Doppler (dit « phénomène d’aliasing ») dans la veine iliaque en rapport avec une compression extrinsèque. DR
Figure 8. Signal Doppler couleur et pulsé montrant une accélération des vélocités dans la veine iliaque en rapport avec une compression extrinsèque. DR
Figure 9. Image de séquelle de thrombose veineuse avec obstruction partielle et adhérence à la paroi dans la veine fémorale superficielle. DR
Figure 10. Image de séquelle de thrombose veineuse avec obstruction partielle, adhérence à la paroi et reflux en couleur dans la veine fémorale superficielle. DR
Figure 11. Signal Doppler couleur dans l’artère fémorale (en rouge) et dans la veine fémorale (en bleu). Noter un flux antégrade de sens normal dans la veine fémorale superficielle. DR
Figure 12. Signal Doppler couleur dans l’artère fémorale (en rouge) et dans la veine fémorale (en bleu). Noter un flux rétrograde de sens inversé dans la veine fémorale superficielle (de même sens que celui de l’artère correspondante) témoignant de l’existence d’un reflux valvulaire. L’absence d’image de séquestres et l’absence d’antécédents connus de thrombose pourraient être en faveur d’une insuffisance veineuse primaire profonde. DR
Aspects évolutifs(1)
L’évolution de la thrombose, surtout lorsqu’elle est initialement étendue, se fait rarement vers la recanalisation totale. Le plus souvent, malgré un traitement adéquat, il existe une phase d’organisation avant l’installation de séquelles définitives.
Ainsi, il faut distinguer les thromboses veineuses évolutives qui théoriquement nécessitent la poursuite du traitement anticoagulant, des thromboses veineuses chroniques. Les thromboses veineuses évolutives peuvent être « récentes » et sensibles aux thérapeutiques agressives, tel un traitement thrombolytique par exemple, ou « organisées », répondant peu ou pas à ce traitement.
Les tableaux 1 et 2 représentent les caractéristiques ultrasoniques de ces aspects évolutifs.
Des complications thrombotiques aiguës peuvent émailler l’évolution : la rethrombose sous traitement anticoagulant et la récidive après arrêt de celui-ci. Le tableau 2 montre les caractéristiques ultrasoniques qui permettent de distinguer théoriquement des séquelles de thrombose d’une récidive.
Autres anomalies
D’autres anomalies sont parfois observées :
• des signes d’insuffisance ventriculaire droite : augmentation du calibre veineux avec un aspect cylindrique de la veine, présence de contraste spontané, expansion systolique, diminution de la cinétique pariétale, transmission de la rythmicité auriculaire du flux aux veines des membres inférieurs, diminution du signal Doppler ;
• des signes de compression extrinsèque sans ou avec retentissement hémodynamique : accélération au niveau de la sténose, dilatation et ralentissement avec contraste possible en amont.
Avantages et limites techniques
L’exploration par ultrasons a l’avantage d’être non invasive, sans risque et peu coûteuse, mais aussi de pouvoir explorer à la fois la veine et les structures avoisinantes et de fournir des renseignements morphologiques et fonctionnels sur la circulation.
Elle requiert dans certains cas d’avoir un opérateur expérimenté comme toute autre exploration. De mauvaises conditions techniques et anatomiques, certaines conditions pathologiques (distension abdominale, cicatrice opératoire, contraction musculaire, grossesse, calcifications, scléroses, ...) peuvent être des limites à une investigation complète. Une autre limite importante est celle de ne pas pouvoir fournir une image cartographique. Un stockage de l’information sur bande magnétique, sur disquette magnéto-optique ou sur CD/DVD, un report des résultats sur un schéma des veines, sont parfois utiles.
Indications et résultats
Deux indications sont présentées : la suspicion clinique de thrombose veineuse des membres inférieurs, et la suspicion clinique d’embolie pulmonaire.
L’analyse de la littérature fait apparaître des différences importantes de pratique relatives à la méthodologie d’exploration, aux critères de thrombose, aux objectifs attendus et aux stratégies conséquentes mises en œuvre.
Suspicion clinique de thrombose veineuse profonde
Le tableau 3 montre deux approches techniques possibles du diagnostic de TVP chez les patients symptomatiques, leurs indications, leurs performances (efficacité théorique et fiabilité) et leur intérêt(3-8). Le tableau 4 montre les résultats des stratégies diagnostiques utilisant une exploration complète et unique par ultrasons (non répétée) dans cette indication(9-26), plus précisément leur sécurité d’utilisation en termes de risque thromboembolique clinique en l’absence de traitement anticoagulant lorsqu’elles sont initialement négatives (efficacité pratique). À l’opposé, l’exploration limitée, pour être efficace, doit obligatoirement être associée au dosage des D-dimères ou être répétée afin de détecter une éventuelle extension aux veines proximales d’une TVP distale non recherchée initialement. L’intégration des D-dimères réduit le coût de la stratégie(27). La figure 13 montre une proposition de stratégie face à une suspicion clinique de TVP chez les patients externes. La rentabilité des D-dimères est très faible chez les patients hospitalisés et le recours direct à l’imagerie par ultrasons est souhaitable.
Figure 13. Stratégie diagnostique face à une suspicion clinique de thrombose veineuse profonde des membres inférieurs chez les patients externes. La probabilité clinique est évaluée par le score de Wells P. Chez les patients externes, l’utilisation des D-dimères réduit de 20 à 30 % le recours aux ultrasons. Lorsque la probabilité clinique est forte, il est inutile de faire un dosage des D-dimères, un résultat négatif ne permettant pas d’exclure le diagnostic (16 % de TVP). Quelle que soit la probabilité clinique, un résultat positif n’est pas spécifique. Chez les patients hospitalisés, les D-dimères sont rarement négatifs et peu rentables. DR
Suspicion clinique d’embolie pulmonaire
Le diagnostic clinique d’embolie pulmonaire est difficile. Le but de l’exploration veineuse est de rechercher un foyer emboligène résiduel. La sensibilité des ultrasons pour la détection des TVP proximales dans cette indication est de l’ordre de 55 % et augmente à 93 % lorsque l’exploration est complète, au détriment d’une baisse modérée de la spécificité(28). Dans une analyse coût/efficacité, nous avons montré l’intérêt d’intégrer l’exploration complète par ultrasons dans la démarche diagnostique(29). La figure 14 montre une prise en charge diagnostique possible face à une suspicion d’embolie pulmonaire dont la probabilité clinique peut être estimée de différentes manières(30-32). La stratégie intègre aussi le dosage des D-dimères, éventuellement l’imagerie par ultrasons, mais surtout l’angiographie scanner.
Figure 14. Stratégie diagnostique face à une suspicion clinique d’embolie pulmonaire (EP). La probabilité clinique est estimée selon des scores validés (score de Wells P et score de Genève révisé). La stratégie est à adapter en fonction du contexte clinique et des disponibilités et compétences locales. Certaines stratégies n’utilisent pas les étapes D-dimères et/ou ultrasons. En cas de contre-indication à l’injection d’iode, la scintigraphie de ventilation perfusion pourrait être utile et remplacer le scanner. DR
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :