Publié le 02 jan 2023Lecture 5 min
Hypertension pulmonaire : les nouvelles recommandations
Denise CARO, d’après la communication de M. HOEPER (Hanovre, Allemagne) ERS 2022
Les recommandations de prise en charge de l’hypertension pulmonaire de 2015 viennent d’être actualisées. Elles comportent quelques changements à bien connaître(1).
Quelques modifications dans la classification
La classification clinique des hypertensions pulmonaires (HTP) en cinq groupes est conservée. Elle comporte néanmoins quelques modifications. Le groupe 1 comprend maintenant deux sous-groupes d’hypertensions artérielles pulmonaires (HTAP) idiopathiques selon la réponse au test de réactivité vasculaire, ainsi que les HTAP avec participation de troubles veineux ou capillaires. Dans le groupe 2, on distingue les HTP associées à une insuffisance cardiaque (IC) avec une fraction d’éjection préservée ou avec une fraction d’éjection altérée ; et les pathologies acquises ou congénitales responsables d’une HTP postcapillaire intègrent ce groupe. Des précisions ont été apportées dans le groupe 3 des HTP associées à une pathologie pulmonaire et/ou à une hypoxie : les pathologies obstructives pulmonaires ou les emphysèmes, les pathologies restrictives pulmonaires et l’hypoxie sans maladie pulmonaire (altitude) font leur apparition, tandis que les troubles respiratoires du sommeil en sont exclus. Il n’y a pas de changement au sein du groupe 4 des HTP associées à une obstruction des artères pulmonaires. Enfin, le groupe 5 des HTP associées à des mécanismes multiples et/ou peu clairs s’enrichit de trois situations cliniques : l’insuffisance rénale chronique avec ou sans hémodialyse, les tumeurs pulmonaires thrombotiques ou microangiopathiques et la fibrose médiastinale(1).
Un seuil de pression artérielle pulmonaire abaissé
Un des changements majeurs de ces recommandations porte sur la définition hémodynamique de l’HTP. Le seuil de pression artérielle pulmonaire moyenne (PAPm) qui était de 25 mmHg passe à 20 mmHg. En effet, une étude de 2016 montre qu’une PAPm comprise entre 19 et 24 mmHg est associée à une surmortalité par rapport à une PAPm < 18 mmHg (RR = 1,23 ; p < 0,001)(2).
Des précisions sont également apportées concernant les limites des HTP pré- ou postcapillaires. Le seuil de résistance vasculaire pulmonaire (RVP) définissant une HTP précapillaire passe de 3 WU (unité wood) à 2 WU, avec une PAPO (pression artérielle pulmonaire d’occlusion) normale (< 15 mmHg). L’HTP postcapillaire correspond à une PAPO élevée, > 15 mmHg. Celle-ci peut être isolée avec des RVP normales (< 2 WU) ou avec une participation précapillaire s’exprimant par des RVP élevées (> 2 WU).
Le changement de seuil de normalité des RVP est fondé sur la mise en évidence d’une plus faible probabilité de survie dès lors que les RVP dépassent 2,2 WU(3).
L’HTP au cours de l’exercice physique figure désormais dans les recommandations. Elle est définie par une baisse du rapport PAPm/débit cardiaque supérieure à 3 mmHg/L/min entre les valeurs de repos et d’exercice, mesurées lors d’un cathétérisme cardiaque droit. Le risque d’événements cardiovasculaires et de mortalité chez les patients avec une HTP durant l’exercice est plus élevé que chez ceux sans HTP, mais moins important que chez ceux avec une HTP au repos(4).
La richesse des tableaux cliniques
Des précisions ont été apportées concernant le diagnostic d’HTP et de son type. Au plan clinique, la symptomatologie est riche d’enseignements. Les signes peuvent être classés en fonction du stade d’évolution de la maladie ; ce sont, du plus précoce au plus tardif : la dyspnée à l’effort, la fatigue et l’épuisement rapide, la dyspnée en se penchant en avant, les palpitations, l’hémoptysie, la distension abdominale et les nausées à l’exercice, la prise de poids par rétention hydrique, et la syncope (pendant ou juste après effort physique).
Une dilatation de l’artère pulmonaire (rare) se traduit par : une douleur thoracique à l’effort (par compression de l’artère coronaire principale gauche), une dysphonie (par compression du nerf récurrent laryngé gauche), un souffle court, un sifflement, une toux, des infections des voies respiratoires basses, une atélectasie (compression des bronches).
À l’examen clinique, en cas d’HTP on trouve : une cyanose centrale, périphérique ou mixte, une accentuation de la composante pulmonaire du second bruit du cœur, un 3e bruit du cœur, un murmure systolique de régurgitation tricuspide, un murmure diastolique de régurgitation pulmonaire.
Des veines jugulaires dilatées et pulsatiles, une distension abdominale, une hépatomégalie et/ou une ascite, évoquent une insuffisance ventriculaire droite.
Une cyanose périphérique, des vertiges, une pâleur, des extrémités froides et/ou une recharge capillaire prolongée, aiguillent vers une insuffisance ventriculaire gauche.
Enfin certains signes peuvent renseigner sur la cause de l’HTP. Un hippocratisme digital avec cyanose évoque une fibrose pulmonaire, des bronchiectasies ou une hépatopathie ; des télangiectasies, des ulcérations de doigts ou une sclérodactylie doivent faire rechercher une sclérose systémique.
Les données de l’échographie cardiaque transthoracique
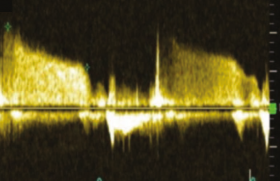
L’échographie cardiaque transthoracique couplée au Doppler est une étape essentielle du bilan. Non invasive, elle est faite en première ligne en cas de suspicion d’HTP. Elle permet de mesurer la vitesse maximale de la fuite tricuspide et d’étudier la morphologie et le fonctionnement du cœur droit, de la veine cave inferieure et de l’artère pulmonaire.
La probabilité échographique d’HTP (faible, intermédiaire ou haute) est fonction de la vitesse maximale de la fuite tricuspide et de la présence ou non de signes indirects d’HTP.
En cas de vitesse < 2,8 m/s sans autre signe échographique, la probabilité d’HTP est faible ; avec des signes échographiques, elle est intermédiaire ; dans ce cas, s’il existe des facteurs de risque d’HTAP ou d’HTP associée à une maladie thrombo-embolique chronique, il faut faire un cathétérisme cardiaque droit. Une vitesse comprise entre 2,8 et 3,4 m/s, sans autre signe échographique, correspond à une probabilité d’HTP intermédiaire ; de la même façon, en cas de facteurs de risque on fera un cathétérisme cardiaque droit ; en présence d’autres signes, la probabilité est élevée. Enfin une vitesse de fuite > 3,4 m/s correspond à une probabilité élevée d’HTP ; le diagnostic est confirmé par cathétérisme cardiaque droit. Il est recommandé de pratiquer cet examen dans un centre spécialisé et selon les protocoles standardisés. La stratégie diagnostique a pour objectif de détecter précocement l’HTP et d’orienter rapidement les patients à haut risque vers un centre spécialisé.
D’après la communication de M. Hoeper (Hanovre, Allemagne) ERS 2022
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :