Publié le 05 juil 2005Lecture 6 min
Infarctus du myocarde lié à la consommation régulière de cannabis
S.-L. BENNANI, N. HADDOUR, M. LOUBARIS, I. LAHLOU, L. OUKERRAJ, R. BOUHOUCH, M. CHERTI et M. ARHARBI, CHU de Rabat, Maroc

Le cannabis et la marijuana sont des drogues largement répandues, surtout au sein des populations jeunes. Contrairement aux idées reçues, elles ont de nombreux effets sur le système cardio-vasculaire. La consommation régulière de cannabis serait un facteur de risque important, bien que rare, de survenue d’événements coronariens majeurs.
Observation
Mr. H.-M., âgé de 28 ans, célibataire, est admis aux urgences cardiologiques en mai 2001 pour prise en charge de douleurs thoraciques. Le patient n’avait pas de facteurs de risque particuliers. L’interrogatoire a retrouvé une notion de consommation régulière de cannabis, la dernière remontant à 48 h, c’est-à-dire 24 h avant le début de sa douleur. Il n’y avait pas d’autres antécédents particuliers.
Les premiers symptômes avaient débuté 4 mois plus tôt avec des douleurs thoraciques précordiales, sans irradiation, à type d’oppression, durant en moyenne 15 à 30 min, et survenant au repos. Ces douleurs ont récidivé la veille de son hospitalisation et ont duré 1 heure, motivant son admission aux urgences puis son transfert en cardiologie pour prise en charge.
L’examen à son admission a montré un patient conscient, légèrement dyspnéique au repos, ne présentant pas de douleurs thoraciques. L’état hémodynamique était stable, avec une pression artérielle à 100/60 mmHg, un pouls à 75/min, et une saturation en O2 à 93 % en air ambiant. L’auscultation cardiaque a mis en évidence un rythme régulier, avec des bruits du cœur bien perçus, sans souffle surajouté. L’auscultation pleuropulmonaire a retrouvé un murmure vésiculaire bien perçu, avec quelques crépitants aux bases pulmonaires. Il n’y avait pas de signes d’insuffisance cardiaque droite. Les pouls périphériques étaient présents et symétriques, et il n’y avait pas de souffle sur les axes vasculaires. Le reste de l’examen somatique était sans particularités.
L’électrocardiogramme s’inscrivait en rythme régulier sinusal à 74 bpm, avec un axe du QRS à 60°, un PR à 0,16 s, un aspect d’infarctus du myocarde antérieur étendu avec un sus-décalage persistant du segment ST et une négativation des ondes T.
La radiographie pulmonaire montrait un cœur de taille normale et une légère surcharge pulmonaire.
Le taux de troponine était à 15 ng/ml à l’admission, pour atteindre un pic de 120 ng/ml au bout de 24 h.
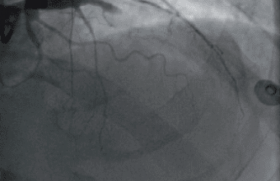
La coronarographie, réalisée 4 jours après son hospitalisation, a montré une sténose très serrée de l’artère interventriculaire antérieure (IVA) moyenne, à bon lit d’aval. La ventriculographie a mis en évidence une hypocinésie antérieure et apicale et une fraction d’éjection (FE) à 50 %. Une angioplastie de l’IVA moyenne a été réalisée avec succès.
L’échocardiographie transthoracique a montré un ventricule gauche non dilaté (diamètres télédiastolique à 56 mm et télésystolique à 38 mm), une hypocinésie antéro-apicale et septale et une FE estimée à 50 %. Il n’y avait pas de valvulopathie notable, les cavités droites étaient de taille normale et il n’y avait pas d’hypertension artérielle pulmonaire. Le péricarde était sec.
Sur le plan étiologique, le bilan lipidique complet (cholestérol total à 4 mmol/l, HDL-cholestérol à 1,9 mmol/l, LDL-cholestérol à 2,12 mmol/l, et triglycérides à 3,8 mmol/l), le dosage des apolipoproteines A1, A2 et B, les bilans inflammatoire et thyroïdien étaient normaux. Un bilan immunologique comprenant les anticorps antinucléaires, anti-DNA, antimitochondries, anticardiolipine et antiphospholipides de type IgG et IgM, ainsi qu’un TPHA et un VDRL, n’a rien montré de particulier. Un bilan de thrombophilie a également été réalisé, avec dosages des protéines C, S, de l’homocystéine, du facteur VIII, ainsi que la recherche d’une résistance à la protéine C activée et d’une mutation des facteurs II et V Leiden. Il était normal. Le dosage de l’antithrombine III n’a pas été effectué, le patient étant déjà sous héparinothérapie.
Ainsi, le seul facteur de risque d’IDM retrouvé chez ce patient était la consommation régulière de cannabis.
Traitement
Le patient a bénéficié initialement pendant son hospitalisation d’un traitement associant une héparinothérapie, de l’aspirine (160 mg/j) ; un bêtabloquant (aténolol 100 mg/j), un inhibiteur de l’enzyme de conversion (ramipril 2,5 mg/j), et un diurétique (furosémide 40 mg/j pendant 2 jours).
L’évolution a été marquée par une régression de l’insuffisance ventriculaire gauche initiale et par l’absence de récidive ischémique.
Discussion
Sujets à risque
Marijuana et cannabis sont les drogues les plus répandues dans le monde. Aux États-Unis, plus de 33 % de la population âgée plus de 12 ans en a consommé au moins une fois durant la vie, 8,6 % dans l’année passée, et 5 % dans le mois précédant l’enquête. Plusieurs auteurs ont rapporté la survenue d’IDM, immédiatement après une consommation de marijuana ou de cannabis, chez des patients jugés jusque-là à bas risque.
L’étude réalisée par Mittleman et coll. regroupant 3 882 patients ayant présenté un IDM, a montré que l’âge moyen des utilisateurs (3,2 %) était sensiblement plus bas que celui des autres patients admis (44 ± 8 ans versus 62 ± 13 ans ; p < 0,001). Comparés aux non-fumeurs de cannabinoïdes, les fumeurs sont plus souvent des hommes, des tabagiques chroniques et des obèses. Chez notre patient, seule la consommation de cannabis a été retrouvée.
Près de 70 % des patients avouent une consommation mensuelle, et plus de 40 % une consommation hebdomadaire ; 30 % des patients ont fumé dans les 24 heures précédant leur IDM (comme c’était le cas de ce patient), et moins d’1 % dans l’heure qui précède. Cependant, le nombre de patients est certainement sous-estimé, d’où l’intérêt d’un interrogatoire ménageant la confidentialité.
Sur la base de certaines études, il s’avère que jusqu’à 1 heure après l’usage de marijuana ou de cannabis, le risque d’IDM est 4 à 5 fois plus élevé. Cette augmentation du risque est moindre comparativement à celle observée chez les utilisateurs de cocaïne, où le risque d’IDM dans l’heure qui suit cet usage est multiplié par 24.
Effets des cannabinoïdes sur le système cardio-vasculaire
Les cannabinoïdes sont connus pour avoir des effets biologiques majeurs, médiés par l’activation de récepteurs spécifiques, présents dans le cerveau, les cellules du système immunitaire, les vaisseaux sanguins et le cœur.
Du point de vue cardio-vasculaire, l’hypothèse principale est une inadéquation entre les besoins myocardiques en O2 et les apports, qui eux, sont sensiblement diminués.
Une augmentation dose–dépendante de la fréquence cardiaque, allant de 20 à 100 %, est classique, bien qu’il y ait des variations interindividuelles, avec un pic 10 à 30 min après avoir commencé à fumer de la marijuana ou du cannabis. La pression artérielle est typiquement élevée au repos, avec fréquemment, une hypotension orthostatique qui est symptomatique. Ces effets cardio-vasculaires semblent être médiés par le système nerveux autonome.
En sus des effets hémodynamiques, l’usage des cannabinoïdes est associé à une augmentation de la carboxyhémoglobine, d’où une baisse de la capacité de transport de l’O2.
Ces deux types d’effets abaissent le seuil angineux chez les patients suivis pour un angor d’effort stable. Certains auteurs ont rapporté que la durée d’effort provoquant un angor diminue de 48 % après une seule cigarette contenant de la marijuana ou du cannabis, versus 23 % après avoir fumé une cigarette contenant une forte dose de nicotine, et 8,6 % s’il s’agissait d’un placebo.
Par ailleurs, les cannabinoïdes affectent également la balance hémostatique ; ils semblent augmenter l’activité du facteur VII et modifier la fonction plaquettaire. Le mécanisme proposé est que l’IDM survient quand une plaque athéroscléreuse vulnérable, qui n’est pas nécessairement sténotique, se rompt en réponse à un stress hémodynamique. Celui-ci est provoqué par l’inadéquation des besoins et des apports en O2, due à la consommation de cannabis ou de marijuana.
Conclusion
La consommation de cannabinoïdes, phénomène relativement fréquent, est devenu un facteur de risque de la maladie coronaire, qu’il faut savoir rechercher, notamment chez les sujets jeunes.
Il serait intéressant de réaliser d’autres études pour définir avec précision le risque individuel au sein des populations qui en consomment de manière régulière et importante.
Une bibliographie sera adressée aux lecteurs sur demande au journal.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :