
Publié le 14 déc 2016Lecture 5 min
Cholangiopancréatographie rétrograde par voie endoscopique - Survenue d’une embolie gazeuse paradoxale, coronaire et cérébrale : une situation à connaître
R. RIHANI, J.-B. LANDEL, J.-M. LEMAHIEU, Hopital Saint-Philibert, Lomme
L’embolie gazeuse est un événement rare et potentiellement de mauvais pronostic notamment lorsqu’il s’agit d’une embolie cardiaque et/ou cérébrale.
Nous rapportons le cas d’un patient ayant bénéficié d’une sphynctérotomie par voie endoscopique et qui a été victime à la fin du geste d’un arrêt cardiovasculaire secondaire à une fibrillation ventriculaire. Le tableau clinique devrait être connu pour adopter les démarches diagnostique et thérapeutique adéquates.
Observation
Il s’agit d’un patient de 45 ans, hospitalisé dans notre service de gastroentérologie en raison d’épigastralgies et d’une cholestase anictérique. Les examens paracliniques vont mettre en évidence une dilatation des voies biliaires, sans syndrome de masse, sur une pancréatite chronique calcifiante qui nécessite une cholangiopancréatographie rétrograde endoscopique (CPRE). Ce geste est réalisé sous anesthésie générale et va mettre en évidence une sténose de la voie biliaire principale nécessitant l’implantation d’une endoprothèse.
Au décours de cette implantation, le patient va présenter un arrêt circulatoire sur fibrillation ventriculaire. Après deux chocs électriques externes, un retour en rythme sinusal est obtenu et l’ECG met en évidence un sus-décalage dans les dérivations inférieures et antéroseptales (figure 1).
Figure 1. Sus-décalage ST inférieur et antéroseptal.
L’état hémodynamique du patient est instable et nécessite l’emploi de drogues vasoactives. Il est transféré en urgence en salle de cathétérisme pour une prise en charge de ce syndrome coronarien aigu (SCA).
À l’arrivée en salle de cathétérisme, l’ECG montre un sus-décalage dans le territoire antéroseptal, qui est maximal en V2 et V3, puis qui décroît jusqu’en V4, avec un aspect en dôme compatible avec un infarctus isolé de la paroi antérieure du ventricule droit (figure 2). Le sus-décalage inférieur a disparu.
Figure 2. Sus-décalage ST antéroseptal.
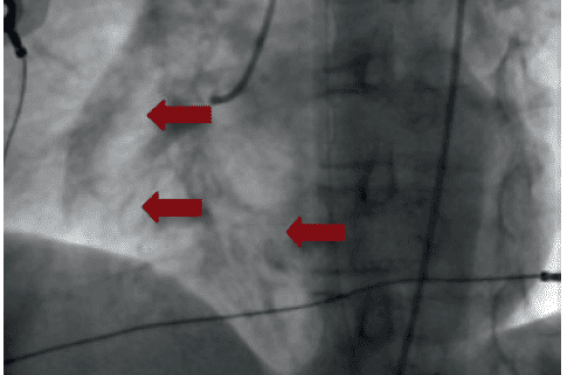
À la coronarographie et avant l’opacification des artères coronaires, nous remarquons la présence de bulles d’air dans les cavités cardiaques droites et gauches (figure 3). Les artères coronaires sont angiographiquement normales, tout au plus existe-t-il un flux ralenti au niveau de l’artère ventriculaire droite. Le diagnostic d’embolie gazeuse est posé.
Figure 3. Bulles d’air.
L’échographie cardiaque transthoracique confirme la présence d’air dans les cavités cardiaques.
Une sonde type queue de cochon est insérée dans le ventricule gauche puis dans le ventricule droit pour aspirer la totalité des bulles d’air intracardiaques.
Rapidement, l’état hémodynamique se stabilise et l’apport d’amines est diminué puis arrêté. Cependant le patient demeure inconscient, son examen neurologique est anormal avec une tétraplégie et une irritation pyramidale aux quatre membres.
Le patient va bénéficier d’un scanner cérébral, qui va confirmer l’embolie gazeuse cérébrale, et va être dirigé vers le service de réanimation pour oxygénation hyperbare et poursuite de la prise en charge. Au 9e jour, le patient quitte le service de réanimation avec comme seule séquelle, un léger déficit moteur du membre supérieur droit. L’échographie transœsophagienne va retrouver un foramen perméable qui relèvera d’une fermeture percutanée.
Discussion
L’embolie gazeuse veineuse peut survenir dans différentes circonstances telles que la désadaptation d’un cathéter périphérique ou central, une biopsie pulmonaire, une ERCP, voire même un acte sexuel(1-4). Une embolie paradoxale, veineuse et artérielle, n’est possible qu’en présence d’un shunt droit-gauche tel qu’un foramen ovale perméable ou une malformation artérioveineuse pulmonaire. Toute la gravité du tableau vient de la possibilité d’une embolisation au niveau des artères coronaires et des artères cérébrales.
Dans le cas que nous rapportons, nous proposons le schéma physiopathologique suivant : l’air entre dans le système veineux porte puis cave inférieur suite à la section de veinules par la sphinctérotomie, cette irruption d’air est favorisée par l’inflation d’air sous pression dans le duodénum. Puis l’air arrive dans l’oreillette droite, puis dans les artères pulmonaires avec pour conséquence une embolie gazeuse pulmonaire et une élévation des pressions dans les cavités droites. Ceci vient s’ajouter à l’augmentation de la pression auriculaire droite secondaire à la pression abdominale élevée après inflation d’air dans le duodénum et à l’éventuelle ventilation avec une pression positive en fin d’expiration. Cette augmentation de la pression auriculaire droite va favoriser le shunt de droite à gauche et la quantité d’air qui va passer du côté gauche va être proportionnelle à l’élévation de la pression auriculaire droite. En décubitus dorsal, l’air aura tendance à gagner les zones élevées à savoir les parois antérieures de l’oreillette droite et du ventricule droit. En cas de passage à travers un foramen ovale perméable, l’air, après franchissement de la valve aortique, aura tendance à passer dans la coronaire droite et surtout dans sa branche antérieure qu’est l ’artère ventriculaire droite.
Ainsi, dans notre observation, l’ECG initial après retour au rythme sinusal, montrait un sus-décalage du segment ST dans le territoire inférieur et dans le territoire antéroseptal avec un aspect en dôme, puis l’air va persister uniquement dans l ’artère ventriculaire droite avec à l’ECG un aspect d’infarctus isolé du ventricule droit au niveau de sa paroi antérieure mimant un infarctus antéroseptal. Dans tous les cas décrits dans la littérature et en cas d’embolie gazeuse paradoxale au niveau coronaire, c’est toujours un sus-décalage du segment ST dans le territoire inférieur qui se produit, associé ou non à un sus-décalage dans le territoire antéroseptal. Nous retrouvons le même tableau ECG en cas d’embolie gazeuse lors d’une procédure par voie transeptale(5) avec, dans cette situation en général, une résolution rapide au bout de quelques minutes et une évolution sans conséquences car il s’agit là de petites quantités d’air qui sont embolisées. Il en va autrement lors d’une embolie gazeuse paradoxale où la quantité d’air peut être très importante. En effet, dans la littérature, lorsque survient une embolie paradoxale coronaire et cérébrale, le pronostic du patient est engagé avec une mortalité de l’ordre de 50 %(6). Ceci incite à mettre en place une conduite à tenir adéquate qui consiste à établir un diagnostic rapide et l’examen le plus rentable serait un scanner cérébral et thracoabdomino-pelvien(7), d’aspirer le plus d’air possible dans les cavités cardiaques et d’adresser le patient dans un service d’oxygénothérapie hyperbare.
Conclusion
Le tableau clinique de l’embolie gazeuse paradoxale, devrait être connu de tous les cardiologues et peut se présenter sous la forme d’un syndrome coronarien aigu avec sus-décalage du segment ST dans le territoire inférieur et ou antéroseptal.
Une fois l’instabilité hémodynamique et électrique maîtrisée, le pronostic est lié à l’atteinte anoxique cérébrale qui nécessite une oxygénothérapie hyperbare en urgence.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :


