Rythmologie et rythmo interventionnelle
Publié le 07 avr 2009Lecture 5 min
Ablation : outils et énergies
S. ABBEY, CHU de Nantes
La rythmologie a connu un véritable essor depuis une vingtaine d’années. Différentes énergies ont été testées pour créer des lésions intramyocardiques, les principales étant le courant de radiofréquence et la cryoablation.
La radiofréquence (RF)
Le but est de transformer une énergie électromagnétique en une énergie thermique au niveau des tissus. En effet, au-delà d’une température d’environ 50° C, un effet lésionnel se crée avec apparition d’une dessiccation du tissu, dénaturation des protéines et coagulation sanguine (figure 1).
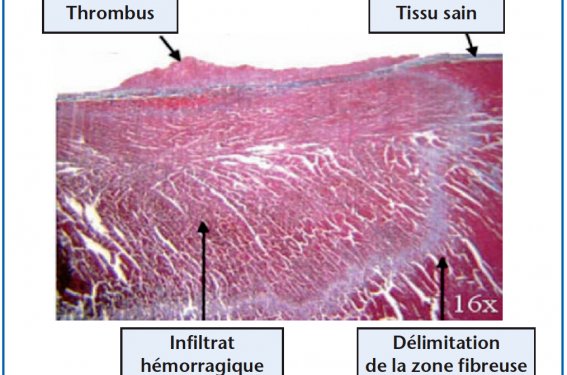
Figure 1. Exemple de lésion induite par RF.
Le courant de RF est émis par un générateur sous forme de courant électrique sinusoïdal alternatif entre une électrode le plus souvent unipolaire (au contact du tissu) et une plaque dispersive cutanée. Un échauffement résistif en résulte surtout au contact de l’électrode et de l’endocarde (moins important au niveau de l’électrode cutanée dont la surface est plus grande). Cette chaleur diffuse ensuite au sein du myocarde par conduction (plateau de température au bout de dizaines de secondes) puis diminue du fait de la circulation sanguine.
Les effets sont marqués histologiquement par une zone centrale nécrotique entourée d’un infiltrat hémorragique qui va progressivement aboutir à une zone fibreuse, ovoïde, bien délimitée (de quelques heures à 4-5 jours).
Afin d’obtenir ces effets, la température au contact tissu-électrode doit être > 50 ° mais < 100 °C. Au-delà, un dépôt composé de thrombus et de protéines dénaturées se forme autour de l’électrode et empêche la diffusion de la chaleur (diminution de la surface fonctionnelle effective). La puissance du courant est alors concentrée sur une zone plus petite avec le risque de carbonisation, voire de tamponnade par vaporisation (popping). Les générateurs actuels disposent d’arrêt automatique des applications de RF en cas d’élévation de température ou d’augmentation rapide d’impédance.
Le succès de l’ablation par RF dépend de la juste localisation du substrat arythmogène et des paramètres biophysiques de l’application. La taille de la lésion dépend de l’échauffement du tissu en superficie (corrélé à la température de l’électrode) et surtout en profondeur (corrélé à la puissance).
La température au contact électrode-tissu (qui ne traduit cependant pas la température intramurale) dépend de la stabilité de l’électrode et du flux sanguin de lavage.
En cas d’instabilité de la sonde, une gaine pourra être utilisée pour permettre un meilleur contact.
En cas de zone cible faiblement vascularisée (faible dissipation du courant par convection), on constate une élévation rapide de la température avec une puissance délivrée faible.
En cas de zone cible volumineuse ou profonde, des cathéters à plus large électrode distale peuvent êtres utilisés. Des cathéters de 8 mm (au lieu des 4 mm habituels) permettent une application plus large et un refroidissement plus important par le lavage sanguin de l’extrémité de la sonde (donc une puissance plus élevée) selon l’application parallèle ou perpendiculaire à la paroi. (figure 2)
Figure 2. Extrémités de sondes de 4 mm et 8mm et à irrigation.
La puissance de l’application est corrélée à la profondeur des lésions et est asservie à la température. En cas de puissance délivrée basse, des sondes irriguées pourront être utilisées (la température de la sonde ne reflétant alors plus ni celle de l’interface électrode-tissu ni celle en profondeur). Le rétrocontrôle température-puissance n’a plus lieu d’exister. Dans ce cas, la température cible est de 40-45° C avec des puissances limitées à 30-35 W dans les oreillettes et 50 W dans le ventricule pour éviter les phénomènes de vaporisation.
L’impédance témoigne de la qualité du contact électrode-tissu. Elle décroît de 5-10 W après le début de tirs et témoigne de la formation de la lésion. En cas d’augmentation brutale, l’application doit être arrêtée pour éviter les phénomènes de vaporisation.
La durée des applications doit être > 40, voire 90 s pour atteindre la température cible en profondeur des tissus.
La qualité de l’ablation va dépendre de la titration de ces différents paramètres. L’efficacité est analysée par l’arrêt de la tachycardie, la disparition du potentiel ciblé ou par la diminution de l’amplitude de l’électrogramme bipolaire enregistré d’environ 90 %.
Ces applications réalisées sur l’endocarde peuvent être transmurales selon l’épaisseur des tissus et source de complications graves par échauffement des tissus environnants (risque de fistule atrio-œsophagienne, etc.).
Les progrès actuels concernent également les formes des cathéters et les modes d’application du courant (unipolaire et bipolaire). Il est de plus en plus utile d’effectuer des lésions contiguës en ligne, notamment lors de l’ablation de la fibrillation atriale. Au lieu d’effectuer ces ablations « point par point », ces cathéters dédiés permettent des applications simultanées.
La cryoablation
Le refroidissement du tissu se fait à partir de l’extrémité du cathéter d’ablation graduellement. On constate une phase de refroidissement accompagnée d’effets transitoires (hypothermie) puis la formation de glace extra- et intracellulaire (ruptures cellulaires et tissulaires et décompositions biochimiques) et enfin, en post-décongélation, la mort cellulaire (nécrose et apoptose).
Deux types d’effets sont observés :
– une perte transitoire et réversible des propriétés électrophysiologiques du tissu pour un refroidissement modéré. Le cryomapping est la possibilité de tester un site d’ablation en appliquant une température de -30 °C pendant 60 s ;
– pour un refroidissement plus important (-75 °C), la lésion va être effective. La cryoablation est la création d’une lésion permanente (température de -75 °C pendant 240 s). Durant cette phase, le cathéter se trouve collé au tissu (stabilité du cathéter) jusqu’au réchauffement.
Les autres techniques sont moins utilisées en pratique
Le laser qui, par pénétration de lumière dans le tissu s’accompagne d’un dégagement de chaleur. Les lésions sont homogènes, bien limitées, hémisphériques, sans perforation ni thrombus, mais sont de localisation difficilement prévisible.
Les micro-ondes : ces ondes électromagnétiques à haute fréquence provoquent l’oscillation de dipôles moléculaires (molécules d’eau du plasma en particulier). L’agitation moléculaire crée une énergie cinétique et un dégagement de chaleur. Les lésions sont plus grandes, plus larges qu’avec la RF, et demandent beaucoup moins de précision dans le contact, mais la lésion est produite très lentement.
Les ultrasons : l’oscillation d’un cristal piézo-électrique sous l’effet d’un courant électrique produit des ondes sonores à hautes fréquences. Son avantage est la dissipation de l’énergie dans le tissu, bien meilleure que dans le sang.
En pratique
L’ablation par RF est la technique la utilisée en pratique courante.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :