Rythmologie et rythmo interventionnelle
Publié le 02 oct 2012Lecture 7 min
Cardioversion électrique ou pharmacologique - Quels critères de choix ?
S. FAZAA, A. ROSA, E. MARIJON, N. COMBES, S. COMBES, J.-P. ALBENQUE, S. BOVEDA, Clinique Pasteur, Toulouse

La fibrillation auriculaire est l’arythmie cardiaque soutenue la plus fréquente, elle touche 1 à 2 % de la population générale. Plus de 6 millions d’Européens souffrent de cette arythmie. Lors de la découverte d’une fibrillation auriculaire persistante, symptomatique mais bien tolérée, une cardioversion pharmacologique sera débutée, avec une couverture anticoagulante efficace, en accord avec les dernières recommandations de 2012. En l’absence de retour en rythme sinusal, une cardioversion électrique pourra alors être planifiée. Après régularisation, se posera la question des traitements anticoagulant et antiarythmique qui devront le plus souvent être poursuivis au long cours.
Pourquoi restaurer le rythme sinusal ?
Les objectifs du traitement de la fibrillation auriculaire (FA) sont de soulager les symptômes présents et d’optimiser la fonction cardiaque. Ceci revient à restaurer la systole atriale qui permet à son tour d’améliorer les symptômes et la qualité de vie des patients d’une part et améliorer l’hémodynamique d’autre part.
Il faut aussi insister sur le rôle de la FA dans l’augmentation du risque d’accident vasculaire cérébral (jusqu’à 7 fois plus comparativement aux patients en rythme sinusal)(1,2). Ce risque dépend de plusieurs marqueurs dont l’âge est un des facteurs incontournables. C’est ainsi que dans l’étude Framingham, le risque annuel d’AVC était de 1,5 % pour les patients de 50 à 59 ans et 23,5 % pour ceux de 80 à 89 ans(3). Ceci permet aussi de déduire qu’il existe une augmentation significative du risque de mortalité globale chez les patients en arythmie.
Sur ce sujet, les résultats discordants des études AFFIRM (Atrial Fibrillation Follow-up Investigation of Rythm Management) ou RACE (RAte Control versus Electrical cardioversion) ont laissé tout le monde dans l’expectative(4,5) : faut-il restaurer le rythme sinusal ou seulement contrôler la fréquence ventriculaire ? Les traitements pharmacologiques permettent de restaurer le rythme sinusal, au prix d’effets délétères pouvant annuler tout leur bénéfice. Il paraît donc logique de privilégier une stratégie de contrôle de la fréquence cardiaque dans une population de personnes âgées, si elles sont peu symptomatiques. À l’inverse, chez des patients jeunes, indemnes de cardiopathie, une stratégie de contrôle du rythme sinusal sera plutôt proposée.
La décision d’effectuer une cardioversion, qu’elle soit pharmacologique ou électrique, sera prise en fonction de plusieurs facteurs : l’âge du patient, sa morbidité, l’ancienneté de la FA, la sévérité des symptômes et la cardiopathie sous-jacente ainsi que l’évolutivité possible selon la thérapeutique adaptée au cas par cas, entre autres(6).
FA récente : critères de choix cliniques
En fonction des antécédents médicaux, des symptômes et du contexte clinique, le médecin peut recourir à une cardioversion qui peut être pharmacologique (CP) visant à rétablir le rythme sinusal par l’administration d’antiarythmiques ou électrique (CE).
Dans les deux cas, le risque emboligène n’est pas négligeable et nécessite donc un recours strict aux recommandations pour adapter l’anticoagulation nécessaire(6). Schématiquement, deux types de situations seront rencontrés :
• FA de plus de 48 h ou dont l’ancienneté est inconnue : administration d’anticoagulants oraux (INR 2,0-3,0) depuis au moins 3 semaines avant et 4 semaines après la cardioversion (classe I/niveau d’évidence : B).
• FA nécessitant une cardioversion immédiate en raison d’une mauvaise tolérance hémodynamique : héparine IV en bolus avec relais par HBPM à dose efficace (classe I/niveau d’évidence : C). De la même manière, la découverte d’une FA récente (< 48 heures) pourra se faire dans des circonstances cliniques bien différentes orientant vers le type de cardioversion (figure 1)(6) :
• En cas de mauvaise tolérance hémodynamique, nécessitant alors le recours à une CE immédiate après anticoagulation (voir ci-dessus).
• En cas de bonne tolérance hémodynamique, permettant ainsi une tentative de CP préalable, par flécainïde, propafénone IV ou amiodarone IV, selon l’absence ou la présence d’une cardiopathie sous-jacente.
Figure 1. Conduite à tenir pour la cardioversion d’une FA récente (< 48 heures)(6).
Mise en œuvre de la cardioversion pharmacologique
De nombreux épisodes de FA peuvent se terminer spontanément, lorsque l’arythmie s’est installée récemment. Le taux de régularisation par CP est modeste(7), en particulier chez les patients présentant une FA ancienne. Toutefois, l’un de ses principaux avantages est l’absence de nécessité d’anesthésie. Toutefois, le risque proarythmique, en particulier par torsades de pointes pour les antiarythmiques de classe III est significatif, justifiant une surveillance stricte par monitoring ECG avant, pendant et après l’injection du traitement. Le succès d’une CP est d’autant plus efficace si la FA évolue depuis moins de 7 jours. Cette CP peut faire appel à plusieurs antiarythmiques selon les recommandations de 2010 : flécaïnide, propafénone ou ibutilide en l’absence de cardiopathie sous-jacente. Seule l’amiodarone sera autorisée en présence de cardiopathie. Nous noterons par ailleurs que l’ibutilide n’est pas disponible en France et que tous les autres antiarythmiques ne sont pas indiqués dans le cadre d’une tentative de CP(6) (encadré 1).
Par ailleurs, la CP peut également être basée sur la stratégie du « Pill-in-the-pocket » : dans une population sélectionnée de patients à faible risque, sans cardiopathie, présentant une FA récidivante, ce traitement est envisageable en toute sécurité, avec peu d’effets secondaires et une diminution significative des consultations et des hospitalisations. Les patients doivent prendre le plus souvent la flécainïde ou la propafénone per os lorsque les symptômes de FA se produisent(8).
Mise en œuvre de la cardioversion électrique
La CE est une méthode très efficace pour convertir une FA en rythme sinusal. Sa réalisation est un peu plus complexe que la CP, car elle nécessite une anesthésie générale, ce qui implique une planification et en particulier une consultation pré-anesthésique. Elle ne présente pratiquement pas d’effets proarythymogènes si elle est pratiquée en accord avec les recommandations : absence de troubles électrolytiques, absence de surcharge digitalique, choc synchronisé sur l’onde R(6) (encadré 2).
La CE permet le retour en rythme sinusal pour plus de 90 % des patients en FA, ce qui la rend plus efficace que la CP en particulier pour les FA datant de plus de 7 jours(9).
L’organisation d’une CE doit être rigoureuse et nécessite une consultation anesthésique préalable, un contrôle de la digoxinémie, du ionogramme (K+), de l’INR et du TCA.
Afin d’être plus efficace, la CE nécessite une impédance basse. Pour cela, le diamètre des électrodes doit être compris entre 8 et 12 cm et du gel doit être appliqué afin d’améliorer l’interface avec la peau, d’où l’intérêt d’utiliser des électrodes adhésives gélifiées. Il faut, par ailleurs, essayer de diminuer le diamètre trans-thoracique, en particulier chez les obèses, en appliquant la CE en expiration ou avec une compression thoracique(3,9).
Les chocs biphasiques et antéropostérieurs seront préférés car ils nécessitent moins d’énergie et ont démontré une plus grande efficacité pour la régularisation de la FA(9,10).
Si nécessaire, trois chocs bipolaires pourront être délivrés par séance : un premier choc à 100 J si le patient est de corpulence normale, puis d’énergie croissante jusqu’à 200 J au maximum. La CE devra impérativement être synchronisée à l’onde R de l’ECG de surface afin d’éviter tout effet proarythmique pouvant survenir si le choc électrique était délivré lors de la phase de repolarisation ventriculaire.
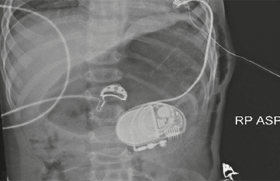
La CE chez les patients porteurs de stimulateurs cardiaques ou de défibrillateurs implantables est également possible : l’électrode de défibrillation doit être éloignée d’au moins 8 cm du boîtier de stimulation ou de défibrillation et le positionnement antéro-postérieur est recommandé. Chez les patients stimulodépendants, une augmentation du seuil de stimulation doit être anticipée. Ces patients doivent être surveillés attentivement et le dispositif doit être interrogé et évalué afin d’assurer son fonctionnement normal après cardioversion(6,10).
Les complications de la CE sont essentiellement les accidents thromboemboliques qui peuvent être prévenus par une anticoagulation adéquate ainsi que des brûlures de la peau en regard des palettes de défibrillation. Chez les patients atteints d’une dysfonction sinusale, un arrêt sinusal peut également se produire, en particulier lorsqu’un traitement antiarythmique ou bradycardisant avait été administré avant cardioversion. Une fibrillation ventriculaire peut survenir en présence d’une hypokaliémie, d’une intoxication à la digitaline ou d’une mauvaise synchronisation du choc électrique. Une hypoxie, une hypotension ou une hypoventilation dues à la sédation sont également possibles mais rares.
En pratique
Devant la découverte d’une FA persistante et symptomatique, une CE immédiate sera effectuée en cas de mauvaise tolérance hémodynamique. Dans le cas contraire, une CP sera débutée, d’autant plus que la FA sera récente, avec une couverture anticoagulante efficace(3,6). En l’absence de retour au rythme sinusal, une CE pourra alors être planifiée puis effectuée dans un deuxième temps (figure 2).
Après le retour au rythme sinusal se posera la question du maintien des traitements anticoagulant et antiarythmique qui devront le plus souvent être poursuivis au long cours.
Enfin, le taux important de récidives de FA, environ 50 % à un an après cardioversion, pourra faire discuter chez certains patients l’opportunité d’un traitement radical par ablation en cas d’épisodes récurrents et mal tolérés.
Figure 2. Stratégie de cardioversion d’une FA en fonction de critères cliniques de tolérance et d’ancienneté.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :