Échocardiographie
Publié le 30 nov 2010Lecture 7 min
Quels paramètres mesurer en écho pour le diagnostic de l’asynchronisme ?
E. ABERGEL, C. CHAUVEL, M. SIMON, P. DEHANT, E. BOGINO, Clinique Saint Augustin, Bordeaux
Ces dernières années ont vu ce sujet terriblement malmené. Une réponse, aussi abrupte que courte, pourrait être « aucun paramètre», puisque la position des différentes sociétés savantes est de ne pas tenir compte de la présence d’un éventuel asynchronisme mécanique et de se baser sur une combinaison associant cardiopathie avérée avec une FEVG < 35 %, symptômes invalidants non contrôlés par le traitement médical et QRS larges. Pourtant, la nécessité d’affiner la sélection est réelle puisqu’environ un tiers des patients resynchronisés sur de tels critères ne sont pas améliorés et qu’un nombre probablement important de patients ne rentrent pas dans ces critères alors qu’ils bénéficieraient certainement d’une resynchronisation.
Les publications échographiques de ces dernières années ont une vraie responsabilité dans cette tiédeur vis-à-vis des indices d’asynchronisme mécanique. En effet, de nombreux indices échographiques ont été publiés comme excellents, souvent en utilisant une technologie peu diffusée (logiciels propriétaires de déformation, d’analyse 3D, etc.) ou inapplicable en routine (étude des 16 segments du ventricule gauche en Doppler tissulaire), et en ignorant des règles d’évaluation essentielles que sont la comparaison à des techniques déjà validées et l’évaluation de la reproductibilité de mesure.
Toutefois, dans la « vraie vie », la place de l’échographie pour guider une resynchronisation est large, comme le montre un registre européen regroupant 140 centres et 13 pays, et portant sur 2 438 patients implantés (resynchronisation ± CRT) : la recherche d’un asynchronisme mécanique a été effectuée chez 54 % des patients et la présence d’un asynchronisme mécanique a pesé dans la décision d’implanter un stimulateur triple chambre dans 46 % des cas.
Quelques règles simples
• L’examen est techniquement impossible sans ECG.
La recherche d’un asynchronisme se décline sur 3 étages : recherche d’un asynchronisme interventriculaire, auriculoventriculaire et intraventriculaire gauche.
• La recherche d’un asynchronisme interventriculaire et auriculoventriculaire est toujours réalisable techniquement, avec une reproductibilité de mesure très acceptable.
• Les mesures de délais électrosystoliques sur plusieurs segments du VG, dérivées des courbes de Doppler tissulaire couleur ont été proposées comme l’indice référence pour évaluer l’asynchronisme intraVG, alors que la reproductibilité de mesure est très (trop) imparfaite.
• L’indice miracle n’existe pas, et c’est la présence de plusieurs paramètres positifs qui augmente la spécificité de la prédiction de réponse à la resynchronisation.
Les mesures
Recherche d’un asynchronisme auriculo-ventriculaire
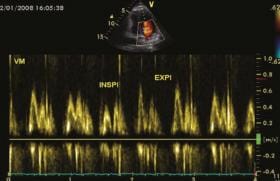
Cela revient à évaluer la durée du remplissage VG. Il suffit de mesurer la durée du flux transmitral recueilli en Doppler pulsé et de le comparer à la durée du cycle (intervalle RR) : on parle d’asynchronisme auriculo-ventriculaire si la durée du flux mitral est < 40 % du RR. La correction de ce type d’asynchronisme contribue de façon importante à l’amélioration fonctionnelle des patients.
Chez des patients porteurs de pacemaker (double ou triple chambre), le réglage du délai auriculo-ventriculaire (DAV) permet souvent d’optimiser le remplissage : on choisit le délai qui génère un flux transmitral large, sans fusion des ondes E et A, et avec une durée de l’onde A suffisante (pas d’amputation de l’onde A) (figure 1).
Figure 1. Réglage du délai auriculo-ventriculaire (DAV) sous échographie en analysant le flux transmitral : dans cet exemple, c’est un délai très court (45 à 60 ms) qui a permis d’obtenir un remplissage VG optimal.
Asynchronisme interventriculaire
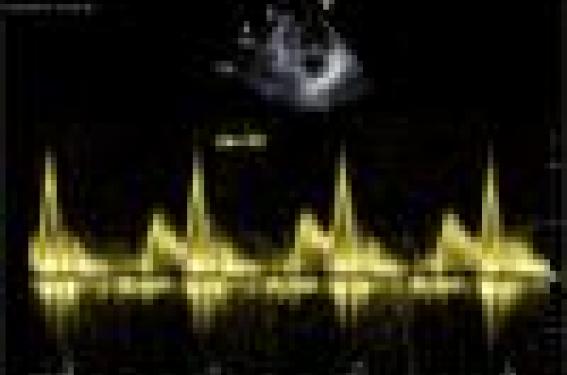
Il est évalué en comparant les temps de prééjection aortique et pulmonaire, en utilisant les flux enregistrés dans les voies d’éjection (chambre de chasse VG en 5 cavités apicale ou infundibulum pulmonaire en petit axe parasternal), en général en Doppler pulsé, mais rien ne contre-indique l’utilisation du Doppler continu. Les intervalles de temps (début du QRS-début du flux) sont comparés : théoriquement, en situation normale, les différences sont minimes, << 40 ms. On parle d’asynchronisme interventriculaire pour un écart > 40 ms ou > 50 ms selon les définitions (figure 2). En valeur absolue, la valeur des temps de prééjection n’a pas beaucoup de signification, car ne disposant que d’une seule dérivation ECG, on peut largement se tromper dans ce qu’on croit être le début du QRS.
Figure 2. Comparaisons des délais de prééjection aortique (QRS-début du flux) et pulmonaire : dans cet exemple la différence est élevée à 84 ms, permettant le diagnostic d’asynchronisme interventriculaire.
Asynchronisme intraventriculaire gauche
C’est la partie la moins maîtrisée car les approches sont très nombreuses. Dans notre expérience, ce qui nous paraît le plus utile, c’est d’arriver à mettre en évidence une ou des parois tardives, qui se contractent alors que la « systole efficace est déjà terminée » (notion d’asynchronisme temporel). On conçoit alors que si on arrive par la stimulation à faire travailler ces parois plus tôt, pendant l’éjection, on puisse espérer une amélioration. En revanche, mettre en évidence des parois ne se contractant pas en même temps (asynchronisme spatial), mais pendant l’éjection, est probablement un critère prédictif moins « dur ». Cette approche est la plus raisonnable, mais il n’y a pas encore dans la littérature de données suffisamment robustes pour la conforter.
Le critère le plus simple et le plus spécifique d’asynchronisme temporel, c’est la présence d’un recouvrement systolodiastolique. L’idée est de repérer la fin de la contraction de la paroi antérolatérale (4 cavités) ou de la paroi inférolatérale (parasternale grand axe), qui sont en général les parois physiologiquement les plus tardives. Le plus simple est de recueillir un tracé TM de la paroi considérée, et de mesurer le temps entre le début du QRS et la fin de la contraction. En mesurant cet intervalle, on mesure la durée de la contraction du ventricule gauche. Ce temps est comparé à l’intervalle séparant le début du QRS du début du flux transmitral, fixant ainsi le début du remplissage. Chez un sujet normal, la contraction est terminée plusieurs dizaines de millisecondes avant le début du remplissage. Si le remplissage débute alors que la contraction VG n’est pas terminée (figure 3), on met alors en évidence une contraction tardive. On peut également essayer sur le cliché TM d’obtenir à la fois l’écho de la paroi et le mouvement de la mitrale (utilisation du TM anatomique en 4 cavités), ce qui permet un diagnostic visuel immédiat (figure 4). Certains proposent d’utiliser la fin de l’éjection aortique et non le début du flux transmitral pour déceler un recouvrement. Cette approche pose le diagnostic d’asynchronisme avec une grande sensibilité mais elle est beaucoup moins spécifique, car il a été montré chez l’animal que certains segments continuent physiologiquement de se contracter au-delà de la fin de l’éjection aortique.
L’utilisation du DTI demeure répandue malgré toutes les critiques méthodologiques : l’approche est rapide, il suffit d’acquérir une boucle dynamique DTI couleur en 4 et en 2 cavités. À partir de la 4 cavités, on peut facilement générer une courbe de vélocité sur le tiers basal inféroseptal et le tiers basal antérolatéral et voir si les pics de S sont décalés (délais électrosystoliques, valeur seuil habituelle : 65 ms) ou non. On peut aussi analyser le début des ondes S (délais électromécaniques). La même chose peut être faite en 2 cavités, comme d’ailleurs en 3 cavités ou en petit axe. Cette approche laisse perplexe, surtout quand la mobilisation de l’échantillon de mesure de quelques millimètres modifie significativement l’aspect de S et donc les résultats (figure 5).
Figure 3. A gauche : TM enregistrant la contraction de la collerette basale de la paroi antérolatérale. À droite: flux transmitral en Doppler pulsé. Le délai QRS-pic de contraction paroi antérolatérale est supérieur au délai QRS-début du flux mitral, le remplissage débute alors que la contraction VG se poursuit, il y a recouvrement systolo-diastolique.
Figure 4. À l’aide du TM anatomique, on peut enregistrer simultanément la contraction de la collerette basale de la paroi antérolatérale et le mouvement mitral : on observe que le pic de contraction de la paroi (flèche) survient alors que l’ouverture mitrale débute, il y a recouvrement systolo-diastolique.
Figure 5. Reconstruction de courbes de vélocité myocardique à partir d’un enregistrement DTI couleur en 4 cavités : on compare les survenues des pics de vitesse sur la collerette basale septale et latérale ; un très léger déplacement de l’échantillon de mesure latérale (courbes rouge et verte) modifie nettement le délai du pic de contraction (asynchronisme évoqué avec la courbe verte, pas avec la rouge) ; cet exemple illustre la mauvaise reproductibilité de mesure de cet indice d’asynchronisme intraVG.
Plutôt que cette comparaison inter-parois, certains se proposent de vérifier que les différentes parois contribuent bien à l’éjection en s’aidant de la chronologie du flux aortique qui fixe le début et la fin de l’éjection. Nous avons vu précédemment que le choix de la fin de l’éjection pose problème par son manque de spécificité. Cette approche a été initialement proposée en Doppler tissulaire pulsé spectral ; dans notre expérience, elle demeure plus fiable en raison de la qualité des courbes obtenues. À l’inverse, par exemple en fibrillation auriculaire, le DTI couleur permet de comparer plusieurs sites sur le même cycle.
Un temps de prééjection aortique allongé > 140 ms est également évocateur d’un asynchronisme intraventriculaire gauche. Répétons que cette approche demeure imparfaite puisque l’on ne dispose que d’une seule piste ECG sur l’appareil d’échographie.
L’union fait la force
Un patient qui n’a pas d’indication consensuelle de resynchronisation et qui, au terme de ce bilan, n’aurait qu’un décalage de 70 ms entre le pic de S sur la portion basale de la paroi inférieure et de la paroi antérieure, ne doit sûrement pas devenir brutalement candidat au stimulateur biventriculaire. En revanche, la présence cumulée d’un asynchronisme interventriculaire, auriculoventriculaire et d’un recouvrement systolo-diastolique peut légitimement faire changer une décision de non-stimulation (QRS assez fins), bien sûr si la gêne fonctionnelle est réelle malgré un traitement bien conduit.
Cette notion d’amélioration de la prédiction du résultat en additionnant les critères a été bien montrée dans une étude récente prenant en compte les critiques légitimement faites aux publications échographiques de ces dernières années. C’est actuellement l’option la plus répandue.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :