Polémique
Publié le 22 déc 2023Lecture 6 min
Démographie des cardiologues interventionnels : un avenir incertain
Christian SPAULDING, hôpital Georges Pompidou, Paris ; Guillaume CAYLA, CHU de Nîmes
Le temps des controverses opposant les partisans de l’angioplastie « facilitée » aux enthousiastes de l’angioplastie primaire (ATL primaire) dans le traitement des syndromes coronariens aigus (SCA ST+) est révolu. La très grande majorité des SCA ST+ sont traités par angioplastie primaire et la France figure parmi les bons élèves quand on compare les taux de prise en charge des SCA ST+ par angioplastie primaire et les délais de reperfusion. Elle est une des causes dans la diminution spectaculaire de la mortalité des syndromes coronariens aigus dans les 30 dernières années : de 17,2 % en 1995 à 5,3 % en 2015 dans le registre FAST-MI(1).
Cette prise en charge optimale est liée en grande partie à un maillage satisfaisant du territoire français par des centres de cardiologie interventionnelle et à la présence dans ces centres 24/24 h 7/7 j d’un ou plusieurs cardiologues interventionnels pour assurer les urgences. Cependant, cette prise en charge est menacée : le nombre de cardiologues interventionnels en formation ne permettra pas le remplacement des départs en retraite, et l’attractivité de la cardiologie interventionnelle auprès des jeunes générations décroît. L’Académie nationale de médecine a émis un rapport sur ce sujet avec des recommandations dont les grandes lignes sont reprises dans cet article(2).
PRISE EN CHARGE DES URGENCES CORONAIRES PAR ANGIOPLASTIE : SITUATION ACTUELLE
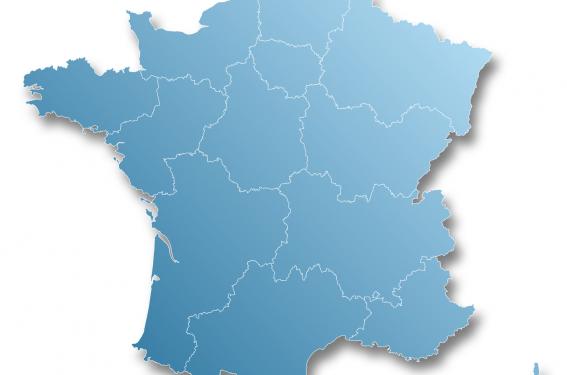
Il existe actuellement 212 centres hospitaliers en France disposant d’un centre de cardiologie interventionnelle. La couverture du territoire français est actuellement satisfaisante : 95 % de la population est à moins d’une heure de transport d’une salle de cathétérisme (figure 1). Environ 60 000 SCA avec sus-décalage du segment ST font l’objet d’une angioplastie en urgence par an avec une augmentation d’environ 4 % par an(3,4). Cette prise en charge est assurée par les centres hospitaliers généraux (CHG) (46 %), les centres hospitaliers universitaires (CHU) (27 %) et les centres privés (27 %).
Pour assurer une astreinte de cardiologie interventionnelle, une équipe composée d’un minimum de 5 cardiologues interventionnels est nécessaire. Si ce nombre est facilement atteint dans les grands centres hospitaliers universitaires, la composition des listes d’astreintes est plus difficile dans certains centres hospitaliers généraux ou dans des centres privés.
Figure 1. Cartographie du territoire métropolitain français situé à moins d’une heure en voiture d’un centre équipé d’un centre de cardiologie interventionnelle.
Démographie actuelle des cardiologues interventionnels en France
Le Groupe athérome coronaire et cardiologie interventionnelle (GACI) de la Société française de cardiologie a réalisé une enquête sur la démographie des cardiologues interventionnels en France(5). La France compte à l’heure actuelle 1 093 cardiologues interventionnels dont 38 % ont plus de 55 ans et 25 % (273) plus de 60 ans (figure 2). Cette configuration démographique entraînera une pénurie importante dans 5 ans si le relais n’est pas assuré au moment de leur départ en retraite. Il faudra former 273 cardiologues interventionnels dans les 5 prochaines années pour remplacer les départs en retraite soit plus de 50 par an.
Figure 2. Nombre de cardiologues interventionnels en activité par tranche d’âge en France d’après l’enquête du Groupe athérome et coronaire et cardiologie interventionnelle (GACI) réalisée en 2021.
Le nombre de femmes cardiologues interventionnelles est de 77 sur 1 093 soit 7 %. Il est amené à croître, ce qui aura des conséquences sur le fonctionnement des centres de cardiologie interventionnelle. En particulier, il est impossible en France pour les femmes enceintes de poursuivre leur activité de cardiologie interventionnelle au cours de la grossesse.
Formation actuelle des cardiologues interventionnels
Jusqu’à récemment la formation des cardiologues interventionnels était assurée par un diplôme interuniversitaire en 2 ans. La réforme du 3e cycle des études médicales a instauré une nouvelle formation en cardiologie interventionnelle également en 2 ans (docteur junior) qui a débuté en 2021. Cette formation a lieu après le passage de la thèse de médecine, et les médecins sont désignés comme « docteur junior ». Les internes restent dans leur région d’origine. Le nombre de postes de docteur junior en cardiologie interventionnelle dans chaque région est fixé par décret après proposition des collèges d’enseignants.
Cette réforme donne un cadre précis et universitaire à la formation en cardiologie interventionnelle. Cependant, elle se heurte actuellement à des difficultés :
• Le nombre de postes offerts est régional et ne tient pas compte des variations inter-régionales en candidats. À titre d’exemple en 2021, deux candidats postulaient un poste au CHU de Reims, et trois un poste au CHU de Clermont-Ferrand alors que tous les postes n’étaient pas pourvus en Île de France. Un stage en dehors de la région de nomination de l’interne n’est possible que dans le cadre d’un échange entre régions, qui est une procédure difficile.
• Le décret ne tient pas compte des formations à l’étranger. Certains internes choisissent en effet de partir pour 1 ou 2 ans dans des centres à l’étranger le plus souvent prestigieux (Europe, Canada, États-Unis) pour suivre une formation en cardiologie interventionnelle de très bon niveau.
• Le décret ne reconnaît pas les formations européennes. Si l’autorisation d’exercice dépend de l’obtention de la spécialité de cardiologie interventionnelle par la formation de « docteur junior » comment intégrer des médecins européens, formés en cardiologie et en cardiologie interventionnelle dans leur pays dans un centre en France ?
Ces difficultés expliquent les postes vacants au choix de la spécialisation en cardiologie interventionnelle comme « docteur junior » : en 2021, sur les 46 postes mis au choix en France, il n’y avait que 29 inscrits.
Les conditions de travail au cours de la formation sont également un facteur responsable de la désaffection des internes. La lourdeur des astreintes de cardiologie interventionnelle et leur conséquence sur l’équilibre entre vie professionnelle et personnelle est un facteur important qui rentre en compte lors du choix des spécialités.
QUELLES SOLUTIONS FACE À CETTE SITUATION ?
Le rapport de l’Académie de médecine émet six propositions :
Adapter le nombre de cardiologues en formation par le 3e cycle des études médicales (docteur junior) au nombre de départs en retraite et aux modifications de pratique médicale
Le nombre actuel de postes disponibles pour la formation des « docteur junior » en cardiologie, et notamment en cardiologie interventionnelle n’est pas suffisant pour combler les départs en retraite et pour compenser les changements de rythme de travail des nouvelles générations et la féminisation de la profession. Le nombre de postes disponibles pour la formation devrait être discuté chaque année, non seulement avec les instances universitaires mais avec les représentants des cardiologues hospitaliers et libéraux, et la Société française de cardiologie, en particulier le GACI, représentant les cardiologues interventionnels.
Assouplir les modalités de choix des lieux de stage
Le choix des terrains de stage au cours de la formation en cardiologie interventionnelle est actuellement limité à la région de l’interne, source d’inadéquation. Une réflexion doit s’engager sur la mise en place d’un choix national ou sur la simplification de l’échange inter-CHU notamment en cas d’impossibilité pour un candidat d’obtenir une formation en cardiologie interventionnelle dans sa région.
Créer une commission d’équivalence pour reconnaître les formations en cardiologie interventionnelle obtenues en dehors du 3e cycle des études médicales
Dans l’optique d’une carrière hospitalo-universitaire des cardiologues français peuvent obtenir une formation à l’étranger, souvent dans des centres de prestige. Par ailleurs, des cardiologues interventionnels de la Communauté européenne peuvent venir travailleur en France. La réforme du 3e cycle des études médicales n’a pas prévu d’équivalence avec ces formations. Une commission spécifique et des règles d’équivalence est donc nécessaire pour valider tout ou une partie des acquis.
Développer les passerelles
Les médecins étrangers venant en France pour une formation en cardiologie interventionnelle doivent avoir accès à la formation théorique du DES et valider la formation pratique avec un contrôle final par le conseil pédagogique national. Parmi ces médecins, certains exerceront en France par le biais de la procédure d’autorisation d’exercice (PAE). Les cardiologues diplômés en exercice qui voudraient s’orienter vers la cardiologie interventionnelle doivent pouvoir suivre le même processus. La mise en place de ces passerelles est urgente.
Rendre plus attractif l’exercice de la cardiologie interventionnelle
L’augmentation du nombre de cardiologues interventionnels et les astreintes communes entre des établissements d’une même région, la revalorisation des astreintes, peuvent rendre plus attractive la cardiologie interventionnelle.
Engager une réflexion avec tous les acteurs impliqués dans la prise en charge des urgences coronaires
Devant la diminution du nombre de cardiologues interventionnels et les inégalités régionales, la permanence des soins en cardiologie interventionnelle et en soins intensifs de cardiologie nécessitera des collaborations entre établissements, et des collaborations avec la médecine préhospitalière.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :


