Technologies
Publié le 29 juin 2021Lecture 7 min
Traitement des lésions de bifurcation coronaire - Le stent UltimasterTM TanseiTM
Michaël ANGIOI, Polyclinique Louis Pasteur, Essey-lès-Nancy
Les lésions de bifurcation font partie des lésions complexes définies par la classification de l’European Society of Cardiology. Dans cette situation, le choix d’une endoprothèse est d’autant plus important qu’il doit tenir compte de plusieurs paramètres spécifiques. Parmi les plus importants – en dehors de ce qui est demandé habituellement à un stent –, on retient : les contraintes liées à la géométrie fractale de la bifurcation, l’accessibilité à la branche fille et la possibilité de faire évoluer une stratégie à 1 stent vers une stratégie à 2 stents ou la possibilité d’opter d’emblée pour une stratégie à 2 stents.
Stratégie à 1 stent
Adaptation du stent UltimasterTM TanseiTM à la géométrie fractale des bifurcations
Le dernier consensus de l’European Bifurcation Club (EBC, 15e consensus) recommande de faire simple : KISS principle : keep it simple and safe. Il s’agit donc de continuer à privilégier une stratégie à 1 stent (un stent de la branche mère et stenting provisionnel de la branche fille si nécessaire) dans la grande majorité des bifurcations, tronc commun compris.
Les travaux sur la géométrie fractale des bifurcations et la loi de conservation des débits ont permis d’établir un cahier des charges sur le stenting des bifurcations. Il faut choisir un stent adapté au diamètre distal de l’artère (en aval de la branche fille), ensuite sur-dilater la partie proximale du stent pour l’adapter au diamètre proximal qui est forcément plus grand, et ouvrir les mailles en face de la branche fille et sur-dilater de nouveau la partie proximale.
Cette séquence dorénavant bien codifiée et connue sous le terme de POT-side-rePOT (PSP et POT pour proximal optimization technique) a été validée en particulier par l’équipe de G. Finet à la fois sur banc et in vivo. Elle permet de conserver la géométrie circulaire de l’artère en amont et en aval de la branche fille, de réduire le degré d’obstruction de la branche fille par les mailles du stent et également de réduire les mal-appositions.
L’EBC ne recommande pas de réaliser systématiquement cette séquence quand il n’est pas nécessaire d’intervenir sur la branche fille, mais recommande de réaliser systématiquement un POT et s’il faut traiter la collatérale, de privilégier plutôt une séquence POT- kissing balloon (KB)/rePOT (PKBP). Pour obtenir un bon résultat, il faut donc un stent qui puisse supporter sans perdre ses propriétés de support une sur-expansion proximale qui facilite l’accès à la branche fille et qui reste bien apposé.
L’UltimasterTM TanseiTM (UMT, Terumo) est l’évolution du précédent stent, UltimasterTM (UM) avec pour seule différence le porteur, le stent lui-même étant identique. Il est en cobalt-chrome avec des mailles de 80 μm et avec un dessin de type cellule ouverte. Il est recouvert d’un polymère (PDLLA-PCL) biorésorbable en 3 à 4 mois avec une concentration de sirolimus de 3 μg/mm de longueur de stent avec une répartition abluminale. Il est disponible dans des tailles de 2,25 à 4 mm de diamètre et de 9 à 38 mm de long. On distingue deux références : small vessel (SV) pour les stents de 2,25 à 3 mm de diamètre et medium et large vessel (MLV) pour ceux de 3,5 et 4. Pour ces deux références on retrouve 8 couronnes et 2 connecteurs.
Les bancs d’essais étudient le comportement des stents soumis à une sur-expansion proximale. Pour l’UltimasterTM SV on peut atteindre un diamètre de 4,3 mm avec un ballon de 5 mm non compliant (NC) à 14 atm soit 69 % de sur-expansion ; avec le MLV un diamètre de 5,8 mm peut être atteint avec un ballon de 6mm NC à 14 atm soit 63 % de sur-expansion. Ces diamètres sont obtenus sans perte des propriétés mécaniques du stent que l’on évalue par le degré d’étirement vertical apprécié par la mesure de l’angle au niveau des couronnes. On considère que la limite physique est dépassée quand l’angle est supérieur à 150°. Pour le SV, l’angle à l’étirement maximal est à 124° et pour le MLV à 131°, ce qui laisse supposer que les propriétés du stent sont conservées en cas de sur-expansion. L’ouverture des cellules à ces diamètres est de respectivement 1,6 et 2,2 mm ce qui permet d’envisager une bonne accessibilité à la branche fille.
Ces résultats suggèrent donc que l’UltimasterTM est parfaitement adapté pour traiter les lésions de bifurcation. La validité in vivo de ces données expérimentales a pu être évaluée sur le plan clinique grâce aux résultats du sous-groupe bifurcation du registre e-ULTI- MASTER. Ces données ont été présentées lors du PCR e-Course 2020 par B. Chevalier.
Sur les 37 198 patients inclus dans ce registre et traités par un stent UltimasterTM, 4 395 l’ont été pour une lésion de bifurcation. Les critères de jugement ont été comparés dans ce sous- groupe en fonction de plusieurs paramètres ajustés par score de propensité : POT versus pas de POT, KB final versus pas de KB final, vraie bifurcation versus les autres, stratégie à 1 stent versus à 2 stents. Si on s’en tient uniquement au critère de jugement principal, le TLF à 1 an, ce dernier est de 5,1 % pour l’ensemble du sous-groupe bifurcation et est significativement meilleur si un POT est réalisé (4 vs 6 %; p < 0,01) ce qui n’est pas le cas en cas de KB final (5,5 vs 4,7% ; p = ns). À noter qu’il n’y a également aucune différence significative de TLF entre les vraies bifurcations versus les autres (5,4 vs 4,9 %) et les stratégies à 1 ou 2 stents (5,2 vs 5,5 %; p = ns).
Traitement de bifurcation par l’UltimasterTM TanseiTM avec une séquence PKBP guidée par OFDI
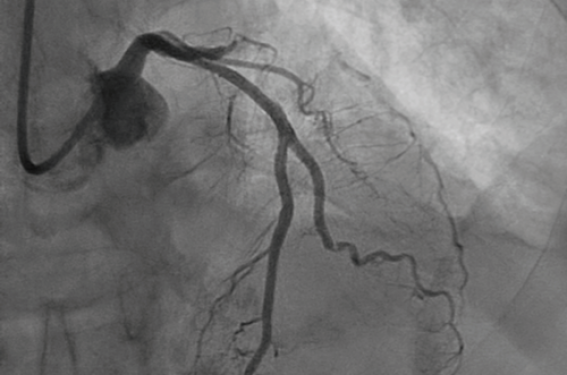
L’angiogramme d’une lésion de l’interventriculaire antérieure (IVA) proximale avec les mesures correspondantes en OFDI (optical frequency domain imaging) montre une bifurcation type 1.0.0 (figure 1), avec des références proximale et distale à 4,09 et 3,06 mm et une longueur de15mm entre les 2. Il est décidé d’implanter un UltimasterTM TanseiTM de 3/15 calibré sur le diamètre distal et de faire un POT avec un ballon de 4,5/8 NC. Le résultat de la séquence avec un bon résultat au niveau de l’IVA mais avec une bascule de carène (qui était prévisible sur l’aspect OFDI initial) est visible sur la figure 2. Une séquence KB (3,5/15 dans l’IVA et 2,5/12 dans la diagonale) est réalisée pour corriger la bascule ainsi qu’un rePOT (4,5/8 NC). Sur la figure 3, on visualise le contrôle angiographique (2 incidences) et OFDI final. La bascule de carène est corrigée avec un ostium diagonal sans lésion résiduelle avec une bonne ouverture de maille en face de la collatérale (coupe transverse en OFDI), le stent est bien apposé et circulaire en proximal et en distal avec un résultat final qui a été parfaitement prédit par l’imagerie endovasculaire pré-implantation et sans sténose résiduelle significative au niveau de la bifurcation.
Figure 2.
Figure 3.
Stratégie à 2 stents
Utilisation de UltimasterTM TanseiTM
Les propriétés requises pour l’utilisation de telle ou telle endoprothèse dans des stratégies à 2 stents ne sont pas différentes de celles permettant l’adaptation de la prothèse à la géométrie fractale des bifurcations, que ce soit des stratégies de première ou deuxième intention.
Quand il nécessaire de traiter secondairement la collatérale après un stenting de la branche mère, en fonction de l’angulation entre les 2 vaisseaux on réalisera un T ou un TAP (T and small protrusion) stenting ou plus rarement une culotte.
La figure 4 montre une lésion du tronc commun avant stenting avec un UltimasterTM TanseiTM 4/15. Sur l’image de droite ou le stent a été positionné on voit que l’IVA a été préalablement traitée.
Figure 4.
Sur la figure 5 à droite, le résultat après un POT avec un ballon de 4,5/8 NC, un side avec un ballon de 3,5/15 et un rePOT avec le 4,5 est visible. Devant la persistance d’une lésion de la circonflexe induite par le stenting du tronc commun il a été décidé de réaliser un TAP, et le positionnement du stent dans la circonflexe est visualisé sur la partie gauche.
Figure 5.
La figure 6 montre à droite la réalisation d’un KB après l’implantation du stent de la circonflexe, ballon 4,5/9 NC dans l’axe tronc- VA et 3,5/9 (ballon du stent) dans l’axe TCG-Cx, suivi à gauche par un POT final avec le 4,5/9 NC. On note la position un peu en retrait de la vraie carène pour ne pas « crusher » la néo-carène.
Figure 6.
La figure 7 montre le résultat final sur 2 incidences qui est excellent.
Figure 7.
Les stratégies à 2 stents de première intention tendent à se développer quand la collatérale est le siège d’une lésion ostiale étendue. Si on a des craintes sur la conservation de la collatérale on privilégiera le traitement de la collatérale de première intention avec des techniques de T/TAP inversé, de culotte inversée ou de DK crush en sachant que si on ne peut pas faire de T, le DK crush semble actuellement préférable à condition de maîtriser la technique.
Dans le cas où on ne craint pas de perdre la collatérale, la majorité les options sont les mêmes que dans le stenting T provisionnel.
La figure 8 montre une lésion complexe de la bifurcation de l’IVA moyenne – tronc diagonal type 1.1.1 – traitée par un DK crush avec un UMT 2,25/28 dans la diagonale et 2,5/38 dans l’IVA.
Figure 8.
Conclusion
▹ Le traitement des lésions de bifurcation nécessite un large éventail de techniques avec un matériel adapté et en particulier des endoprothèses coronaires versatiles.
▹ L’UltimasterTM TanseiTM correspond parfaitement à ce cahier des charges et permet de faire face à la majorité des situations rencontrées pour traiter efficacement ces lésions.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :


