Échocardiographie
Publié le 05 avr 2005Lecture 14 min
Échocardiographie du sujet âgé
B. GALLET, CH Victor Dupouy, Argenteuil
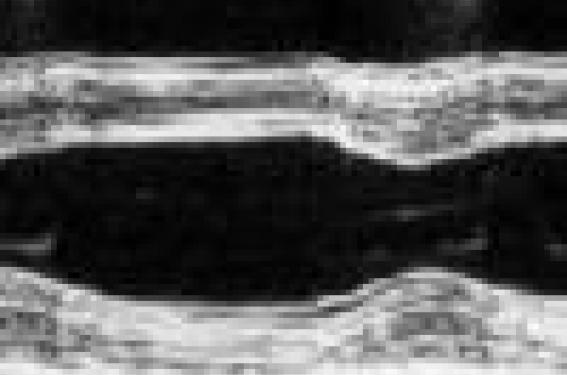
La réalisation d’un échocardiogramme chez des patients âgés est de plus en plus fréquente en raison du vieillissement général de la population et d’une augmentation de la prévalence de nombreuses cardiopathies liées à l’âge.
Les effets du vieillissement sur l’échocardiogramme doivent être connus afin de ne pas considérer comme pathologiques certains aspects pouvant être observés chez des sujets âgés normaux, tels qu’une élévation modérée des pressions pulmonaires ou un trouble de la relaxation ventriculaire gauche.
Il faut également connaître les particularités de la pathologie du sujet âgé et les aspects techniques de l’examen propres à cet âge.
Aspects techniques
L’imagerie d’harmonique
Elle a nettement amélioré la qualité de l’échocardiographie transthoracique, qui était souvent médiocre en imagerie fondamentale chez les sujets âgés pour de multiples raisons (anéchogénicité, agitation, mobilisation difficile, déformation thoracique, insuffisance respiratoire, obésité).
L’échocardiographie transœsophagienne (ETO)
L’ETO du sujet âgé est caractérisée par :
• une introduction de sonde pouvant être difficile lorsqu’il existe une arthrose cervicale prononcée,
• un risque accru de dépression respiratoire ou de fausses routes lorsque l’examen est réalisé sous sédation,
• une augmentation modérée du risque d’hypotension artérielle ou de réactions vagales.
La réalisation d’une ETO, chez un patient âgé plus que chez tout autre, nécessite de disposer d’un observateur entraîné, de s’adresser à un patient informé et coopérant, et d’en respecter les contre-indications.
Seules seront retenues les indications indiscutables de l’examen et ayant des conséquences pratiques (comme une suspicion de dissection aortique, de dysfonction prothétique ou d’endocardite bactérienne). Il est, en revanche, raisonnable de renoncer à l’examen lorsque ses conséquences sur la prise en charge sont très improbables et, par exemple, de ne pas envisager systématiquement la recherche d’une source cardiaque d’embolie après un accident vasculaire ischémique chez un sujet très âgé ayant une contre-indication avérée à un éventuel traitement anticoagulant.
L’échocardiographie sous dobutamine
Cette technique reste sûre chez les sujets âgés, avec un risque d’effets secondaires nécessitant une interruption prématurée de l’examen qui n’était que de 7 % dans une série de Poldermans chez des patients âgés d’au moins 70 ans. Le risque d’hypotension asymptomatique et d’extrasystoles ventriculaires était cependant plus élevé après 75 ans que dans une population plus jeune dans la série de Hiro et coll. La sensibilité et la spécificité de la technique pour le diagnostic de maladie coronaire sont équivalentes quel que soit l’âge, selon Baudhuin et coll.
Modifications physiologiques liées au vieillissement
Il ne faut pas considérer comme pathologiques certains aspects liés au vieillissement qui seraient anormaux chez des sujets jeunes mais qui ne le sont pas nécessairement chez des sujets âgés. Le vieillissement entraîne une tendance au remodelage concentrique du ventricule gauche, une modification du remplissage ventriculaire gauche témoignant d’une diminution de relaxation, une élévation des pressions artérielles pulmonaires, une augmentation de prévalence des calcifications valvulaires aortiques et mitrales ainsi que de l’athérome aortique, et une dilatation progressive de l’aorte ascendante et de l’oreillette gauche.
Remodelage concentrique et hypertrophie du ventricule gauche
L’épaisseur des parois ventriculaires gauches augmente avec l’âge alors que les dimensions de la cavité ventriculaire gauche restent inchangées. Il en résulte une augmentation de l’épaisseur pariétale relative du ventricule gauche, et donc une tendance au remodelage concentrique du ventricule gauche, défini par l’association d’une épaisseur pariétale relative > 0,45 et d’un index de masse ventriculaire gauche normal. La limite supérieure de l’épaisseur pariétale relative était ainsi de 0,47 à l’âge de 75 ans dans une série de sujets normotendus rapportée par Ganau et coll., alors que cette limite était de 0,41 à l’âge de 35 ans.
En dehors de ce remodelage ventriculaire gauche concentrique, on peut observer chez les sujets âgés un bourrelet septal sous-aortique qui est assez fréquent, ou une authentique hypertrophie ventriculaire gauche (figure 1). L’index de masse ventriculaire gauche augmente avec le vieillissement. Bien que cette augmentation ne soit que de 0,25 g/m2/an, selon Pearson et coll., on observe une nette augmentation de la prévalence de l’hypertrophie ventriculaire gauche avec l’âge. Cette prévalence était de 16 % dans une population de sujets sains âgés de 70 ans rapportée par Andren et coll. ; elle était de 33 % chez les hommes et de 50 % chez les femmes après 80 ans dans l’étude de Framingham, et elle atteignait 87,5 % après 90 ans dans l’étude de Tuzcu et coll.
La fonction systolique du ventricule gauche ne diminue pas avec l’âge, contrairement à la fonction diastolique qui est profondément modifiée.
Figure 1. Hypertrophie ventriculaire gauche.
Diminution de relaxation et modification du remplissage ventriculaire gauche
Le remplissage ventriculaire gauche se modifie avec le vieillissement et évolue vers un aspect traduisant une diminution de la relaxation ventriculaire gauche, qui est favorisée par de multiples éléments (augmentation de l’épaisseur des parois ventriculaires, augmentation de la rigidité ventriculaire, majoration de la postcharge).
Cette réduction de relaxation entraîne au niveau du flux transmitral une réduction du rapport E/A qui est inférieur à 1 chez plus de 85 % des patients de plus de 70 ans selon Sagie et coll. Il s’y associe un allongement du temps de décélération de l’onde E mitrale et du temps de relaxation isovolumétrique. Le flux veineux pulmonaire est caractérisé par une diminution de l’onde D qui est parallèle à celle de l’onde E mitrale, et par une augmentation du rapport S/D qui est largement > 1. La vitesse protodiastolique de déplacement de l’anneau mitral en Doppler myocardique (paramètre Ea), et la vitesse de propagation protodiastolique du flux de remplissage ventriculaire gauche en TM couleur (paramètre Vp), sont des indices de relaxation qui diminuent avec l’âge (figure 2).
Figure 2. Remplissage ventriculaire chez un homme de 75 ans sans cardiopathie. En haut à gauche : flux transmitral (rapport E/A < 1). En bas à gauche : flux veineux pulmonaire (rapport S/D > 1) – En haut à droite : Doppler myocardique de l’anneau mitral (onde Ea mesurée à 8 cm/s et rapport E/Ea calculé à 6,5, témoignant d’une pression de remplissage ventriculaire gauche normale) – En bas à droite : Remplissage ventriculaire gauche en mode TM couleur (paramètre Vp mesuré à 55 cm/s).
L’aspect habituel du flux transmitral chez le sujet de plus de 70 ans est donc caractérisé par un rapport E/A < 1, auquel s’associe un rapport S/D du flux veineux pulmonaire > 1.
Un rapport E/A > 1 chez un sujet âgé peut ainsi faire soulever la possibilité d’un remplissage pseudo-normal secondaire à une élévation des pressions de remplissage du ventricule gauche. Les meilleurs paramètres pour affirmer une élévation des pressions de remplissage sont les indices combinés E/Ea (correspondant au rapport entre l’onde E du flux transmitral et l’onde Ea,) et Ap-Am (correspondant à la différence de durée entre l’onde A du flux veineux pulmonaire et celle de l’onde A du flux mitral). Ces indices sont valides, que la fonction ventriculaire gauche systolique soit normale ou réduite.
Les valeurs retenues pour affirmer une élévation des pressions de remplissage sont un rapport E/Ea > 15 et un paramètre Ap-Am ≥ 30 ms.
L’indice combiné E/Ea augmente avec l’âge mais reste généralement inférieur à 15 chez les sujets normaux. Le paramètre Ap-Am est relativement indépendant de l’âge (tableau 1). On ne dispose pas de données concernant l’indice combiné E/Vp chez les sujets âgés. Lorsque la fonction systolique est diminuée, un aspect restrictif du flux mitral caractérisé par un rapport E/A > 2 est suffisant pour conclure à une élévation des pressions de remplissage.
Augmentation des pressions pulmonaires
La pression artérielle pulmonaire systolique calculée au repos à partir du flux d’insuffisance tricuspide augmente avec l’âge. On peut considérer que la limite supérieure de la pression artérielle pulmonaire systolique de repos est de l’ordre de 45 mmHg après 70 ans, comme le montre l’étude de Chowdhry et coll. (tableau 2), et surtout celle de Mc Quillan et coll. portant sur plus de 3 000 patients.
La pression artérielle pulmonaire systolique calculée à l’effort augmente également avec l’âge, et peut atteindre ou dépasser 60 mmHg après 70 ans en l’absence de toute cardiopathie. Il faut donc être extrêmement prudent chez un sujet âgé asymptomatique avant de retenir une éventuelle attitude de plastie mitrale chirurgicale ou de commissurotomie mitrale percutanée qui ne reposerait que sur la démonstration d’une élévation « anormale » de la pression artérielle pulmonaire systolique à l’effort.
Calcifications valvulaires
L’épaisseur des valves aortique et mitrale augmente avec l’âge, et le vieillissement entraîne l’apparition de calcifications valvulaires aortiques et de calcifications de l’anneau mitral, dont l’association à des calcifications coronaires constitue le « syndrome des calcifications séniles », décrit par Roberts.
- La prévalence des calcifications valvulaires aortiques et du rétrécissement aortique augmente avec l’âge. Une sclérose aortique était retrouvée chez 29 % des patients et un rétrécissement aortique chez 2 % des patients dans la série de Otto et coll. portant sur 5 621 sujets âgés d’au moins 65 ans. Un rétrécissement aortique serré défini par une surface valvulaire aortique ≤ 0,8 cm2 était retrouvé chez 2,9 % des 501 patients âgés d’au moins 75 ans rapportés par Lindroos et coll. dans le cadre de la Helsinki Ageing Study.
- La prévalence des calcifications annulaires mitrales augmente également avec l’âge, particulièrement chez la femme (figure 3). Cette prévalence était de 36 % chez les hommes et de 52 % chez les femmes dans la série de Aronow et coll. regroupant 752 hommes âgés de 60 à 100 ans et 1 663 femmes âgées de 60 à 103 ans. Ces calcifications annulaires mitrales sont associées à un risque accru de remplacement valvulaire mitral, d’implantation de stimulateur cardiaque, d’insuffisance cardiaque, d’accident vasculaire cérébral et de décès d’origine cardiaque, selon l’étude de Nair et coll.
Figure 3. Volumineuse calcification de l’anneau mitral – Dilatation biauriculaire associée (fibrillation atriale ancienne).
Autres effets du vieillissement
L’aorte ascendante tend à se dilater avec l’âge, ce dont témoigne l’augmentation du calibre de l’aorte ascendante et de la jonction sino-tubulaire, rapportée par Roman et coll. La prévalence de l’athérome aortique augmente également avec le vieillissement, et la présence de plaques aortiques ne peut plus être considérée comme un marqueur de maladie coronaire chez le sujet âgé (figure 4). C’est ainsi que la fréquence des plaques aortiques était équivalente en cas de maladie coronaire (93 %) et en son absence (90 %) dans une série de patients âgés d’au moins 70 ans rapportée par Matsumura et coll.
Figure 4. Athérome protubérant de l’aorte thoracique descendante (épaisseur mesurée à 7 mm).
- La taille de l’oreillette gauche augmente aussi avec l’âge et ses propriétés se modifient. La vidange passive de l’oreillette gauche diminue tandis que sa vidange active augmente, en raison de la réduction de la relaxation ventriculaire gauche et du rôle accru de la contraction atriale dans le remplissage ventriculaire gauche.
Pathologie du sujet âgé
Le vieillissement s’accompagne d’une augmentation de fréquence de certaines cardiopathies et entraîne certaines particularités dans leur présentation échocardiographique comparativement aux constatations faites chez les sujets plus jeunes.
Insuffisance cardiaque
La prévalence de l’insuffisance cardiaque et particulièrement de l’insuffisance cardiaque à fonction systolique préservée augmente avec l’âge (tableau 3). La prévalence de l’insuffisance cardiaque était d’environ 8 % dans la Helsinki Ageing Study portant sur 501 patients d’au moins 75 ans, et la moitié de ces patients avaient une insuffisance cardiaque de type « diastolique ». Les patients hospitalisés pour une insuffisance cardiaque à fonction systolique conservée sont en majorité des femmes âgées hypertendues ayant une masse ventriculaire gauche augmentée.
Le diagnostic d’insuffisance cardiaque « diastolique » peut être affirmé devant un tableau clinique évocateur d’insuffisance cardiaque lorsque la fonction ventriculaire gauche systolique est normale et qu’il existe une élévation des pressions de remplissage ventriculaires gauches. Cette élévation des pressions de remplissage est recherchée idéalement en phase symptomatique d’insuffisance cardiaque, et avant administration d’un traitement diurétique ou vasodilatateur susceptible de les abaisser. Elle peut être suspectée devant un aspect pseudo-normal du flux transmitral caractérisé par un rapport E/A > 1, qui est inhabituel chez les sujets âgés normaux, mais elle ne peut être affirmée que par une augmentation des indices combinés E/Ea ou Ap-Am (qui restent valides lorsque la fonction ventriculaire gauche systolique est normale). Un rapport E/Ea > 15 ou un paramètre Ap-Am > 30 ms permettent d’affirmer une élévation des pressions de remplissage.
Une situation particulière concerne les patients ayant une baisse de la pression oncotique secondaire à une hypoalbuminémie, qui n’est pas exceptionnelle chez les sujets âgés. Cette baisse de la pression oncotique peut favoriser la survenue d’un œdème pulmonaire chez des patients n’ayant qu’une élévation modérée de la pression capillaire pulmonaire, et pourrait expliquer l’absence d’augmentation du rapport E/A observée chez certains patients âgés ayant une authentique insuffisance cardiaque gauche. Un rapport E/A > 1 avait ainsi une sensibilité de seulement 41 % en cas d’hypoprotidémie contre 94 % en cas de protidémie normale, pour le diagnostic d’insuffisance cardiaque diastolique aiguë dans la série de Arques et coll. portant sur des patients âgés en moyenne de 78 ans.
Cardiomyopathie hypertrophique
La cardiomyopathie hypertrophique du sujet âgé est définie, comme celle des sujets plus jeunes, par une épaisseur pariétale d’au moins 15 mm dans les formes sporadiques (figure 5). L’hypertrophie prédomine sur le septum interventriculaire, mais reste généralement modérée. Elle était en moyenne de 20 mm dans la série de Lewis et coll. portant sur 134 patients âgés d’au moins 65 ans. La courbure septale était respectée chez les deux tiers des patients de cette série dont le septum interventriculaire restait concave vers la cavité ventriculaire gauche, ce qui contraste avec l’inversion de courbure septale, habituellement observée dans les formes du sujet jeune, responsable d’une déformation en croissant de la cavité ventriculaire gauche. Une obstruction intraventriculaire gauche était présente dans 77 % des cas à l’état basal ou après test de provocation. Une calcification annulaire mitrale est souvent présente chez les sujets âgés et peut participer au rétrécissement de la chambre de chasse du ventricule gauche.
Figure 5. Cardiomyopathie hypertrophique chez une femme de 82 ans. Absence d’obstruction à l’état basal – Apparition après trinitrine d’un gradient intraventriculaire gauche atteignant 48 mmHg (vignette en bas à droite) avec mouvement systolique antérieur mitral (SAM).
Il faut éliminer les causes d’hypertrophie ventriculaire gauche secondaire avant de conclure à une cardiomyopathie hypertrophique primitive, notamment une hypertension artérielle, un rétrécissement aortique serré ou une amylose cardiaque. Les patients âgés hypertendus avec hypertrophie ventriculaire gauche concentrique peuvent avoir une obstruction intraventriculaire gauche déclenchable par administration de trinitrine sublinguale. Une telle obstruction devra être recherchée chez des patients âgés hypertendus, lorsqu’une dyspnée d’effort apparaît après l’introduction d’un traitement antihypertenseur par diurétiques ou vasodilatateurs.
Rétrécissement aortique
Sa prévalence augmente avec l’âge et atteint 2 à 3 % après 75 ans, ce qui en fait la valvulopathie la plus fréquente du sujet âgé.
L’évaluation de la surface valvulaire aortique par équation de continuité peut être délicate chez le sujet âgé, car le diamètre de la chambre de chasse du ventricule gauche est volontiers difficile à mesurer pour de multiples raisons (coudure septale, calcifications étendues, bourrelet septal). Une diminution du diamètre de la chambre de chasse ventriculaire gauche, mesuré en échographie, est constatée avec l’âge (tableau 4). Une sous-estimation de ce diamètre risque d’entraîner une surestimation de la sévérité du rétrécissement aortique appréciée par l’équation de continuité. Si la mesure du diamètre de la chambre de chasse du ventricule gauche ne semble pas fiable, il est préférable de renoncer au calcul de la surface aortique et d’apprécier la sévérité du rétrécissement aortique par le calcul du gradient transvalvulaire moyen, à condition que la fonction ventriculaire gauche systolique soit conservée, et par le calcul de l’index de perméabilité qui reste utilisable en cas de dysfonction systolique.
Après remplacement valvulaire aortique, le risque de « mismatch » défini par une surface prothétique < 0,85 cm2/m2 est élevé chez les sujets âgés, en raison de la petite taille de l’anneau aortique qui oblige souvent à implanter des prothèses de petite taille.
Amylose cardiaque
Sa fréquence augmente avec l’âge et elle doit être évoquée devant une triade échocardiographique associant une hypertrophie pariétale, une anomalie d’échostructure et une anomalie du remplissage ventriculaire gauche.
L’hypertrophie ventriculaire gauche est le plus souvent concentrique et est particulièrement évocatrice d’amylose lorsqu’elle s’associe à un microvoltage électrocardiographique contrastant avec l’hypertrophie. L’hypertrophie peut également intéresser la paroi libre du ventricule droit et le septum interauriculaire. La cavité ventriculaire gauche est de taille normale ou réduite, et la fonction ventriculaire gauche systolique peut être normale ou diminuée. L’anomalie d’échostructure est caractérisée par un aspect moucheté, dense et brillant, des parois ventriculaires secondaire aux dépôts de substance amyloïde. Les anomalies du remplissage témoignent le plus souvent d’une élévation des pressions de remplissage au niveau des deux ventricules, qui explique la dilatation biauriculaire habituellement constatée. Un simple trouble de relaxation peut être observé dans les formes peu évoluées.
Pathologie de l’aorte
Deux formes de dissection aortique sont particulières aux sujets âgés : l’hématome de paroi et l’ulcère athéromateux pénétrant. Ces deux affections ont été rattachées aux dissections aortiques dans la classification européenne établie par Erbel en 2001.
L’hématome de paroi concerne généralement des patients hypertendus de plus de 70 ans. Il se distingue des dissections aortiques classiques par l’absence de flap intimal et de porte d’entrée. Il se présente comme un épaississement en croissant de la paroi aortique, mesurant au moins 7 mm d’épaisseur, concave vers la lumière aortique, parfois hétérogène, avec refoulement des calcifications intimales par l’hématome, ce qui représente un excellent signe pour affirmer le siège médial de l’épaississement pariétal (figure 6). Il peut évoluer vers la régression, la stabilisation, la dissection aortique classique ou la rupture aortique sous-adventitielle. Le traitement est chirurgical pour les hématomes concernant l’aorte ascendante et médical dans le cas contraire.
L’ulcère athéromateux pénétrant concerne également des patients âgés hypertendus athéromateux. Il correspond à l’ulcération d’une plaque d’athérome, érodant la limitante élastique interne et entraînant un hématome de la média, localisé le plus souvent sur l’aorte descendante et peu étendu en hauteur. L’aspect est celui d’un athérome ulcéré avec image en cratère et hématome pariétal.
Figure 6. Hématome pariétal de l’aorte thoracique descendante mesurant 7 mm d’épaisseur avec refoulement de calcifications intimales (Cliché dû à l’obligeance du Dr C.Adams).
Conclusion
Il faut connaître les effets normaux du vieillissement pour éviter certaines erreurs d’interprétation échocardiographique.
Les plus fréquentes consistent à conclure à une hypertension artérielle pulmonaire chez des patients âgés qui en sont indemnes, ou à considérer comme pathologique un trouble de relaxation qui s’observe chez la majorité des sujets âgés sains.
Certaines particularités de la pathologie du sujet âgé doivent également être connues :
- fréquence de l’insuffisance cardiaque « diastolique » et moyens de l’affirmer,
- difficultés de quantification du rétrécissement aortique et méthodes pour les contourner,
- fréquence relative de l’amylose qu’il faut savoir évoquer et rechercher devant certaines hypertrophies ventriculaires gauches,
- possibilité de formes particulières de dissection aortique.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :