Diabéto-Cardio
Publié le 11 nov 2008Lecture 11 min
Les nouveaux traitements du diabète de type 2 - Comment aider le cardiologue à s’y retrouver ?
S. HALIMI, CHU de Grenoble
Durant 4 à 5 décennies, les médicaments antidiabétiques oraux (ADO) disponibles se sont limités à deux classes thérapeutiques : les sulfamides hypoglycémiants (insulinosécréteurs puissants) et la metformine, si l’on excepte l’acarbose (Glucor®), d’effet hypoglycémiant plus modeste et qui a toujours eu du mal à trouver sa place dans les arbres décisionnels et la pratique en dehors d’une monothérapie initiale lorsque la metformine est indiquée mais non utilisable. De nouvelles molécules ayant un mécanisme d’action viennent enrichir l’arsenal thérapeutique.
On se doit d’insister sur un point de pathogénie : l’excès de production de glucose hépatique (PHG) est un élément clé de l’hyperglycémie à jeun et, pour partie, des hyperglycémies postprandiales. La PHG est freinée par la metformine dont c’est l’effet principal.
En cas d’échec, sous bithérapie ADO classique (metformine + sulfamide), une seule option s’offrait, le passage à l’insuline. Celui-ci était fréquemment indiqué 10 à 15 ans après la prise en charge initiale.
Rappelons que cette option demeure aujourd’hui la meilleure pour nombre de patients. Puis vint le repaglinide (Novonorm®), insulinosécréteur très proche des sulfamides hypoglycémiants, mais d’action plus brève. Il entraîne moins d’hypoglycémies mais oblige à une prise avant chaque repas contrairement aux formes de sulfamides à prise unique le matin (Amarel® ou Diamicron 30®). Enfin, véritable innovation, sont venues les glitazones (Avandia®, Actos®). Cette dernière classe d’ADO qui agit en corrigeant l’insulinorésistance présente à des degrés divers chez la plupart de diabétiques de type 2 (DT2) a vraiment élargi notre arsenal thérapeutique. Cette insulinorésistance n’était pas influencée par les traitements précédents. Les glitazones ont surtout permis de diversifier les associations thérapeutiques nécessaires pour traiter le diabète de type 2, dont les troubles à corriger sont divers, d’où de nouvelles bithérapies (surtout metformine + glitazone) et de véritables trithérapies « metformine + sulfamides + glitazones », toutes associations plus synergiques qu’auparavant.
Les limites d’action et effets indésirables des précédents ADO
Quoique disposant de cinq classes thérapeutiques en pratique courante, le médecin est souvent confronté aux effets indésirables ou aux échecs des ADO.
Ainsi, la metformine, le traitement de première intention pour la plupart des diabétiques de type 2, a cependant quelques inconvénients : d’abord une tolérance intestinale médiocre (diarrhées chez 20 % des patients) et un usage limité chez les sujets âgés, les insuffisants rénaux, les insuffisants cardiaques et plus généralement les patients fragiles.
Les sulfamides hypoglycémiants sont essentiellement pénalisés par les hypoglycémies qu’ils entraînent, les glitazones par la rétention hydrosodée, les œdèmes et le risque de décompensation d’insuffisance cardiaque sous-jacente et la prise de poids par accumulation de graisse sous-cutanée, parfois très invalidante, donc très mal vécue par le patient.
Le passage sous insuline est lui-même responsable d’effets secondaires : risque hypoglycémique chez les uns ; à l’inverse, échec du contrôle glycémique, souvent doublé d’une prise de poids au grand dam du patient et de son médecin. Il s’agit alors de patients très insulinorésistants, en surpoids.
Les nouveaux antidiabétiques, oraux ou injectables comblent pour partie certaines de ces lacunes. Il s’agit des inhibiteurs des DPP IV et des analogues du GLP1, deux classes qui méritent d’abord de décrire le phénomène nommé « incrétine ».
Le phénomène « incrétine »
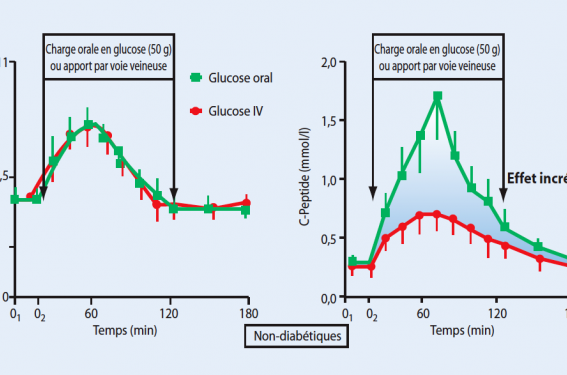
Chez un sujet non-diabétique, lorsque le glucose est administré par voie orale, il entraîne une sécrétion d’insuline beaucoup plus importante que si celui-ci est administré par voie veineuse, à mêmes niveaux glycémiques atteints (figure 1). Cette plus grande amplitude de sécrétion est due au fait que, dès le début de la prise alimentaire, la voie orale déclenche la sécrétion d’hormones du tube digestif, le GLP1 et le GIP : dites « incrétines ».
Figure 1. L’effet incrétine, amplification de la réponse insulinique par l’apport oral de glucose par rapport à l’effet obtenu par son apport par voie veineuse.
Chez les diabétiques de type 2, seule la sécrétion du GLP1 est anormale, son taux est abaissé : ceci expliquerait 60 % du déficit insulinosécrétoire en postprandial.
Mais le GLP1 a aussi d’autres effets intéressants, en particulier de freiner la sécrétion de glucagon. Le glucagon est normalement freiné par la prise alimentaire. Chez les diabétiques de type 2, son taux reste élevé en postprandial, ce qui est en partie responsable de l’excès de production de glucose par le foie, de l’hyperglycémie à jeun et pour partie postprandiale.
De plus, le GLP1 stimule la sécrétion d’insuline comme il freine le glucagon de manière « gluco-dépendante » c’est-à-dire tant que la glycémie est au-dessus de la normale. Cela explique l’absence de risque d’entraîner une hypoglycémie même en cas de surdosage.
Enfin, le GLP1 retarde la vidange gastrique et accroît la satiété, deux actions intéressante, chez les diabétiques de type 2.
En somme, rétablir des taux plus physiologiques de GLP1 s’annonce comme une approche thérapeutique innovante et intéressante.
Les inhibiteurs des DPP IV ou gliptines
Le GLP1 est très vite détruit par des enzymes dites « dipeptidyl IV ou DPP IV ». De ce fait, l’administration de GLP1 humain est inutile, sauf à le perfuser de façon continue. Deux voies ont été développées avec succès : les inhibiteurs des DPP IV ou « gliptines », par exemple la sitagliptine (Januvia®), récemment introduite sur le marché français puis sous peu la vildaglitpine (Galvus®).
Ces molécules permettent de rehausser les taux de GLP1 endogène en réduisant sa destruction.
Il s’ensuit une amélioration du profil glycémique chez les diabétiques de type 2 tant à jeun qu’en postprandial, sans hypoglycémie, sans prise de poids avec une baisse moyenne de 0,7 à 1,1 % d’HbA1c. Comparée à la metformine, aux sulfamides hypoglycémiants et aux glitazones, la baisse de l’HbA1c est en général équivalente ou un peu moins marquée. En revanche, les gliptines entraînent moins de troubles digestifs que la metformine, presque aucune hypoglycémie, contrairement aux sulfamides, et aucune prise de poids ou œdèmes, à l’inverse des glitazones. En bithérapie, la synergie est excellente avec la metformine comme avec les glitazones, la première constituant néanmoins la combinaison la plus logique et promise à un large usage. Toutefois, si les gliptines semblent principalement se situer sur le créneau occupé par les sulfamides hypoglycémiants sans générer d’hypoglycémies, il n’est pas certain que leur pouvoir hypoglycémiant soit équivalent lorsque les HbA1c de départ sont > 8,5 %. De ce fait, le choix entre ces deux classes d’insulinosécréteurs pourrait se faire sur le degré d’hyperglycémie initiale.
La tolérance et l’efficacité des gliptines semble excellente chez l’insuffisant rénal et le sujet âgé.
En somme, dans un avenir proche cette classe pourrait être recommandée en bithérapie dès que les objectifs (entre 6,5 et 7 % d’HbA1c) ne sont pas atteints en monothérapie par metformine, d’autant qu’à ces niveaux d’HbA1c aucun risque hypoglycémique n’est encouru avec une telle bithérapie. En revanche, hormis certaines situations (intolérance absolue ou contre-indications formelles), la metformine devrait rester la première ligne de traitement de cette maladie pour toutes ses qualités, y compris son coût très faible. En cas d’hyperglycémie plus marquée, les bithérapies metformine + sulfamide ou + glitazone resteraient plus indiquées et à choisir selon le phénotype clinico-biologique du patient.
Les analogues du GLP1
Il s’agit d’analogues du GLP1 humain, résistants aux enzymes DPP IV (figure 2), le premier sur le marché est l’exénatide (Byetta®), version synthétique de l’exendine-4, peptide naturel isolé de la salive d’un lézard et qui présente 53 % d’homologie structurelle avec le GLP1 humain. Les études précliniques ont montré que l’exénatide possède tous les effets du GLP1 :
– la stimulation de la sécrétion de l’insuline ;
– l’inhibition de la sécrétion du glucagon, toutes deux de manière gluco-dépendante ;
– les effets trophiques et protecteurs sur la cellule bêta ;
– l’inhibition de la prise alimentaire et de la vidange gastrique ;
– enfin, l’induction d’une perte pondérale.
Figure 2. Le GLP1 est rapidement dégradé par des enzymes dites DPPIV (dipeptidyl peptidases IV), les solutions thérapeutiques passent leur inhibition (inhibiteurs des DPPIV ou gliptines) ou des analogues du GLP1 rendus résistants aux DPPIV de diverses manières (exénatide, Byetta®) et bientôt liraglutide.
Tous ces effets sont plus marqués qu’avec les inhibiteurs des DPP IV qui ne font que rehausser le taux de GLP1 « endogène » alors que les analogues assurent un effet « pharmacologique » de type GLP1.
Ils ne s’administrent que par voie injectable sous-cutanée à raison de deux injections quotidiennes de 5 ou 10 mg. Les effets secondaires sont essentiellement digestifs, assez prononcés, nausées dans 20 à 30 % des cas, mais ils s’amendent avec le temps et justifient de débuter par la plus petite dose le premier mois.
Chez des patients diabétiques de type 2 insuffisamment contrôlés par la metformine ou une sulfonylurée, en monothérapie, voire leur association, l’adjonction d’exénatide pendant 30 mois a permis d’obtenir une baisse significative des glycémies tant à jeun qu’en postprandiale de l’HbA1c de 0,4 à 1,0 % et une perte de 1 à 2 kg. Suivis en ouvert jusqu’à 2 ans, des patients ont vu se maintenir, voire s’accentuer, la baisse initiale d’HbA1c (-1,1 %) et de poids (-4,7 kg). En association à une glitazone chez des diabétiques de type 2 non contrôlés par cette monothérapie, sur 16 semaines, l’exénatide a apporté une diminution d’HbA1c de 0,9 % et de 1,75 kg.
Une forme à libération prolongée, permettant une injection hebdomadaire, est actuellement en cours de développement. L’indication princeps actuelle (comme l’AMM européenne) de Byetta® est l’échec de la bithérapie.
En somme, l’exénatide est une alternative soit à la trithérapie orale soit au passage à l’insuline.
Comparé à la mise sous glargine (Lantus®) en maintenant les ADO antérieurs, une « seule » étude montre que Byetta® aboutit au même contrôle glycémique, -1,1 % d’HbA1c à 26 semaines, avec moins d’hypoglycémies nocturnes, et une perte pondérale moyenne de 2,3 kg vs une prise d’environ 1,8 kg dans le groupe glargine. Mais la rigueur exige de préciser que cette étude ne doit surtout pas faire conclure à l’équivalence stricte du contrôle glycémique avec en plus des avantages pour l’exénatide. En effet, d’une part, la titration de l’insuline semble avoir été inhabituellement prudente dans cette étude et, d’autre part, et surtout, les indications de passage « impératif » sous insuline sont et resteront nombreuses et spécifiques : carence insulinique patente, sécurité chez les sujets fragiles et/ou âgés, etc. Ce serait une erreur lourde de conséquences, que de croire que cette alternative existe chez chaque diabétique étiqueté type 2 en échec de bithérapie ADO. Plus encore, ce serait redoutable et coupable de ne sevrer aucun diabétique déjà sous insuline pour le passer sous Byetta® sans avis spécialisé et encadrement strict.
Les schémas et stratégies thérapeutiques de demain
Ces deux nouvelles classes thérapeutiques enrichissent indéniablement l’arsenal thérapeutique et comblent des lacunes avec des effets indésirables très modestes.
• On peut ainsi envisager d’introduire les gliptines en bithérapie dès que l’HbA1c dépasse 6,5 % ou 7 % chez des diabétiques de type 2 en échec de monothérapie metformine sous monothérapie metformine à dose efficace (2 000 à 2 500 mg/j). À ces niveaux d’HbA1c, cette nouvelle association est efficace et offre l’avantage sur l’association metformine + sulfamide de ne pas exposer au risque d’hypoglycémie et ce, jusqu’à des HbA1c en deçà 7,5 % environ. Au-delà de ces niveaux d’HbA1c, aujourd’hui, il est logique de continuer à considérer l’association metformine + sulfamides comme indiquée chez nombre de patients.
• L’autre bithérapie possible est, bien sûr, metformine + glitazone. Ici, l’association metformine + glitpine semble supérieure au plan pondéral et de la rétention hydrosodée et chez le sujet âgé et fragile en général. Mais, si le patient est de façon prédominante insulinorésistant, alors la glitazone doit être discutée.
Il est vrai que l’on dispose encore d’assez peu d’indicateurs phénotypiques simples pour orienter vers une ou l’autre bithérapie. Mais aujourd’hui, on pourrait voir plus souvent les glitazones repoussées au stade de la trithérapie. Quant à l’exénatide, si l’indication « officielle » est l’échec d’une bithérapie, on dispose encore d’assez peu de critères de choix par rapport au passage à l’insuline. On a le devoir « absolu » de rester prudent lorsque le choix est « insuline ou exénatide ». Par sécurité, cette décision devrait relever du diabétologue. Le généraliste et plus encore le cardiologue ne devraient pas s’aventurer sur ce terrain qui nécessite connaissance et expérience pratique suffisantes. Par exemple : plus 10 % des sujets étiquetés diabétiques de type 2 sont en réalité d’authentiques diabétiques de type 1 apparus chez l’adulte ou le sujet âgé.
Nombre de diabétiques de type 2 évoluent vers une vraie insulinopénie. La sécurité offerte par l’insulinothérapie et ses effets anabolisants sont des critères de choix chez le diabétiques de type 2 vieillissant, qui ne sont pas détaillés dans les recommandations et arbres décisionnels et relèvent de la pratique fréquente que seuls, en général, les spécialistes acquièrent avec le temps. De même, la révision hygiénodiététique s’impose avant toute escalade du traitement, sans quoi toutes les combinaisons thérapeutiques seront vouées à l’échec. Dans chacune de ces situations, le choix de l’exénatide plutôt que de l’insuline pourrait être une erreur parfois lourde de conséquences. Mon conseil est, si possible, à ce « croisement du traitement » de prendre avis et de ne pas jouer pas au diabétologue.
En pratique
Ces nouvelles molécules ciblent des mécanismes physiopathologiques du diabète de type 2 pour lesquels les traitements précédents étaient inopérants. Ils relancent, au moins partiellement, la réponse insulinosécrétoire au glucose chez les diabétiques de type 2 avec une neutralité ou un bénéfice pondéral et sans risque hypoglycémique (hormis en association au sulfamides hypoglycémiants ou à l’insuline). Elles ouvrent donc des perspectives prometteuses et enrichissent et diversifient notre arsenal thérapeutique. Mais, tout remplacement systématique des sulfamides hypoglycémiants (ou d’une glitazone) par une gliptine ou le recours systématique à l’exénatide comme alternative à l’insuline serait une erreur et une approche très simpliste de la thérapeutique car les choses sont plus complexes que le choix des antihypertenseurs ou des hypolipémiants.
Cette complexité persistera et va s’accentuer. Les molécules et les combinaisons thérapeutiques se multiplieront. C’est une avancée certaine. Mais cela exige, plus qu’hier, des compétences dans l’analyse de la situation de chaque patient, la détermination des objectifs thérapeutiques, la connaissance de la pathogénie et des caractéristiques de chaque classe thérapeutique et aussi du « temps » consacré à l’hygiène de vie, à l’éducation du patient… Tout ce dont assez peu de praticiens disposent en fait.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :