Études
Publié le 30 oct 2007Lecture 5 min
Les registres EUROASPIRE : nouvelles données pour optimiser la prise en charge des patients coronariens
P. SABOURET, hôpital de la Pitié-Salpêtrière, Paris
ESC
Les études randomisées ont permis d’optimiser les stratégies thérapeutiques pour les patients coronariens, en validant certaines classes médicamenteuses (bêtabloquants, antiagrégants plaquettaires, statines), en précisant les objectifs lipidiques, tensionnels et glycémiques à atteindre, et en démontrant les bénéfices complémentaires de l’application des règles hygiéno-diététiques (sevrage tabagique, activités physiques, régime de type méditerranéen ou indoméditerranéen). Malgré tout l’intérêt médical que présentent ces essais randomisés, ils sont confrontés à des limites méthodologiques (sélection des patients et des centres d’inclusion, critères d’exclusion, etc.) qui rendent indispensables la réalisation régulière de registres, afin de vérifier la faisabilité de l’application des stratégies validées, et d’identifier les freins à l’optimisation des traitements.
Les registres EUROASPIRE
Trois registres EUROASPIRE ont été menés sur une période de 12 ans dans les mêmes centres investigateurs de 8 pays européens (Allemagne, Finlande, France, Hollande, Hongrie, Italie, Slovénie, République Tchèque), portant sur 8 547 patients coronariens, définis par des antécédents de syndrome coronarien aigu (SCA), d’infarctus du myocarde (IDM), d’angioplastie coronaire percutanée, ou de pontage(s) coronaire(s) dans les 6 mois précédents. Un recueil sur trois périodes a été effectué concernant les caractéristiques des patients, la présence des facteurs de risque cardiovasculaire, les traitements prescrits, et l’atteinte des objectifs tensionnels, lipidiques et glycémiques notamment.
Les caractéristiques cliniques et mesures hygiéno-diététiques
Ces registres mettent en exergue l’échec des mesures hygiénodiététiques chez les patients coronariens. Le tabagisme actif n’a pas regressé, et concerne environ 20 % des patients coronariens (25 % en France), malgré les mesures gouvernementales dissuasives au sein de l’union européenne et le développement de traitements facilitant le sevrage tabagique. Le surpoids poursuit allègrement sa progression, puisque 80 % des patients ont un indice de masse corporelle > 25 kg/m2, et que plus d’un tiers sont obèses. Parmi ces patients considérés en surpoids ou obèses sur l’indice de masse corporelle, plus de 50 % présentent une obésité abdominale (définie par un périmètre ombilical > 102 cm pour l’homme et > 88 cm pour la femme), alors que l’on sait les effets cardiovasculaires délétères que produit cette accumulation de graisse viscérale (figure 1).
Figure 1. Augmentation des prévalences du tabagisme, de l’obésité et de l’obésité abdominale selon les études Euro Heart Survey 1, 2 et 3.
Cette augmentation de l’incidence de l’obésité abdominale est le parfait reflet de l’évolution au sein de la population générale et contribue à l’aggravation et au mauvais contrôle du diabète, de l’hypertension artérielle, et des dyslipidémies.
Cet échec reflète la difficulté de la prise en charge pour obtenir un changement profond du mode de vie d’un individu, pour lequel de nombreux mécanismes entrent en jeu (éducation, niveau socio-économique, environnement, etc.). Les mesures hygiénodiététiques sont pourtant la pierre angulaire de la prévention cardiovasculaire, aussi bien en prévention primaire que secondaire.
Les responsables des différents systèmes de santé européens réfléchissent à la mise en place d’actions plus efficaces, qui peuvent correspondre à des messages « grand public » (bouger-manger mieux) ou au développement des centres de réhabilitation, centres anti-tabac et de prévention cardiovasculaire.
Le contrôle des facteurs de risque cardiovasculaire
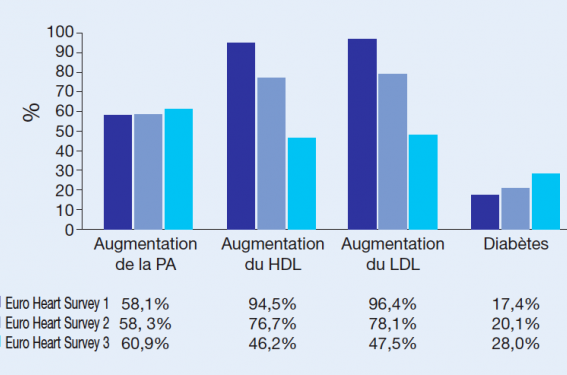
L’hypertension artérielle de-meure insuffisamment contrôlée, puisque près de 60 % des patients conservent une PA > 140/90 mmHg lors de EUROASPIRE III (figure 2).
Figure 2. Augmentation des prévalences de l’HTA, des LDL et HDL cholestérols et du diabète selons les études Euro Heart Survey 1, 2 et 3.
L’inertie thérapeutique ne semble pas la principale responsable de cet échec, puisque les prescriptions des principales classes d’antihypertenseurs sont en augmentation : les bêtabloquants sont passés de 56 à 86 % entre EUROASPIRE I et EUROASPIRE III, les bloqueurs du SRA (IEC ou ARA II) de 31 à 75 % et les diurétiques de 15 à 31 % chez des patients coronariens. Seuls les inhibiteurs calciques voient leur prescription diminuée, passant 35 à 25 % entre les trois périodes des registres.
Le contrôle tensionnel insatisfaisant malgré l’intensification du traitement semble principalement lié à l’augmentation du surpoids et de l’obésité, qui sont des facteurs classiques de résistance aux traitements.
La prise en charge des dyslipidémies s’est nettement améliorée par le biais de prescriptions, qui sont passées de 18 à 87 % chez des patients coronariens, et probablement par l’avènement de statines puissantes, permettant une amplitude de baisse plus importante du LDL-cholestérol.
Entre les registre EUROASPIRE I et III, le pourcentage de pa-tients avec un cholestérol total < 1,90 g/l (5 mmol/l) et un LDL-C < 1,15 g/l (3 mmol/l) est passé de 13 à 72 % et de 11 à 75% respectivement. Plus de la moitié des patients (53 %) a atteint la cible de LDL-C (< 0,96 g/l soit 2,5 mmol/l) définie en 2003, ce qui témoigne d’une amélioration notable, d’autant que l’objectif du LDL-C va être revu à la baisse (< 2 mmol/l soit 0,77 g/l) lors des recommandations de l’ESC en 2007, sur la base des études récentes chez les patients coronariens.
On peut au passage simplement regretter que les objectifs européens soient exprimés en mmol/l alors que d’autres recommandations les expriment en grammes par litre. Par ailleurs, les objectifs diffèrent sensiblement selon les institutions établissant les recommandations, alors que les preuves cliniques les inspirant sont issues d’études internationales, et que les facteurs de risque ainsi que la maladie athérothrombotique sont universels, comme l’ont illustré l’étude INTERHEART et le registre mondial REACH.
La prévalence du diabète poursuit sa progression, passant de 17 à 28 % des patients coronariens présentant un diabète connu, en parfaite concordance avec l’évolution du surpoids. Quinze pour cent des patients découvrent leur diabète lors de l’hospitalisation, ce qui fait qu’en réalité 43 % des patients coronariens sont diabétiques. L’atteinte des objectifs glycémiques est, là encore, décevante avec une sous-utilisation de l’insulinothérapie, alors que les études d’intervention ont montré qu’une diminution de 1 % de l’HbA1c s’accompagne d’une réduction de 15 % des infarctus du myocarde.
Les traitements validés chez le coronarien voient leurs prescriptions progresser entre les trois périodes de suivi, passant de 81 à 93 % des patients pour les antiagrégants plaquettaires, de 56 à 86 % pour les bêtabloquants, de 18 à 87 % pour les statines (figure 3). Cependant, la durée de la bithérapie aspirine-clopidogrel n’est pas précisée, alors que la durée recommandée de cette association —12 mois en cas de SCA sans sus-décalage du ST — n’est souvent pas appliquée quand les patients ont un stent nu, et encore moins quand ils n’en ont pas. L’étude CURE soulignait pourtant que la réduction des événements cardiovasculaires majeurs s’appliquait à tous les SCA sans sus-décalage du ST, revascularisés ou non.
Figure 3. Euro Heart Survey 1, 2 et 3 : prévalence des différents traitements administrés.
Conclusions d’EUROASPIRE I-II-III
Ces trois registres européens réalisés sur une période de 12 ans nous fournissent des informations précieuses sur le monde « réel » des patients coronariens.
Les règles hygiéno-diététiques ne sont pas appliquées, avec pour corollaire une augmentation de l’incidence du surpoids, de l’obésité, et par conséquent du diabète, qui concerne 43 % des patients coronariens.
Malgré l’amélioration des prescriptions médicamenteuses, l’atteinte des objectifs tensionnels et glycémiques est insuffisante, de grands progrès ayant été réalisés dans le domaine des dyslipidémies, avec une marge de progression qui demeure notable, d’autant que les seuils de recommandations ont été récemment abaissés, sur la base des résultats des derniers essais randomisés.
L’éducation thérapeutique, la lutte contre l’inertie des patients et des médecins, l’élaboration de recommandations uniformes et simples à appliquer — au moins à l’intérieur des pays de l’Union Européenne – le développement et/ou la réorganisation de centres de prévention cardiovasculaire semblent des pistes à privilégier rapidement.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :