Publié le 28 fév 2013Lecture 9 min
Comment évaluer les pressions pulmonaires en écho-Doppler ?
B. GALLET, Centre hospitalier d’Argenteuil
JESFC
Les méthodes utilisables pour estimer les pressions pulmonaires par échocardiographie Doppler sont essentiellement l’analyse du flux d’insuffisance tricuspide et celle du flux d’insuffisance pulmonaire. Les autres techniques sont moins utilisées.
Analyse du flux d’insuffisance tricuspide
Elle permet classiquement d’estimer la pression artérielle pulmonaire systolique (PAPS), mais plusieurs auteurs ont récemment proposé de l’utiliser aussi pour estimer la pression artérielle pulmonaire moyenne (PAPM).
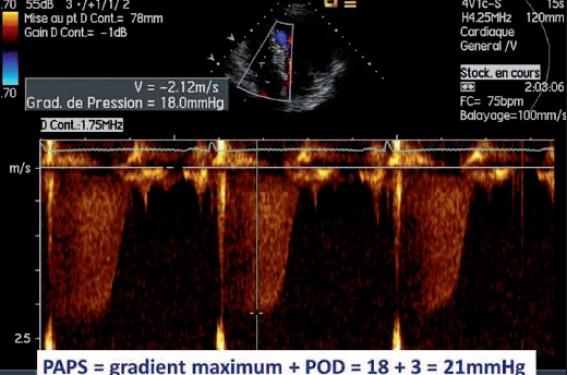
La PAPS est calculée par la formule PAPS = 4V2 + POD, où V est la vitesse maximale du flux d’insuffisance tricuspide mesurée en Doppler continu, et POD est une estimation de la pression moyenne de l’oreillette droite (figure 1). Les conditions de validité de cette méthode sont, d’une part, que le flux d’insuffisance tricuspide ne soit pas laminaire en Doppler pulsé et, d’autre part, qu’il n’existe pas de sténose pulmonaire. La PAPM peut être calculée par la formule PAPM = gradient moyen + POD, où le gradient moyen est calculé par la planimétrie de l’enveloppe du flux d’insuffisance tricuspide en Doppler continu (figure 2). La différence moyenne entre la PAPM estimée par cette méthode et celle mesurée par cathétérisme était de 1,6 mmHg dans une étude de J.F. Aduen et coll., et elle était inférieure à la différence moyenne retrouvée pour la PAPS(1). Cette méthode mériterait d’être utilisée en routine(2).
Une autre façon d’estimer la PAPM à partir du flux d’insuffisance tricuspide est d’utiliser la corrélation qui existe entre la PAPS et la PAPM. La PAPM est donnée par la formule de D. Chemla et coll. selon laquelle PAPM = (0,61 x PAPS) + 2(3). Cette méthode a été validée(4), mais elle est peu utilisée en pratique.
Figure 1. Estimation de la PAPS à partir d’un flux d’insuffisance tricuspide physiologique (POD estimée à 3 mmHg dans cet exemple).
Figure 2. Estimation de la PAPM à partir du flux d’insuffisance tricuspide chez un patient ayant une HTP (POD estimée à 8 mmHg dans cet exemple).
Analyse du flux d’insuffisance pulmonaire
Elle permet d’estimer la pression artérielle pulmonaire diastolique (PAPD), la PAPM et la PAPS.
• La PAPD est estimée à partir de la vitesse télédiastolique (Vt) du flux d’insuffisance pulmonaire par la formule PAPD = 4Vt2 + POD (figure 3).
• La PAPM est estimée à partir de la vitesse protodiastolique (Vp) du flux d’insuffisance pulmonaire par la formule empirique PAPM = 4Vp2 + POD (figure 3).
• La PAPS peut être déduite des valeurs précédentes par la formule PAPS = 3PAPM-2PAPD.
Il est aussi possible de calculer la PAPM par la formule PAPM = (PAPS + 2PAPD)/3, en utilisant la PAPS estimée à partir du flux d’insuffisance tricuspide et la PAPD estimée à partir du flux d’insuffisance pulmonaire.
Figure 3. Analyse d’un flux d’insuffisance pulmonaire physiologique. La PAPD est estimée à partir du gradient télédiastolique et la PAPM à partir du gradient protodiastolique (POD estimée à 3 mmHg dans cet exemple).
Autres méthodes moins utilisées d’estimation des pressions pulmonaires
Le temps de relaxation isovolumique du ventricule droit peut être mesuré en Doppler tissulaire, enregistré à la partie latérale de l’anneau tricuspide, entre la fin de l’onde s’ et le début de l’onde e’. Il augmente en cas d’hypertension pulmonaire (HTP). Une valeur < 40 ms suggère l’absence d’HTP (figure 4).
Figure 4. Mesure du temps de relaxation isovolumique du ventricule droit. Il est mesuré entre la fin de l’onde s’ et le début de l’onde e’, sur le Doppler tissulaire enregistré à la partie latérale de l’anneau tricuspide. Il est ici de 34 ms plaidant contre une HTP (valeur normale < 40 ms).
Le temps d’accélération du flux sous-pulmonaire, mesuré entre le début du flux et son pic de vitesse en Doppler pulsé, se raccourcit en cas d’HTP. Une valeur nettement inférieure à 100 ms suggère une HTP, tandis qu’une valeur franchement supérieure à 100 ms plaide contre une HTP (figure 5). La morphologie du flux sous-pulmonaire se modifie en cas d’HTP et il prend un aspect triangulaire avec parfois une encoche sur la phase de décélération du flux (partie droite de la figure 8).
L’analyse d’un flux de shunt gauche-droit peut permettre d’estimer les pressions pulmonaires mais elle ne concerne qu’une minorité de patients. En cas de communication interventriculaire (CIV), la PAPS peut être estimée par la formule PAPS = PAS – 4V2, où PAS est la pression artérielle systolique mesurée au brassard, et V est la vitesse maximale du flux de CIV. Un raisonnement analogue peut être appliqué pour calculer la PAPS et la PAPD à partir d’un flux de canal artériel.
Figure 5. Mesure du temps d’accélération du flux sous-pulmonaire en Doppler pulsé entre le début du flux et son pic de vitesse. Il est ici de 124 ms, plaidant contre une HTP.
Estimation de la pression moyenne de l’oreillette droite (POD)
La plupart des méthodes utilisées en pratique pour estimer les pressions pulmonaires nécessitent une évaluation de la POD, qui repose sur l’analyse des variations respiratoires du diamètre de la veine cave inférieure (VCI). Les recommandations de l’American Society of Echocardiography (ASE) de 2010 proposent l’algorithme suivant pour l’estimation de la POD (figure 6)(5) :
- si le diamètre de la VCI est ≤ 21 mm et son collapsus > 50 %, la POD peut être estimée à 3 mmHg ;
- si le diamètre de la VCI est > 21 mm et son collapsus < 50 %, la POD peut être estimée à 15 mmHg (figure 7) ;
- dans les autres situations, on peut estimer la POD à 8 mmHg ou utiliser des méthodes complémentaires (analyse du flux des veines sus-hépatiques, analyse du remplissage ventriculaire droit, rapport E/e’ tricuspide) pour faire basculer l’évaluation de la POD vers une valeur de 3 mmHg ou au contraire de 15 mmHg comme indiqué figure 6.
Cet algorithme n’est pas utilisable en cas de ventilation mécanique.
Figure 6. Algorithme recommandé par l’ASE pour l’évaluation de la POD(5).
Figure 7. Veine cave inférieure dilatée mesurant 26 mm en expiration (à droite). Réduction importante de son collapsus inspiratoire : le diamètre est mesuré à 23 mm en inspiration (à gauche) et le collapsus est calculé à 11,5 %. La POD est estimée à 15 mmHg.
Limites de l’estimation des pressions pulmonaires
Si la corrélation entre Doppler et cathétérisme pour l’estimation des pressions pulmonaires est bonne, la concordance entre les deux méthodes est souvent médiocre. C’est ainsi qu’il existait une différence de plus de 10 mmHg entre les deux méthodes pour l’estimation de la PAPS chez 57 % des patients inclus dans le registre REVEAL portant sur plus de 1 800 patients ayant une hypertension artérielle pulmonaire (HTAP)(6).
Cette mauvaise concordance peut être due à plusieurs éléments : absence de simultanéité des deux examens, défaut d’alignement sur le flux d’insuffisance tricuspide responsable d’une sous-estimation de la PAPS en Doppler, erreur dans l’estimation de la POD.
C’est pourquoi le diagnostic d’HTP doit reposer sur le cathétérisme, qui reste la méthode de référence selon les recommandations européennes de 2009. Elles indiquent que l’HTP est définie par une PAPM mesurée par cathétérisme cardiaque droit ≥ 25 mmHg au repos. L’HTAP est définie par une HTP précapillaire, à l’exclusion de celles secondaires à une maladie pulmonaire, une maladie thromboembolique pulmonaire chronique ou certaines affections rares(7).
Selon ces recommandations, l’échocardiographie Doppler a un rôle pour le dépistage de l’HTP. Ce dépistage est basé principalement sur la vitesse du flux d’insuffisance tricuspide :
- si la vitesse du flux d’insuffisance tricuspide est ≤ 2,8 m/s, sans autre signe suggestif d’HTP, le diagnostic est improbable ;
- si la vitesse du flux d’insuffisance tricuspide est comprise entre 2,9 et 3,4 m/s ou si elle est ≤ 2,8 m/s mais avec d’autres signes suggestifs d’HTP, le diagnostic est possible ;
- si la vitesse du flux d’insuffisance tricuspide est > 3,4 m/s, le diagnostic est probable.
Selon ces recommandations, le cathétérisme est indiqué si l’HTP est probable chez un patient symptomatique (indication de classe I). Il est également justifié si l’HTP est probable chez un patient asymptomatique (indication de classe IIa). Il est discuté si l’HTP est possible chez un patient symptomatique (indication de classe IIb). Il n’est généralement pas retenu en cas de diagnostic seulement possible chez un patient asymptomatique.
Par ailleurs, l’échocardiographie Doppler ne peut qu’évoquer le caractère pré- ou postcapillaire d’une HTP. Une cardiopathie gauche, représentée par une valvulopathie évoluée, une dysfonction systolique ou une élévation des pressions de remplissage, plaide pour le caractère postcapillaire de l’HTP. Inversement, l’absence de cardiopathie gauche et la constatation d’un remodelage du cœur droit évoquent plutôt le caractère précapillaire de l’HTP. Mais seul le cathétérisme permet un diagnostic de certitude, notamment en cas d’HTP mixte (dite « disproportionnée » dans les recommandations européennes). Il en est de même pour l’évaluation des résistances pulmonaires. Un index de résistance peut être calculé en échocardiographie Doppler en rapportant la vitesse maximale du flux d’insuffisance tricuspide (en m/s), à l’intégrale temps vitesse du flux sous-pulmonaire (en cm) (figure 8)(8). Cet index est normal pour une valeur < 0,15. Les résistances artérielles pulmonaires peuvent être calculées en multipliant cet indice par 10. Cet index n’est plus valide quand les résistances artérielles pulmonaires sont fortement augmentées. Le cathétérisme reste indispensable dans tous les cas où le calcul des résistances est nécessaire pour une prise de décision clinique.
Figure 8. Calcul des résistances artérielles pulmonaires. À gauche : flux d’insuffisance tricuspide en Doppler continu dont le pic de vitesse est mesuré à 3,8 m/s. À droite : flux sous-pulmonaire en Doppler pulsé dont l’intégrale temps vitesse est mesurée à 14 cm. L’index de résistance est calculé à 3,8/14 soit 0,27. Les résistances sont calculées à 0,27 x 10 soit 2,7 UW. Noter à droite l’aspect triangulaire du flux sous-pulmonaire et l’encoche sur sa phase descendante, qui évoquent une HTP.
Retentissement droit d’une hypertension pulmonaire
En cas d’HTP, l’échocardiographie devra en apprécier le retentissement, en recherchant un remodelage du cœur droit et une éventuelle atteinte de la fonction ventriculaire droite. Le remodelage du cœur droit se traduit par une dilatation des cavités droites, un aplatissement systolo-diastolique du septum interventriculaire avec au maximum une inversion de sa courbure et une hypertrophie de la paroi libre du ventricule droit.
L’évaluation de la fonction ventriculaire droite repose sur la mesure du TAPSE (Tricuspid Annular Plane Systolic Excursion) qui doit être > 16 mm, la mesure de l’onde s’ à l’anneau tricuspide en Doppler tissulaire qui doit être > 10 cm/s, le calcul de la fraction de surface du ventricule droit qui doit être > 35 % et le calcul du strain longitudinal global du ventricule droit qui doit être > -20 %. Il existe d’autres indices qui sont moins utilisés en pratique (indice de performance myocardique ou indice de Tei, évaluation du dP/dt ventriculaire droit à partir du flux d’insuffisance tricuspide, mesure du pic de vitesse et de l’accélération de la contraction isovolumique en Doppler tissulaire).
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :