Rythmologie et rythmo interventionnelle
Publié le 14 fév 2014Lecture 4 min
Quoi de neuf en rythmologie à l’AHA ?
W. AMARA, Unité de rythmologie. Groupe hospitalier Le Raincy-Montfermeil
Si le congrès de l’AHA n’est pas un congrès de rythmologie, trois études ont été marquantes : l’étude ENGAGE AF validant la place d’un 4e NACO, l’edoxaban, dans la FA non valvulaire, est certainement la plus marquante. Cette étude a été traitée dans Cardiologie Pratique n°1048. Deux autres études méritent d’être retenues : une étude évaluant le choix de la stratégie d’ablation dans la FA et une autre validant un nouveau mode de programmation des stimulateurs cardiaques. Les principaux points à retenir sont relatés ici.
FA paroxystique et persistante : l’ablation des veines pulmonaires reste la référence en comparaison de l’ablation des rotors ou triggers de la FA
D’après Felipe Atienza, Madrid, Espagne
L’étude RADAR AF (Radiofrequency Catheter Ablation of Drivers vs Circumferentiel Pulmonary Vein Isolation in patients with AF) a évalué l’intérêt de l’ablation des rotors intervenant en comparaison de l’ablation des veines pulmonaires dans la FA paroxystique et persistante.
L’étude a inclus 113 patients présentant une FA paroxystique et 117 patients présentant une FA persistante. Pour les FA paroxystiques, les patients étaient randomisés entre ablation des rotors et déconnexion des veines pulmonaires. Pour les FA persistantes, les patients étaient randomisés entre ablation des rotors + déconnexion des veines pulmonaires, et déconnexion seule des veines pulmonaires. Dans la FA paroxystique, l’analyse a été faite en non-infériorité. Dans la FA persistance, une analyse de supériorité a été prévue.
Le critère primaire de jugement était l’absence de récidive de FA à 6 mois après une première ablation sans antiarythmiques. Les récidives d’arythmie ont aussi étaient évaluées à 12 mois. Les complications périprocédurales ont été également analysées.
Dans la FA paroxystique, la non-infériorité n’était pas démontrée à 6 mois, ce qui est le critère primaire de jugement, alors qu’elle a été montrée à 12 mois en incluant les ablations supplémentaires réalisées (69 % des patients en rythme sinusal dans chaque groupe).
Dans la FA persistance, il n’a pas été noté de différence entre les deux groupes. Le taux d’événements indésirables était de 24 % dans le groupe ablation des rotors versus 10 % dans le groupe déconnexion isolée des veines pulmonaires.
Au total, cette étude montre qu’ablater les triggers en plus de l’ablation des veines pulmonaires ne fait pas mieux que l’ablation des veines pulmonaires seule pour la prévention des récidives de FA à 6 mois. Ce genre d’ablation est même associé à une augmentation significative des événements adverses sérieux.
Dans la FA paroxystique, l’ablation des triggers a des résultats encourageants à 12 mois.
Point à retenir : à cette phase, la référence dans l’ablation de la FA reste la déconnexion des veines pulmonaires.
Doit-on programmer différemment les pacemakers ?
D’après Giuseppe Boriani, Bologne, Italie
La stimulation atriale antitachycardique est associée à une réduction de la stimulation ventriculaire et à une diminution des décès, des hospitalisations cardiovasculaires et à la survenue de FA permanente dans l’étude MINERVA.
Les algorithmes de stimulation antitachycardiaques utilisés pour prévenir la fibrillation atriale (qui consistent à stimuler l’oreillette afin d’éviter la survenue d’extrasystoles atriales) ont tendance à être abandonnés dans les recommandations.
En revanche, les algorithmes permettant d’éviter de stimuler le ventricule, et donc de ne pas entraîner de désynchronisation, ont cependant montré qu’ils pouvaient permettre de prévenir la FA.
L’étude MINERVA a combiné les deux algorithmes :
- l’algorithme dit MVP (Managed Ventricular Pacing) qui est un mode de programmation en mode AAI avec commutation si besoin en mode DDD ;
- et l’algorithme DDDRP qui combine une stimulation atriale préventive et un algorithme d’ATP (antitachycardia pacing) au niveau de l’oreillette qui la stimule à faible voltage lors des épisodes de tachycardies atriales organisés.
Les patients étaient implantés d’un stimulateur cardiaque double chambre le plus souvent pour une dysfonction sinusale, et avaient des antécédents d’arythmie atriale ; ils ont été randomisés en trois groupes :
- mode DDDR classique ;
- mode DDDR associée aux deux algorithmes MVP et DDDRP ;
- mode DDDR associé uniquement en mode MVP.
Le critère primaire de jugement, évalué à 2 ans, combinait la mortalité totale, les hospitalisations pour motif cardiovasculaire et la survenue d’une FA permanente (pour laquelle la décision a été de ne plus faire de cardioversion). L’étude a randomisé 1 166 patients.
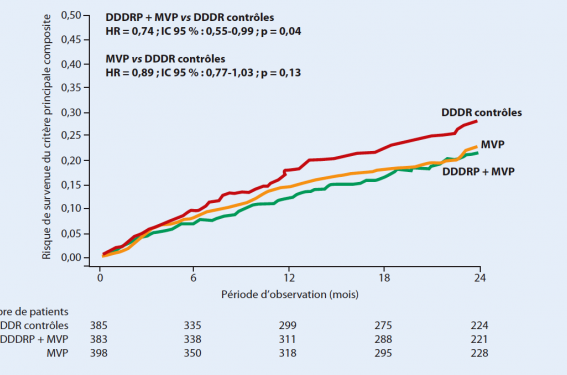
Sur le critère primaire, le mode combinant MVP et DDDRP a été associé à une moindre survenue du critère primaire de jugement (figure 1).
Figure 1. Effet sur le critère primaire dans les 3 groupes de l’étude.
Il n’a pas été noté de différence significative sur la mortalité totale, ni sur les hospitalisations cardiovasculaires.
Cependant, il a été noté significativement moins de FA permanentes dans le groupe DDDRP + MVP (HR : 0,39 ; IC à 95 % 0,21-0,75 ; p = 0,004). À noter : moins de cardioversions pour FA dans ce mode de programmation (réduction relative de 49 % ; p = 0,001).
Le mode DDDRP + MVP a permis de réduire les FA de plus d’un jour, ainsi que celles de plus de 7 jours (figure 2).
Figure 2. Effet sur les épisodes de FA de plus de 24 h et plus de 7 jours.
Au total, cette étude montre l’intérêt d’un algorithme combinant la stimulation antitachycardique atriale et la préservation du rythme ventriculaire pour prévenir la survenue d’arythmies cardiaques.
Si les algorithmes de préservation de la stimulation ventriculaire (MVP, Safer, DDD-ADI, etc.) sont maintenant recommandés et disponibles sur tous les pacemakers modernes, les algorithmes de stimulation antitachycardique au niveau atrial avaient été abandonnés et l’intérêt pour ces algorithmes a été relancé.
Point à retenir : évitons de stimuler le ventricule. Stimuler l’oreillette semble utile pour prévenir les arythmies.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :