Publié le 14 juin 2014Lecture 4 min
L’échographie est-elle indispensable pour prescrire un anticoagulant devant une fibrillation atriale ?
K. GARDEY, F. ANSELME, CHU de Rouen
Lors de la découverte d’une fibrillation atriale (FA), le risque relatif d’un accident vasculaire cérébral est de 5 dans la population générale(1). L’indication de la prophylaxie embolique découle de la stratification personnalisée du risque d’accident embolique, identifiant dans cette population ceux qui en tireront bénéfice. Se poser la question de la nécessité de l’échographie cardiaque avant la prescription d’un anticoagulant revient à se demander l’apport de l’échographie dans cette stratification.
Figure 1. Taux d’accidents vasculaires cérébraux en fonction de la fonction systolique ventriculaire gauche (d’après(1)).
Apport de l’échographie cardiaque dans la stratification du risque thromboembolique
L’échocardiographie est un examen simple de réalisation par voie transthoracique et il permet d’accéder à des informations sur les cavités gauches, lieu de la thrombose intracavitaire entraînant l’embolie. Plusieurs études se sont intéressées aux relations entre le risque embolique et les données issues de l’échographie transthoracique. Dans la FA non valvulaire (FANV), à partir des données échographiques de 3 essais cliniques de prévention embolique, plusieurs marqueurs échographiques transthoraciques simples, réalisés en pratique courante, ont été étudiés(1). Les dimensions ventriculaires et auriculaires gauches mesurées en mode bidimensionnel n’ont pas de lien significatif avec le risque embolique. Il faut noter que les mesures étaient réalisées en mode TM sur coupe parasternal grand axe pour l’oreillette gauche (diamètre antéropostérieur) et le ventricule gauche (tableau). En revanche, la présence d’une dysfonction systolique modérée à sévère déterminée en 2D est le seul facteur de risque échographique indépendant dans les FANV (figure 2). Dans la population considérée à faible risque (basée sur une stratification clinique), le taux d’AVC passe de 0,4 % à 9,3 % par an en présence d’une dysfonction systolique ventriculaire gauche et de 4,4 % à 15 % par an dans la population à haut risque clinique. L’échographie transthoracique prouve son utilité dans la stratification du risque embolique dans un groupe de patients sans facteurs de risque embolique cliniques(2).
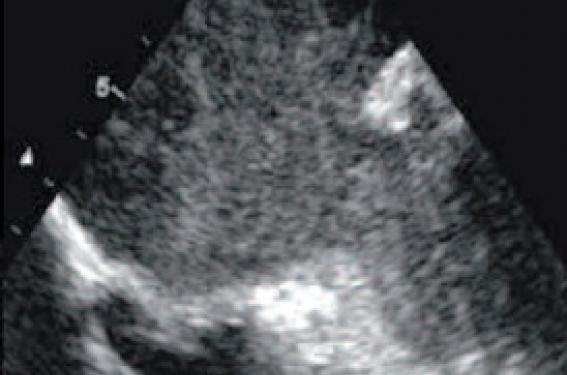
Figure 2. Échographie transœsophagienne montrant un thrombus intra-auriculaire gauche (A), un contraste spontané dense intra-atrial gauche (B) et la mesure des vitesses des flux à l’abouchement de l’auricule gauche dans l’OG (C).
L’apport de l’échographie transthoracique est donc modeste, et l’accès aux informations concernant l’oreillette gauche et notamment l’auricule est limité. La voie transœsophagienne permet une étude morphologique et fonctionnelle plus poussée de l’auricule gauche, où se développe majoritairement le processus de thrombose responsable des accidents ischémiques cérébraux. Plusieurs facteurs de risque indépendants ont été identifiés dans l’étude SPAF III et confirmés par la suite(3). Ainsi, après analyse multivariée, la présence d’un thrombus intra-atrial est associé à un risque relatif de 2,5 (p = 0,04), à un contraste spontané dense, à un RR de 3,7 (p = 0,001), à une diminution des vitesses des flux intra-auriculaires gauches (< 20 cm/s) et à un RR à 2,1 (p = 0,008). La présence de plaques aortiques complexes est également associée à un surrisque de 2,1 (p = 0,001).
Place de l’échocardiographie dans la pratique clinique
La prescription d’une anticoagulation a prouvé une baisse des complications ischémiques, notamment d’accidents vasculaires cérébraux, et de la morbimortalité globale des patients (réduction de 66 % des AVC). L’enjeu actuel est davantage d’identifier les patients qui ne tireront pas de bénéfices de cette thérapeutique. Le rapport bénéfice-risque des traitements anticoagulants s’appuie sur la stratification du risque embolique mis en perspective avec le risque hémorragique.
Dans la stratification du risque embolique, on différencie les FA valvulaires et non valvulaires (FANV). Sont considérés comme valvulaires les porteurs de prothèses valvulaires cardiaques et les maladies rhumatismales valvulaires où prédominent les rétrécissements mitraux. Dans cette catégorie, les patients sont jugés à haut risque thromboembolique.
Chez les FANV, l’évaluation est actuellement faite par le score CHA2DS2-VASc. Depuis sa parution dans les recommandations européennes de 2010, il a été validé par de nombreuses études de cohorte(4). Ce score permet une stratification du risque embolique avec notamment une identification plus pertinente des patients à faible risque embolique. Sur les facteurs de risque composant le score, la majorité provient de données cliniques. L’échographie transthoracique par la recherche d’une dysfonction systolique (définie comme une fraction d’éjection inférieure à 40 %) permet d’identifier les patients qui bénéficieraient d’une anticoagulation, alors qu’ils ne présentent pas de facteurs de risque cliniques. Dès lors que le patient est considéré à risque sur la base d’arguments cliniques, l’indication théorique de l’anticoagulation est posée. L’échographie ne modifiera pas la prescription et, surtout, ne doit pas la retarder. Par ailleurs, l’échographie n’apporte pas d’arguments dans la stratification du risque hémorragique. En revanche, un patient ne doit pas être considéré à faible risque sans avoir vérifié la fonction systolique ventriculaire gauche. Pour l’échographie transœsophagienne, son caractère invasif n’en fait pas un outil simple de stratification dans la pratique courante. Elle est réservée au patient en FA depuis plus de 48 h avec nécessité d’une cardioversion rapide.
En pratique
La découverte d’une FA doit amener à une évaluation rapide et simple du risque de complication embolique.
Cette évaluation peut être mise en œuvre par un médecin non spécialiste par l’intermédiaire du score CHA2DS2-VASc.
L’échocardiographie cardiaque est indispensable pour ne pas prescrire d’anticoagulant, en s’assurant de l’absence de dysfonction systolique ventriculaire gauche non connue.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :