Publié le 17 nov 2015Lecture 5 min
SAOS et insomnie
X.-L. NGUYEN, CETTSSA, hôpital Saint-Antoine, Paris
Le cas de Mme F… est l’illustration d’une association de symptômes fréquemment rencontrée en consultation de sommeil : celle de symptômes typiques du SAOS (ronflement, somnolence diurne, pollakiurie chez une femme d’âge moyen, syndrome métabolique) et de symptômes d’insomnie chronique (dans le cas présent une insomnie de maintien du sommeil principalement et/ou de réveil matinal précoce).
SAOS et insomnie sont les deux troubles du sommeil dont la prévalence est la plus élevée dans la population générale (2 à 4% pour le SAOS(1), 9 à 13%(2) pour l’insomnie chronique) avec dans la littérature jusqu’à 50% de prévalence pour le phénomène en ce qui concerne l'association SAOS + insomnie selon les séries(3,4), que le SAOS soit diagnostiqué dans des populations d’insomniaques ou vice versa(5,6).
L’insomnie et le SAOS ont en commun de nombreux symptômes. En effet, l’insomnie se définit comme la perception d’une insuffisance de l’installation ou du maintien du sommeil, mais aussi comme un « mauvais » sommeil, ou un sommeil non récupérateur, associé à des symptômes diurnes. Ces perturbations du fonctionnement diurne sont une conséquence des perturbations du sommeil nocturne (selon la définition de l’insomnie maladie dans l’ICSD-2). Ces symptômes diurnes peuvent en réalité caractériser aussi bien les sujets apnéiques que les sujets insomniaques. La somnolence, la fatigue, les troubles de mémoire ou de concentration, les troubles de l’humeur, la diminution de la qualité de vie, de l’énergie pour faire les choses, le risque d’accident, les erreurs lors de l'exécution de tâches sont des signes non spécifiques que l’on peut retrouver dans l’une ou l’autre pathologie…
Comment évaluer l’insomnie chez le sujet apnéique ?
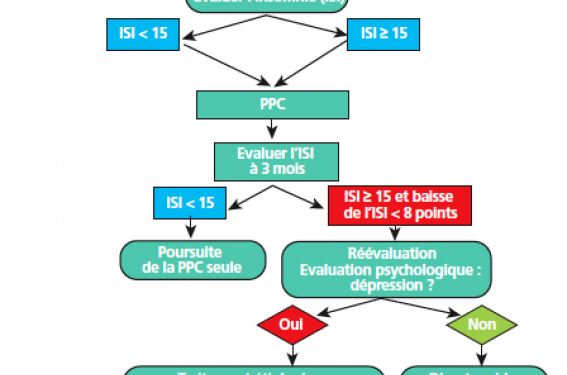
Un outil simple, reproductible et validé pour la détection et le suivi de l’insomnie, en population générale comme sur des populations d’apnéiques, est l’échelle de sévérité d’insomnie, ou score ISI(7). Ses items sont calqués sur les critères de la classification internationale, et le seuil de positivité pour ce score est de 15. Une baisse d’au moins 8 points du score ISI indique une amélioration de l’insomnie sous traitement(8).
En raison de la fréquence de l’association SAOS et insomnie, il semble raisonnable de rechercher systématiquement cette dernière chez les apnéiques, lors du diagnostic initial, en utilisant l’ISI.
SAOS et insomnie : association fortuite ou comorbidité ?
L’observation conjointe de symptômes de SAOS et d’insomnie peut correspondre soit à l’association fortuite de deux pathologies fréquentes dans la population générale, soit à une comorbidité SAOS-insomnie, sousentendant qu’il existe une relation de cause à effet entre les deux pathologies, l’une générant et/ou aggravant l’autre. Des arguments militent en faveur d’une comorbidité.
S’il semble plus difficile d’imaginer comment l’insomnie pourrait être à l’origine de troubles respiratoires du sommeil (il a cependant été avancé que l’instabilité du sommeil et l’augmentation relative des stades légers de sommeil pourraient favoriser la survenue des événements respiratoires anormaux), la compréhension est en revanche plus aisée pour le phénomène inverse : les arrêts respiratoires à répétition sont à l’origine d’une stimulation accrue du système nerveux sympathique, par le biais de l’hypoxémie intermittente et de la fragmentation du sommeil, ce qui facilite l’éveil. Cette stimulation de l’éveil favorise l’insomnie.
Enfin, un argument essentiel pour l’existence d’une relation de cause à effet entre SAOS et insomnie est l’amélioration des symptômes d’insomnie lors du traitement du SAOS par PPC. Nous avons évalué en 2010 l’évolution de l’insomnie sous traitement, à l’aide du score ISI, chez 80 sujets présentant un SAOS, traités par PPC pendant 24 mois(9). Pour l’ensemble du groupe, nous avons observé une amélioration significative du score ISI global. Chez les sujets qui présentaient lors du diagnostic de SAOS une insomnie significative clinique selon l’ISI, une amélioration significative de ce score avec une baisse moyenne de 13 points était observée pour la moitié d’entre eux. Chez ces sujets insomniaques initialement, qui ont amélioré leur insomnie sous PPC, on trouvait à l’état de base un SAOS plus sévère et une somnolence initiale plus importante que chez les insomniaques non améliorés. Chez ces sujets, qui n’améliorent pas leurs symptômes d’insomnie sous PPC, il est donc nécessaire de vérifier s’il n’existe pas une autre étiologie ou comorbidité : notion d’une insomnie primaire préexistante, syndrome anxieux ou dépressif, autres troubles de nature psychologique ou psychiatrique, syndrome des jambes sans repos…
L’insomnie risque-t-elle de compromettre la mise en route, puis l’utilisation de la PPC ?
On peut, en effet, redouter qu’un traitement contraignant comme la PPC n’entraîne des troubles du sommeil, voire n’aggrave des problèmes de sommeil préexistants.
Nous avions en 2010 évalué l’impact d’une insomnie clinique préexistante sur le traitement par PPC chez 148 sujets apnéiques(4). L’étude a permis de confirmer que l’insomnie présente lors du diagnostic n’était pas un facteur prédictif d’abandon précoce (avant le 6e mois) de la PPC, ni d’observance au long cours (mesurée au 6e mois).
La faible sévérité du SAOS ainsi que la faible utilisation de la PPC au cours des premières semaines étaient les principaux facteurs prédictifs d’abandon précoce de la PPC. Le niveau d’insomnie observé à la mise en route du traitement n’influait pas sur l’observance à venir : l’observance précoce mesurée à 1 mois étant le meilleur facteur prédictif de la poursuite du traitement au long cours.
Traitement du SAOS avec insomnie
Le SAOS doit être traité, notamment car c’est un facteur de risque cardiovasculaire. Dans l’insomnie, c’est la restriction du temps de sommeil qui, par le biais des perturbations du métabolisme glucidique, risque aussi d’entraîner un syndrome métabolique. Traiter les deux affections ne peut être que bénéfique pour prévenir le risque vasculaire.
Dans le cas de la comorbidité SAOS et insomnie, la PPC est efficace sur les symptômes d’insomnie(9), ce qui justifie sa mise en route en première intention.
Par ailleurs, l’insomnie déjà présente au moment de l’initiation de la PPC ne va pas avoir d’influence négative sur l’observance, y compris au long cours(4) ; elle ne doit donc pas être un frein à l’appareillage. On peut faire appel, si nécessaire, à un traitement pharmacologique d’appoint, provisoirement (prescription d’hypnotiques purs, par exemple) pour passer un cap difficile.
Dans un second temps, si l’insomnie persiste sous traitement par PPC, il faut évoquer un autre type d’insomnie : insomnie primaire, insomnie secondaire à une autre pathologie. Son identification permettra de mettre en route les mesures adaptées, pharmacologiques (traitements hypnotiques, anxiolytiques, antidépresseurs, mélatonine…) et/ou non pharmacologiques, comme les TCC (thérapies cognitivo-comportementales) en cas d’insomnie primaire.
A noter que les troubles anxieux et la dépression sont connus pour être les premières causes des insomnies secondaires.
A retenir
L’association insomnie-syndrome d’apnées du sommeil est fréquente.
Une insomnie préexistante ne doit pas faire craindre un rejet de la PPC ou une plus mauvaise observance. Ce traitement peut améliorer les symptômes d’insomnie.
En cas d’insomnie persistante sous PPC, il convient de rechercher des facteurs favorisants, tels que l’anxiété et la dépression.
Conduite à tenir devant SAOS et insomnie.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :