Publié le 01 sep 2018Lecture 6 min
Quoi de neuf dans la fermeture de l’auricule gauche ?
Jacques GAUTHIER, Cannes ; Président du CNCF

La session commune CNCF-APPAC lors du dernier congrès de Biarritz a donné lieu à une controverse très intéressante sur la fermeture de l’auricule gauche entre deux intervenants fermes sur leurs positions.
Sébastien Armero, familier de la technique qu’il pratique à Marseille a tenu à rappeler au préalable, les recommandations en ce domaine, car tout geste interventionnel présente un risque qui doit être positionné en regard du bénéfice attendu.
Aussi les sujets sont-ils sélectionnés sur des critères durs à savoir un CHA2DS2-VASc ≥ 4 et une contre-indication formelle et définitive aux AVK ou AOD. Cette dernière relève essentiellement d’une hémorragie cérébrale ou dans un exemple présenté le même jour des hématuries sévères sur un cancer prostatique. La décision est pluridisciplinaire et requiert le plus souvent un avis neurologique.
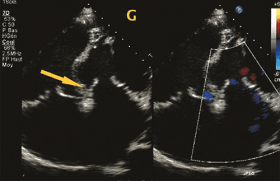
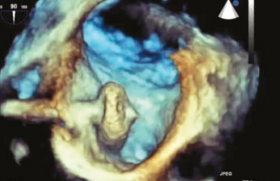
L’auricule gauche est un reliquat embryonnaire qui pourrait être le siège de plus de 80 % des thrombus conséquence de la diminution de la vitesse de vidange avec un risque embolique évalué sur la présence du contraste spontané.
Actuellement, deux dispositifs permettent une occlusion par voie percutanée même s’il existe des alternatives par voie endocardique.
Depuis l’essai initial PLAATO en 2001, plusieurs études conduites par l’industrie se sont attaché à démontrer la non-infériorité de la fermeture de l’auricule versus le traitement classique par AVK (les AOD sont en cours d’évaluation) et le recul vis-à-vis de cette technique permet à la faveur de la bonification de la courbe d’apprentissage des équipes de faire ressortir une diminution des AVC au prix de complications de plus en plus minorées.
PROTECT-AF en 2009 incluant 800 patients compare le dispositif WATCHMAN à la warfarine. L’essai PREVAIL publié en 2014 confirme la non-infériorité toujours par rapport aux AVK.
EWOLUTION consiste à recueillir dans la « vraie vie » les données relatives à la fermeture de l’auricule gauche avec le dispositif WATCHMANN en dehors des populations sélectionnées lors des études randomisées ; cette étude multicentrique retient comme critère d’évaluation principale l’incidence des AVC, des hémorragies et des décès dans le suivi de 1 021 patients à haut risque entre octobre 2013 et mai 2015 et démontre une baisse significative des AVC de près de 84 % au prix d’effets indésirables limités, d’autant que la technique s’appuie sur des équipes entraînées ; le critère composite des complications — incluant la perforation cardiaque, l’épanchement péricardique avec tamponnade, la migration du dispositif et d’autres complications vasculaires plus rares — chute de 8,2 % à 2,8 % entre PROTECT-AF et EWOLUTION. L’évaluation économique apparaît également prometteuse à la lumière des premières tendances des études actuellement en cours pour affirmer davantage l’intérêt de la fermeture de l’appendice auriculaire gauche comme alternative au traitement par AOD ; le coût potentiellement à long terme serait en faveur de la prothèse si l’on se base sur les indices économiques développés dans les récentes études.
La fermeture de l’auricule gauche a été proposée comme une alternative au traitement anticoagulant et même actuellement une étude milite pour la faisabilité de la fermeture percutanée en cas de présence de thrombus à l’échographie, ancienne contre-indication absolue.
Les indications doivent être discutées de façon multidisciplinaire avec une information rigoureuse du patient ayant une espérance de vie > 1 an ; à noter le risque per-opératoire non négligeable de la procédure et la nécessité d’un traitement antithrombotique au décours.
L’étude FLAAC en 2017 incluant 1 800 patients atteste d’une diminution de 50 % du risque d’AVC ischémique après fermeture sur des indications bien structurées chez les patients contre-indiqués au traitement anticoagulant, après concertation multidisciplinaire.
Le registre ACP observationnel chez les patients à score CHADS > 4 démontre une réduction de 63 % du risque d’AVC ischémique avec une réduction de 60 % du risque de saignement attendu.
Philippe Chevalier du centre cardiologique de Lyon tenant de la responsabilité essentielle de l’oreillette dans la genèse du thrombus lié à une maladie du muscle auriculaire s’appuie sur le fait que la plupart des thrombus responsables d’AVC ne proviendrait pas de l’auricule gauche ; la myopathie atriale est à la base d’une thrombogenèse liée à des facteurs génétiques et aux facteurs de risque acquis déterminant une fibrose et un remodelage de l’oreillette responsables d’une dysfonction électrique générant la FA et par le biais de ce défaut mécanique une stase participant à la thrombose intra-auriculaire à distinguer d’un thrombus à l’intérieur de l’auricule ; l’implantation des prothèses contribue de surcroît à la genèse de thrombus développés sur la prothèse bien visibles à l’imagerie (3 % d’AVC après procédure). La myopathie atriale peut être suspectée dès l’électrocardiogramme avec la recherche d’indices sur l’analyse attentive des caractéristiques du segment PR et confortée par l’histopathologie des oreillettes. Le substrat génétique fait actuellement l’objet d’une création de banque à partir de prélèvements ADN (patient en FA avec des séquençages successifs renseignant la genèse réelle de la thrombose). La mise en place d’une prothèse auriculaire gauche répond à un réflexe oculo-thrombotique qui néglige la réalité des paramètres volumiques de la fonction atriale qui inclut une fonction globale réservoir avec un index d’expansion et une fonction pompe significative même si des flux à l’intérieur de l’appendice sont plus propices à la stase.
La fibrose qui accompagne le remodelage atrial est l’élément fondamental de la thrombo-genèse auriculaire par le biais d’une désendothélialisation.
Il n’est pas raisonnable de proposer un même traitement sur des risques emboliques très différents qui s’appuierait uniquement sur une sacralisation du score CHADS sans tenir compte des différents types électrocliniques des AVC ischémiques. Les études et essais randomisés apparaissent non solides en l’absence de comparaison avec les AOD et devraient même se mesurer à l’absence de tout traitement antithrombotique.
Cette absence de schéma optimal de la stratification du risque est apparente dans l’ensemble des études conduites depuis Framingham.
Il existe une très grande variabilité du risque d’AVC et il ne faut pas méconnaître également la dissociation temporelle entre FA et AVC (ASSERT - TRENDS - IMPACT) ni négliger le rôle de l’échographie transœsophagienne ni les nouvelles techniques d’imagerie qui révèlent des thrombus intra-auriculaires présents parfois sur des plaques de désendothélialisation ; parallèlement, l’exemple des CMH qui déterminent 1 % d’AVC par an alors même que la fibrillation atriale n’est pas présente dans la majorité des cas.
Plusieurs études se sont attachées à reproduire un modèle expérimental de thrombus intra-atrial gauche sans fibrillation atriale, qui désormais apparaît essentiellement comme une maladie neuro-musculaire dont il convient de préciser le substrat au-delà du score CHADS.
L’hypertension aurait un rôle prépondérant dans l’apparition des thrombus ; faudra-t-il pour autant anticoaguler les hypertendus ? Des réflexions sont actuellement en cours de documentation pour éclairer la nécessité d’anticoagulation après ablation, thrombus ; l’oreillette gauche en fibrillation atriale est un milieu thrombogénique et c’est le volume atrial qui déterminerait le risque thrombogénique davantage que l’auricule lui-même mais le volume atrial seul n’est pas à même d’expliquer la cascade d’éléments conduisant au thrombus.
Ce raisonnement rappelle l’histoire des clips caves avec une prévention mécanique sous prétexte d’emboles dangereux et dont on connaît la triste évolution et l’interruption de la technique.
L’avenir s’éclairera avec l’aide des nouveaux outils d’imagerie pour se substituer aux CHADSVASc.
Les deux intervenants se sont affirmés très respectueux des indications actuelles qui rejoignent d’ailleurs la prise en charge et les recommandations, à savoir de limiter la fermeture de l’auricule gauche aux patients avec une fibrillation atriale non valvulaire ayant un risque CHA2DS2-VASc ≥ 4 et une contre-indication définitive aux anticoagulants. La conclusion appartiendra en grande partie aux autorités de tutelles face aux réalités économiques.
Au final comme dans chaque controverse chacun est reparti avec ses convictions, les auditeurs avec leurs doutes mais la réflexion est nécessaire et permettra peut-être à la lumière des datas et de nouvelles études de faire évoluer nos attitudes et d’arrêter des recommandations établies pour un positionnement optimisé vis-à-vis de nos patients.
Tous mes remerciements à Sébastien ARMERO et Philippe CHEVALIER pour la transmission de leurs diaporamas.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :