Publié le 24 jan 2012Lecture 8 min
Le traitement anticoagulant de la fibrillation auriculaire du sujet âgé - Le point de vue du gériatre
O. HANON, Hôpital Broca, Paris
La prescription d’un traitement anticoagulant chez le sujet âgé représente l’une des prescriptions les plus difficiles de notre exercice clinique. Elle nécessite une évaluation individuelle soigneuse du rapport bénéfice/risque, afin de cerner le risque d’accident vasculaire ischémique et le risque hémorragique. La difficulté réside dans le fait que plusieurs éléments cliniques sont à la fois des facteurs de risque d’accident vasculaire cérébral et d’hémorragies, à commencer par l’âge élevé (> 75 ans).
Fibrillation atriale chez le sujet âgé
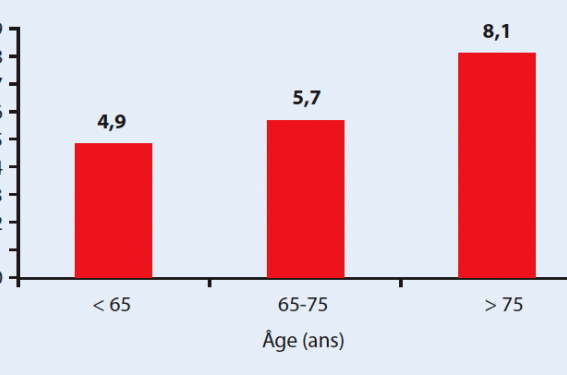
La fibrillation auriculaire (FA) touche plus de 10 % des personnes âgées de plus de 80 ans(1). Sa principale complication est l’accident vasculaire cérébral (AVC)(2), dont le risque augmente considérablement avec l’âge. Après 75 ans, le risque d’AVC peut atteindre la fréquence de 8 % par an en l’absence de traitement antithrombotique (figure 1)(3).
Figure 1. Risque annuel d’AVC dans les essais randomisés dans les groupes placebo en fonction de l’âge.
Bénéfices du traitement anticoagulant chez le sujet âgé
Les antivitamines K (AVK)
Les bénéfices du traitement anticoagulant par AVK sont largement démontrés en cas de FA(4). Après 75 ans, l’étude BAFTA(5) a comparé dans un essai thérapeutique randomisé, le bénéfice des AVK à celui de l’aspirine. Le risque d’embolie cérébrale/systémique a diminué significativement de 52 % (RR = 0,48 IC 95 % = 0,28-0,80, p = 0,003) sous warfarine, comparativement à l’aspirine en cas de FA. Une seconde étude randomisée chez des patients plus âgés (> 80 ans) retrouve aussi une réduction significative des événements cardiovasculaires sous AVK en comparaison à l’aspirine (6 % vs 13 %, p < 0,01)(6).
Ces bénéfices ont été confirmés dans les études observationnelles. Dans l’étude ATRIA conduite chez 13 559 patients en FA(7), l’analyse du « bénéfice clinique net » prenant en compte à la fois les risques d’AVC/embolies systémiques et d’hémorragies cérébrales, indique un bénéfice des AVK à partir de l’âge de 75 ans (figure 2). Ces résultats soulignent bien que, malgré le sur-risque hémorragique, le risque d’AVC embolique est tel dans cette tranche d’âge, que le traitement par AVK reste bénéfique.
Figure 2. Bénéfice clinique net. Événements (AVC, embolies systémiques et hémorragies cérébrales) prévenus pour 100 patients-années par les AVK en fonction de l’âge : le bénéfice des AVK apparaît significatif après 75 ans.
Tous ces éléments ont conduit les experts européens à modifier le classique score de risque d’AVC CHADS2 pour aboutir au score CHA2DS2 VASC(8), qui attribue la même valeur pronostique à l’âge ≥ 75 ans qu’aux antécédents d’AVC (soit 2 points) et préconise une indication des AVK pour un score ≥ 2.
En conclusion, au vu du risque important d’AVC embolique après 75 ans, un traitement par anticoagulant est désormais systématiquement recommandé. Toutefois, comme le risque hémorragique augmente lui aussi avec l’âge, il est nécessaire de tenir compte du risque hémorragique avant de prescrire des anticoagulants.
Les nouveaux anticoagulants
De nouveaux anticoagulants visant un seul facteur de la coagulation (anti-II ou anti-X), ayant une pharmacocinétique prévisible et une courte durée d’action, ont été évalués dans des essais thérapeutiques vs warfarine chez des patients en FA. Contrairement aux AVK, ces molécules ne nécessitent pas de surveillance biologique, n’ont pas d’interaction avec l’alimentation et présentent une faible interaction médicamenteuse, ce qui simplifie leur prescription chez le sujet âgé.
Ces essais ont inclus près de 50 000 patients, dont 19 000 de plus de 75 ans. Certains résultats des analyses en sous-groupe des patients les plus âgés (> 75 ans) sont disponibles.
Globalement, ils indiquent des résultats similaires en termes d’efficacité de ces nouvelles molécules, qui s’avèrent soit supérieures soit équivalentes aux AVK pour la prévention des AVC (en fonction des posologies utilisées et des études réalisées [tableau 1]). Le risque d’hémorragies majeures varie, lui aussi, selon les études et les posologies.
Le résultat principal de tous ces travaux est la diminution significative du risque d’hémorragies cérébrales en comparaison aux AVK.
En résumé, l’arrivée des nouveaux anticoagulants semble prometteuse pour la prise en charge des sujets âgés en FA, en particulier en raison du moindre risque d’hémorragie cérébrale. Toutefois, leur élimination rénale, l’absence d’antidote et de contrôle biologique sont des facteurs à prendre en compte pour leur prescription.
En particulier, leur courte demi-vie impose une bonne observance thérapeutique, ce qui justifie une évaluation des fonctions cognitives chez la personne âgée.
Enfin, même si les essais thérapeutiques ont inclus des patients âgés, ils ont en réalité inclus peu de sujets polypathologiques de plus de 80 ans. Dans ce cadre, la réalisation d’études menées spécifiquement chez les patients âgés fragiles (> 80 ans, polypathologiques, avec une fonction rénale limite) s’avère nécessaire pour confirmer leur bonne tolérance dans cette population.
Évaluation du risque hémorragique du traitement anticoagulant chez le sujet âgé
L’avancée en âge reste l’un des principaux facteurs limitant la prescription d’AVK(9). La raison principale est la crainte du risque hémorragique, même si dans les essais, il apparaît inférieur au bénéfice apporté par le traitement. Toutefois, les patients âgés inclus dans les essais randomisés ne sont pas représentatifs de l’ensemble des personnes très âgées et notamment des sujets fragiles.
Dans les études observationnelles, le taux annuel d’hémorragies sévères varie de 3 à 10 % après 80 ans, alors qu’il est habituellement autour de 1 % chez les plus jeunes. En France, les accidents hémorragiques des AVK apparaissent au 1er rang des accidents iatrogènes nécessitant une hospitalisation(10).
La bonne connaissance des facteurs de risque d’hémorragie liée aux AVK est donc essentielle pour identifier les patients chez qui le risque hémorragique peut dépasser le bénéfice attendu.
Plusieurs facteurs peuvent expliquer cette augmentation du risque hémorragique avec l’âge.
La pharmacologie des AVK
Des modifications de la pharmacologie des AVK sont observées au cours du vieillissement, rendant plus difficile l’obtention des INR cibles. Ainsi, il est prudent de réaliser des mesures de l’INR plus rapprochées que chez les adultes plus jeunes (tous les 15 jours).
La mauvaise éducation thérapeutique
En cas de mauvaise éducation thérapeutique, le risque d’hémorragie sous AVK des patients âgés est multiplié par 8 (OR = 8,83 [2-50,2])(11). Dans ce cadre, l’éducation du sujet et/ou de son accompagnant apparaît essentielle avant la prescription d’un AVK.
La polymédication
Il a été démontré que la prescription de plus de 7 médicaments multiplie par 6 le risque hémorragique sous AVK (OR = 6,14 (1,2-42,4)(11). Plusieurs médicaments interagissent avec les AVK, en particulier les antibiotiques, les antalgiques, les antidépresseurs… En cas d’introduction d’un nouveau médicament, il est indispensable de réaliser une mesure de l’INR, 48 à 72 heures après la modification.
La présence de chutes
Elle représente l’une des principales causes de non-prescription des anticoagulants. Il a été observé que les chuteurs augmentent à la fois leur risque d’hémorragie cérébrale, mais aussi leur risque d’AVC embolique(12). Dans ce cadre, l’analyse du « bénéfice clinique net » prenant en compte à la fois le risque embolique et le risque hémorragique reste en faveur des AVK chez les chuteurs à partir du moment où le score CHADS2 est ≥ 2 (réduction du risque de 25 %, p = 0,004)(12). Toutefois, une étude récente conduite chez 4 093 sujets de plus de 80 ans traités par AVK indique une augmentation significative du risque d’hémorragie majeure (OR = 3,06 (1,77-5,27, p < 0,0001) en cas de chutes (définie par l’existence de≥ 2 chutes sur 1 an)(13).
Ainsi, l’existence de chutes doit conduire à la réalisation d’une évaluation gériatrique standardisée visant à prévenir la survenue de nouvelles chutes. En cas de chutes répétées sans facteur étiologique modifiable, la prudence incite à ne pas prescrire d’anticoagulants.
Les troubles cognitifs
La présence de troubles cognitifs majore le risque de mauvaise observance et d’INR instable. Toutefois, l’existence de troubles cognitifs ne contre-indique pas l’utilisation des anticoagulants, mais elle nécessite la présence d’une aide fiable pour délivrer les médicaments (conjoint, infirmière…). Dans ce cadre, le dépistage des troubles cognitifs s’avère indispensable après 75 ans avant la prescription d’un anticoagulant.
L’existence de lésions potentiellement hémorragiques non connues
Il s’agit souvent de lésions digestives ou urinaires asymptomatiques qui risquent de saigner sous anticoagulant, requérant alors un traitement étiologique spécifique.
La dénutrition
La dénutrition est fréquente chez la personne âgée. Les AVK étant fortement liées à l’albumine plasmatique, le risque de surdosage en AVK augmente en cas de malnutrition.
L’insuffisance rénale
L’insuffisance rénale, fréquente chez les personnes âgées, augmente le risque d’hémorragie sous AVK, ce qui justifie une surveillance plus étroite de l’INR.
Les scores de risque hémorragique
Les recommandations européennes(8) proposent d’évaluer le risque hémorragique au moyen du score HAS BLED qui prend en compte :
Un score HAS BLED ≥ 3 témoigne d’un risque hémorragique élevé.
Toutefois, ce score, établi dans une population dont l’âge moyen était de 66 ans, ne prend pas en compte plusieurs autres facteurs de risque hémorragique spécifiques au sujet âgé, qui sont résumés dans le tableau 2, et qui doivent être recherchés systématiquement avant la prescription d’un anticoagulant.
La bonne connaissance des facteurs de risque hémorragique permet souvent la mise en place d’une prise en charge permettant de réduire le risque de saignement (contrôle de la pression artérielle, dépistage des troubles cognitifs, éducation thérapeutique, dépistage du risque de chutes, surveillance accrue lors des modifications thérapeutiques…).
En pratique
Les anticoagulants sont pratiquement toujours indiqués après 75 ans devant une FA. Toutefois, dans certains cas l’évaluation du risque hémorragique conduit à ne pas les prescrire. La difficulté réside dans le fait que cette évaluation reste subjective et comprend des facteurs qui sont également des facteurs de risque d’AVC.
L’arrivée de nouveaux anticoagulants est particulièrement prometteuse, en particulier en raison du moindre risque d’hémorragie cérébrale et de leur simplicité d’emploi. Toutefois, leur pharmacocinétique impose une adaptation des doses à la fonction rénale et une évaluation de l’observance, donc des fonctions cognitives.
Enfin, même si les essais thérapeutiques ont inclus des patients âgés, ils ont en réalité inclus peu de sujets polypathologiques de plus de 80 ans. Dans ce cadre, la réalisation d’études conduites spécifiquement dans les populations de patients âgés fragiles (> 80 ans, insuffisant rénal) est nécessaire.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :