Valvulopathies
Publié le 15 nov 2005Lecture 11 min
Aptitude au sport et cardiopathies valvulaires
H. DOUARD, Département des épreuves d’effort et de la réadaptation, hôpital cardiologique de Pessac
Les atteintes valvulaires chez un sportif et, a fortiori, chez un athlète de haut niveau, sont peu fréquentes : les valvulopathies dégénératives touchent en effet des sujets âgés et les atteintes post-rhumatismales sont en nette diminution. De telles observations cliniques existent cependant, liées à un engouement – justifié – pour la poursuite ou la reprise d’une activité sportive tardive et surtout l’émergence de plus en plus fréquente d’athlètes transplantés d’origine maghrébine ou d’Afrique sub-saharienne, encore concernés par les valvulopathies post-rhumatismales. D’autres étiologies peuvent également affecter des sujets jeunes impliqués dans une carrière sportive telle la maladie de Barlow ou les atteintes postoslériennes, voire traumatiques. Les lésions d’origine ischémique ou fonctionnelle des cardiomyopathies ou dans le cadre d’une fibroendomyocardiopathie sont, elles, incompatibles avec une activité physique et sportive soutenue.
Les deux questions spécifiques liées à l’activité sportive dans ce contexte sont :
– Faut-il élargir les indications opératoires conservatrices : chirurgie prématurée par rapport aux indications classiques chez des sujets plus sédentaires ?
– Quelles sont les possibilités de reprise d’une activité physique et sportive après cette chirurgie ?
Celle-ci, si elle évite les complications potentielles d’un remplacement valvulaire prothétique, questionne sur le risque délétère potentiel du sport (et en tous cas sa reprise rapide) sur cette réparation valvulaire.
Dans l’arbre décisionnel d’aptitude au sport (tableau 1), et notamment la délivrance du certificat de non-contre-indication, interviennent non seulement la valvulopathie en cause, son retentissement clinique (vérifié par un test d’effort de tolérance), l’évaluation échocardiographique du retentissement cardiovasculaire (en termes de taille et de fonction ventriculaire, de pressions pulmonaires, etc.) mais aussi et peut-être surtout le type de sport pratiqué et les contraintes cardiovasculaires qu’il requiert ; la démarche est donc individuelle, souvent mal éclairée par la littérature, même si des recommandations américaines et européennes ont été récemment publiées pour la pratique des sports en compétition. Celles-ci sont relativement voisines, basées sur la classification (très critiquable) des sports de Mitchell (tableau 2) : outre qu’elle inclut des sports anglo-saxons très spécifiques (en méconnaissant des sports plus européens), le degré d’intensité, la motivation individuelle, les conditions climatiques sont autant de facteurs non négligeables non pris en compte pour évaluer les risques d’accidents cardiovasculaires. Ainsi, le tennis de table en compétition, très contraignant sur le plan cardiovasculaire, n’a rien à voir avec le « ping-pong » de loisir…
Les valvulopathies bénignes chez les sportifs
Le raffinement des examens non invasifs de dépistage et notamment de l’échocardiographie Doppler couleur font peut-être aujourd’hui davantage courir le risque d’interdire par excès de prudence ou d’ignorance, comparativement aux risques excessifs sur le retentissement cardiaque…
En effet, les dilatations cavitaires minimes mais significatives observées chez les athlètes à haut volume d’entraînement génèrent, par la fixité des structures valvulaires et des anneaux, des fuites valvulaires bien visibles en échocardiographie Doppler couleur, essentiellement en position mitrale et surtout tricuspidienne. Douglas rapporte une fréquence de 91 vs 31% dans une population sédentaire appariée du même âge. Ces fuites minimes ne sont souvent pas entendues au stéthoscope.
On peut en rapprocher les souffles innocents d’hyperdébit chez les adolescents, dus à des flux non laminaires sur les anneaux aortiques et pulmonaires, et qui autorisent bien sûr toute compétition.
Chez les sportifs « attardés » après 50 ans, les souffles dits athéromateux, souvent liés à un discret remaniement des sigmoïdes aortiques, posent le problème non résolu du risque évolutif possible vers une sténose aortique significative, peut-être accélérée par l’activité physique et sportive régulière.
Rétrécissement aortique
Bien que le spectre de la syncope d’effort plane sur le rétrécissement aortique, cette valvulopathie est souvent bien tolérée chez les sportifs. Le rôle possible du sport sur la vitesse de constitution de l’obstacle valvulaire a été évoqué.
Comme pour l’indication de la chirurgie de remplacement valvulaire, l’estimation du gradient transvalvulaire et de la surface aortique par écho-Doppler ou cathétérisme ne résume pas uniquement les habilitations à la pratique du sport. Les paramètres observés lors d’un test d’effort (montée tensionnelle, sous-décalage, réponse chronotrope) sont ici fondamentaux ; tout sport, notamment à contrainte statique prédominante, peut être proscrit en cas de mauvaise adaptation tensionnelle ou/et de sous-décalage majeur, malgré un gradient encore limité au repos.
Des cas inverses sont également possibles. Les mécanismes impliqués dans la syncope d’effort du rétrécissement aortique restent encore imparfaitement élucidés ; le rôle de baroréflexe intramyocardique est incriminé. Les sports comportant des efforts abrupts, paroxystiques, sans échauffement, sont bien sûr proscrits, même à un stade peu évolué de la valvulopathie (tennis, squash, lancer…). Une banale bicuspidie (en dehors du cas du Marfan), dépistée chez un sujet jeune asymptomatique et qui ne se calcifiera peut-être jamais, n’interdit pas l’activité sportive, même de haut niveau. Le problème est plus difficile quand il s’agit d’un jeune souhaitant s’engager dans une filière de sport professionnel.
Rétrécissement mitral (RM)
Outre que cette pathologie devient rare dans les pays à haut niveau de vie, il est bien connu que les mitraux limitent d’eux-mêmes toute activité quotidienne et notamment sportive. Le RM entraîne une limitation à l’effort maximal par inadaptation circulatoire que traduisent l’augmentation excessive de l’équivalent ventilatoire pour l’oxygène et la faible augmentation de la VO2 par rapport à l’importante augmentation de fréquence cardiaque. Le passage en fibrillation auriculaire diminue d’autant cette capacité aérobie maximale.
Aussi est-il exceptionnel que des patient(es) atteint(es) par cette valvulopathie soient réellement désireux(ses) de pratiquer un sport intensif : « les autochtones sont souvent âgées, fortes, fibrillantes et déconditionnées ; les immigrantes sont plus jeunes, ont un RM serré, souvent encore en rythme sinusal et devraient se reconditionner mais… ont d’autres préoccupations ».
Au cours d’un effort, la dyspnée est un symptôme rapidement limitant. L’effort présente un risque d’œdème pulmonaire et d’arythmie supraventriculaire. Les antiarythmiques bradycardisants, tels les bêtabloquants ou le vérapamil, par augmentation du remplissage diastolique, ont un intérêt théorique dans cette indication à l’effort. En cas de fibrillation auriculaire, qui témoigne d’une dilatation déjà non négligeable de l’oreillette gauche, tous les sports doivent être exclus en raison de la médiocre élévation du débit cardiaque et du risque accru d’embolie systémique.
Après un geste de valvuloplastie, la demande de pratique sportive ultérieure est encore plus exceptionnelle ; pourtant, la dissociation entre le bénéfice hémodynamique et l’amélioration objective fonctionnelle devrait justifier d’autant la reprise, sinon d’une activité sportive, du moins d’un reconditionnement périphérique initial.
En pratique, et selon la classification des sports de Mitchell :
– un sujet présentant une sténose mitrale lâche (sténose > 1,5 cm, une pression pulmonaire systolique (PAPS) < 35 mmHg) en rythme sinusal, asymptomatique, peut pratiquer tous les sports ;
– une sténose modérée (surface estimée entre 1,1 et 1,4 cm2, pression pulmonaire systolique < 50 mmHg) ou faible en fibrillation auriculaire (avec HTAP < 50 mmHg) permet de pratiquer des efforts statiques modérés ou dynamiques ;
– en cas d’HTAP de repos > 50 mmHg, les efforts statiques modérés ou les efforts dynamiques faibles sont autorisés.
L’échocardiographie d’effort apporte des renseignements complémentaires intéressants pour apprécier le retentissement sur les pressions pulmonaires.
Insuffisance mitrale
Dans la décision d’aptitude interviennent ici avant tout les facteurs étiologiques ; à degré de fuite égal, le problème est radicalement différent s’il s’agit d’une IM fonctionnelle sur une myocardiopathie ou d’une IM post-rhumatismale. La première témoigne d’une fonction ventriculaire gauche altérée et contre-indique toute activité sportive, la seconde doit faire considérer l’importance de la fuite.
Dans le cas d’une coronaropathie, l’insuffisance mitrale est toujours un élément péjoratif quel que soit son mécanisme (dilatation de l’anneau, dyskinésie de pilier ou rupture de cordage) ; en dehors d’une prudente réadaptation postinfarctus, tout sport reste contre-indiqué. De même, une valve mitrale atteinte après un Osler reste toujours fragile, sans compter le risque d’une possible embolie de la végétation persistante qui contre-indique donc tout sport intensif.
En l’absence de constitution brutale, la tolérance est souvent bonne dans cette valvulopathie (rôle d’amortisseur hydraulique de l’oreillette gauche, dilatation cavitaire ventriculaire gauche-hypertrophie pariétale proportionnelle). Mais l’effort physique aggrave une régurgitation, même minime (l’anneau mitral se déforme plus qu’au repos, l’onde V de régurgitation peut atteindre 50 mmHg, voire plus, même en cas de fuite de grade I ou II), avec un risque de trouble du rythme supraventriculaire accru. Enfin, lors de l’effort sur une valve dysplasique ou rhumatismale, il existe un risque de rupture de cordage ou de déchirure valvulaire.
En pratique, deux cas extrêmes ne posent guère de problème :
– une IM de grade I en rythme sinusal sans dilatation de l’oreillette gauche, ni trouble du rythme supraventriculaire lors de l’effort, peut pratiquer tous les sports sous réserve de surveillance régulière ;
– à l’inverse, la survenue d’une fibrillation auriculaire dans ce contexte d’insuffisance mitrale interdit tous les sports à haute contrainte cardiovasculaire et risque traumatique (nécessité d’un traitement anticoagulant au long cours).
Entre ces deux extrêmes, les athlètes asymptomatiques en rythme sinusal, avec une fonction ventriculaire gauche normale, sont autorisés à pratiquer tous les sports, moyennant une surveillance échocardiographique biannuelle. Les athlètes asymptomatiques à fraction d’éjection normale et un début de dilatation ventriculaire gauche peuvent pratiquer les efforts statiques modérés et dynamiques modérés. Si la fraction d’éjection devient < 60 %, le diamètre télésystolique > 45 mm, les critères d’intervention sont atteints ; ceux-ci peuvent être visés plus prématurément chez les sportifs pour prévenir une dilatation de l’oreillette gauche et la fibrillation auriculaire définitive. Dans tous les cas, une discussion reposant essentiellement sur les données de l’échographie transœsophagienne conditionne la possibilité d’un geste de plastie qui autoriserait pour certains la reprise, même précoce, d’une activité sportive.
- Le cas du prolapsus mitral « malin » est à part, bien qu’exceptionnel. Outre l’importance de la fuite mitrale, l’épaisseur de la valve myxoïde, un antécédent familial de mort subite, des ESV de mauvais aloi en test d’effort et des accidents emboliques antérieurs contre-indiquent toute activité sportive, en dehors des sports à faible intensité statique et dynamique.
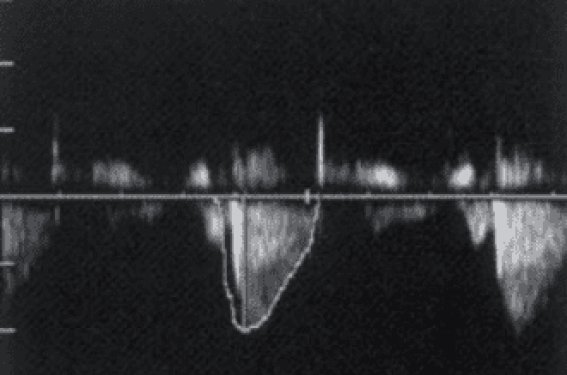
Figure 1. Patient de 60 ans ayant déjà escaladé des sommets de 6 000 mètres au Népal et souhaitant pratiquer une ascension à 7 000 mètres ; découverte d’un RA peu serré (gradient 15 mmHg) avec HVG (septum 16 mm).
Figure 2. Au test d’effort, performance de 180 watts, bonne montée tensionnelle, mais ischémie modérée.
Insuffisance aortique
Elle possède en commun avec l’insuffisance mitrale la multiplicité des étiologies possibles.
D’emblée, toute possibilité de sports est à exclure quand elle est liée à une dilatation de l’anneau aortique ou de l’aorte ascendante dans le cas d’un syndrome de Marfan, d’une spondylarthrite ankylosante débutante (cependant rarement compatible avec une pratique sportive intensive..), d’une dissection aortique, d’une HTAP sévère ou d’une maladie de Takayashu. À l’âge d’une activité sportive de compétition, l’insuffisance aortique posttraumatique est rare ; les étiologies rencontrées sont dominées par les bicuspidies congénitales.
L’insuffisance aortique est également marquée par la possibilité d’une dégradation extrêmement rapide imposant une réévaluation au moins annuelle. Tant que la fonction ventriculaire gauche est conservée, l’exercice entraîne un raccourcissement de la période de régurgitation diastolique associée à une chute des résistances périphériques, tout au moins dans les efforts de type dynamique. Tout concourt donc à une diminution du flux régurgitant. Les données objectives rapportées par l’angiographie isotopique d’effort sont très contributives dans cette valvulopathie (l’altération de la fonction pompe peut être démasquée à l’effort avec une augmentation des volumes télésystoliques, puis télédiastoliques, une augmentation de la régurgitation et une diminution de la fraction d’éjection) ; elle permet à l’inverse d’apprécier les réserves contractiles.
Dans l’insuffisance aortique symptomatique, tout sport est interdit et une intervention chirurgicale est nécessaire.
Dans l’insuffisance aortique asymptomatique, en dehors d’une altération de la fonction ventriculaire gauche présente au repos ou dépistée par la ventriculographie isotopique d’effort, la plupart des sports, même intenses, sous surveillance annuelle sont autorisés.
L’intervention de Ross (réimplantation du tronc et de la valve pulmonaire en position aortique) est très pratiquée par certaines équipes chirurgicales et a pu être proposée chez des sportifs de haut niveau atteints d’une fuite aortique. Celle-ci est cependant contre-indiquée pour les Marfan.
Pour toutes ces valvulopathies, certains sports comportent un risque infectieux et les patients doivent être avertis du risque de greffe bactérienne.
Le valvulaire opéré et l’activité sportive
La décision d’aptitude sportive chez le valvulaire opéré implique les points de préoccupation suivants : le traitement anticoagulant impératif aux prothèses mécaniques, le gradient transprothétique induit par l’effort, le risque d’hémolyse traumatique, l’altération postopératoire de la fonction myocardique et les troubles rythmiques, voire conductifs résiduels. Sur ce dernier point, tout oppose une fibrillation auriculaire ancienne sur une oreillette gauche dilatée d’une mitrale opérée tard (rédhibitoire pour une activité sportive) et une fibrillation auriculaire postopératoire accidentelle qu’il faut s’acharner à régulariser. Cependant, les effets proarythmogènes des antiarythmiques (IC) sont potentialisés par l’effort physique et doivent être dépistés par une épreuve d’effort d’évaluation initiale.
Plusieurs travaux ont souligné l’importance des gradients transprothétiques induits par l’effort, notamment au niveau aortique, sur des prothèses de petit calibre ; des gradients modérés de l’ordre de 15 à 25 mmHg peuvent ainsi atteindre jusqu’à 70 mmHg lors d’efforts importants. Les travaux les plus récents sur les valves à ailettes montrent cependant (et même sur de petits anneaux de 19 ou 20 mm) des gradients à l’effort maximal rarement > 35 mmHg.
Le traitement anticoagulant contre-indique tous les sports à risque traumatique (chute, contact, choc) : ainsi, l’équitation, la voile, les sports d’équipe avec ballon sont contre-indiqués. Si les risques traumatiques sont faibles (moyenne montagne, vélo, tennis, jogging), l’activité sportive est autorisée… à condition que le médecin en ait tout de même réellement informé le patient et son entourage. Les sports tels que la marche, l’aviron, la natation sont autorisés chez les porteurs de prothèse valvulaire.
Les risques de dégradation accélérée des bioprothèses induite par une activité sportive intensive sont probables. Les bioprothèses s’usent et se calcifient plus vite chez les sujets jeunes et actifs que chez les vieillards. Le taux de réinterventions est inversement proportionnel à l’âge. Les réinterventions nécessaires surviennent plus rapidement pour les bioprothèses de plus grand diamètre. L’activité physique et sportive très intense reste probablement à déconseiller (risque de déchirure valvulaire).
En ce qui concerne les plasties mitrales, l’étude du groupe de réadaptation de la Société française de cardiologie a montré que l’activité physique puis sportive pouvait être très rapidement reprise après cette chirurgie, sans aggraver ou déclencher une fuite résiduelle. La reprise sportive apparaît cependant tout à fait possible en l’absence de fuite résiduelle significative, de troubles rythmiques, en cas de bonne fonction ventriculaire gauche, en dehors toutefois des sports avec risque de collision et pour les prolapsus valvulaires mitraux, quand la valve est très dysplasique.
Les spécificités des valvulopathies de l’athlète
Les symptômes sont plus précoces, survenant à un stade évolutif moindre de la valvulopathie. Mais il faut compter avec un possible déni des symptômes pour poursuivre une carrière professionnelle. La décision d’une solution chirurgicale plus précoce est envisagée pour poursuivre la carrière (plastie, Ross).
En pratique
Les recommandations récemment publiées ne s’appliquent qu’aux sports de compétition. Il est rare qu’une valvulopathie significative ne limite pas les performances sportives de haut niveau dans la plupart des sports pratiqués ; ceux-ci ont alors un rôle aggravant, limitant les autorisations aux seuls sports de type IA ou IB. Les autorisations pour la pratique du sport amateur relèvent pour la plupart du bon sens, d’une évaluation individuelle objective, du profil psychologique du sportif, et pour quelques sports de leur dangerosité environnementale spécifique. La plupart des sports de loisir peuvent être le plus souvent autorisés, pour leurs différents bénéfices largement reconnus, notamment leur rôle protecteur coronarien.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :