Publié le 09 nov 2010Lecture 5 min
Œdème aigu pulmonaire secondaire à une sténose de l’artère rénale
B. JAAKIK, T. ALAOUI MEDAGHRI, S. BOUZIDI, R. GHANNAM, S. ZTOT, Hôpital Universitaire International Cheikh Zaïd
La survenue soudaine d’un oedème aigu pulmonaire (OAP) chez un patient sans preuve d’ischémie myocardique et ayant une bonne fonction ventriculaire gauche systolique doit faire évoquer en premier le diagnostic de sténose de l’artère rénale (SAR), souvent bilatérale et serrée, plus particulièrement chez le patient polyvasculaire. La répétition des épisodes d’OAP et l’apparition ou l’aggravation d’une hypertension artérielle sont des arguments supplémentaires.
Physiopathologie des OAP en cas de SAR
Les OAP récurrents sans cardiopathie sous-jacente doivent faire évoquer une maladie rénovasculaire. En effet, Pickering et al. ont décrit une prévalence d’OAP de 23 % parmi les patients ayant une maladie rénovasculaire(1), et Gray et coll. un taux de 19 %(2).
Ces OAP dits « flashs » s’expliquent par plusieurs mécanismes :
– la baisse de pression de perfusion rénale induite par les sténoses artérielles est responsable d’une augmentation de la rénine, donc de l’angiotensine II qui tente de maintenir constant le débit de filtration glomérulaire par vasoconstriction de l’artériole glomérulaire efférente, en agissant sur les récepteurs AT1 ;
– l’angiotensine II stimule, par ailleurs, la sécrétion d’aldostérone par la corticosurrénale, ce qui augmente la réabsorption de sodium (hyperaldostéronisme secondaire). Dans ce cas se produit une hypervolémie, donc une augmentation de la postcharge pouvant expliquer l’OAP (même s’il n’y a pas de cardiopathie sévère) (tableau).
Tableau. Physiopathologie de l’OAP en cas de SAR.
Ces OAP surviennent habituellement chez des patients ayant une insuffisance rénale (IR) chronique ou qui développent une IR aiguë lorsqu’un traitement par inhibiteur de l’enzyme de conversion (IEC) ou antagonistes des récepteurs AT1 de l’angiotensine II (ARAII) est introduit. Cela s’explique par la levée de la vasoconstriction de l’artériole efférente qui entraîne une chute de la pression de filtration glomérulaire et donc baisse du débit de filtration glomérulaire (DFG).
Retentissement d’une sténose de l’artère rénale sur le cœur
Dans une étude récente(3) portant sur 79 patients, présentant une sténose de l’artère rénale (SAR), 48 % ont fait des OAP récurrents. La FEVG (fraction d’éjection du ventricule gauche) moyenne est de 53 %, 78 % ont une hypetrophie ventriculaire gauche, 75 % ont une dysfonction diastolique et 30 % ont une dilatation modérée du ventricule gauche. Ce qui attire l’attention, c’est la discordance entre la sévérité du tableau d’OAP et les anomalies modérées observées à l’échocardiographie.
Diagnostic de la SAR
L’écho Doppler est l’examen de première intention pour mettre en évidence une sténose artérielle rénale ; examen non invasif, il permet de calculer les vitesses et les index de résistance. La vitesse augmente de façon proportionnelle au degré de sténose. Une vitesse systolique au delà de 180 cm/s correspond à une sténose supérieure à 50 %.
L’angio-IRM (imagerie par résonance magnétique) (avec injection de gadolinium) des artères rénales est également un moyen, certes coûteux mais non invasif, qui a l’avantage de mieux visualiser l’anatomie artérielle rénale avec les images de reconstruction. Son avantage est d’éviter l’injection de produit de contraste iodé qui risque de déclencher une IR aiguë. L’angioscanner fournit à peu près les mêmes renseignements mais nécessite l’injection d’iode, néphrotoxique.
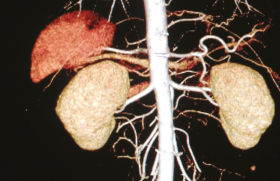
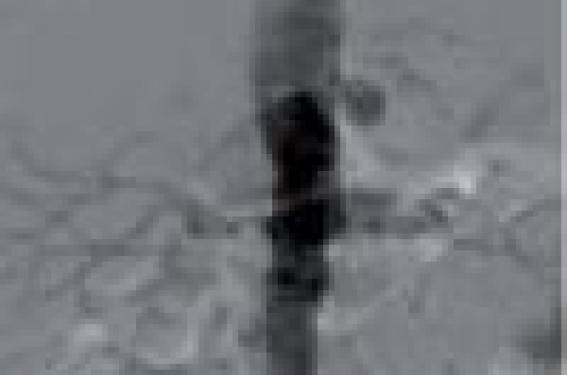
L’artériographie (figure) est un examen invasif qui a pour principal intérêt de permettre un geste de revascularisation dans le même temps.
Figure. Artériographie rénale montrant une sténose ostiale des deux artères rénales.
Une controverse existe entre les performances diagnostiques des méthodes non invasives (angioscanner et angio-IRM) et de l’artériographie. Alors que plusieurs travaux montraient l’excellente sensibilité des deux premières, une étude néerlandaise récente de Vasbinder et coll. portant sur 402 patients conclut à une sensibilité très moyenne de ces examens non invasifs par rapport à l’artériographie (64 et 62 % respectivement)(4). Par la technique de Seldinger, une ponction de l’artère fémorale ou humérale est réalisée, un guide est monté jusqu’au-dessus des artères rénales, permettant de les opacifier après injection du produit de contraste. Les nombreux risque de cet examen (IR aiguë, hématome au point de ponction, réaction allergique à l’iode) le font réserver aux cas ou la SAR est très fortement suspectée par l’un des examens non invasifs et lorsqu’on désire effectuer un geste thérapeutique dans le même temps.
Traitement
En cas d’OAP flash, l’indication de revascularisation est formelle car les traitements par IEC et ARAII sont mal tolérés sur le plan néphrologique(5). Nunez et coll.(6) ont étudié des patients hypertendus qui présentaient une insuffisance cardiaque ou un syndrome coronaire aigu et qui avaient une sténose significative d’une (ou des) artère(s) rénale(s). Chez ces patients, l’angioplastie artérielle rénale et la mise en place d’une endoprothèse a amélioré les symptômes (et ce, indépendamment de la revascularisation coronaire).
Dans une étude rétrospective(7), 17 des 22 patients ayant une SAR et des OAP n’ont pas récidivé après réalisation d’une angioplastie avec pose de stent. Les 5 autres patients qui ont récidivé avaient soit une thrombose de stent, soit une resténose de leur artère. L’angioplastie peut être remplacée par la chirurgie (pontage spléno- ou hépatorénal, ou autotransplantation du rein sur l’artère iliaque) chez les patients à haut risque de développer une IR aiguë après artériographie. Compte tenu du fait qu’il s’agit généralement de patients polyvasculaires, on peut associer une statine et un antiagrégant plaquettaire avec contrôle des autres facteurs de risque cardiovasculaire (la tension artérielle doit être bien équilibrée).
En pratique
Des OAP récurrents sans cardiopathie ischémique doivent donc faire évoquer une SAR bilatérale et serrée. Cette hypothèse doit être évoquée notamment si une IR aiguë survient à l’introduction des IEC.
Un traitement précoce de ces SAR bilatérales par angioplastie permet d’améliorer les symptômes des patients (moins d’OAP, amélioration de la dyspnée) et de stabiliser au moins leur fonction rénale, ce traitement devant bien sûr être associé à la correction des facteurs de risque cardiovasculaires.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :