Publié le 30 nov 2010Lecture 5 min
Faut-il baser sa pratique plus sur les registres que sur les essais thérapeutiques ?
Y. COTTIN, Dijon
Malgré les progrès réalisés dans les stratégies médicales, pharmacologiques mais également par la revascularisation percutanée, les patients après un syndrome coronarien aigu (SCA) restent à risque élevé de récurrence d’événements cardiovasculaires. Les interventions axées sur l’athérogenèse des lipoprotéines modifient favorablement ce risque.
Deux essais cliniques randomisés, MIRACL et PROVE-IT, ont démontré l'efficacité d’une approche précoce et intensive par statine après un SCA. Les données des registres et les métaanalyses confirment les conclusions de ces essais. Surtout, le bénéfice d'un traitement précoce et intensif par statine est retrouvé de façon générale, chez les personnes âgées ainsi que chez des patients plus jeunes, chez les patients avec ou sans diabète, chez les patients avec ou sans syndrome métabolique. Enfin, les essais cliniques démontrent l’absence d’impact du LDL-C initial sur l'efficacité du traitement intensif par statine à doses fixes initiales ; en conséquence à ce jour, ce sont les fortes doses qui sont préférables à la titration.
Fortes doses et SCA
En 2005, PROVE-IT (Pravastatin or Atorvastatin Evaluation and Infection Therapy-Thrombolysis in Myocardial Infarction) avait pour objectif d’évaluer l’impact d’une baisse du LDL-C vers 70 mg/dl comparé à une stratégie classique avec un objectif vers 100 mg/dl. Cannon et coll. ont ainsi randomisé 4 162 patients dans les 10 jours d’un SCA en deux bras : atorvastatine 80 mg versus 40 mg de pravastatine. Sur le critère principal (décès, infarctus, angor instable ou revascularisation), on observe une réduction de 16 % à 24 mois en faveur de l’atorvastatine (OR : 0,84, IC : 0,74-0,95, p = 0,005). Dans un second temps, une analyse temps-bénéfice, réalisée par Ray, montrait un bénéfice précoce, dans les 30 jours après randomisation et qui persistait à long terme. Enfin, il faut souligner la réduction du LDL-C de 41 % dans le bras forte dose versus seulement 10,4 % dans le bras dose modérée.
Enfin, une récente métaanalyse regroupant 7 essais, soit 29 395 patients, confirme que les schémas abaissant le niveau de LDL de 0,13 g/l réduisent le risque d’infarctus du myocarde (OR : 0,83, IC : 0,77-0,91) et d’accident vasculaire cérébral (OR : 0,82, IC : 0,71-0,95). Bien qu’il n’y ait pas d’effet sur la mortalité chez les patients atteints de maladie coronarienne chronique (OR : 0,96, IC : 0,80-1,14), la mortalité toutes causes confondues était réduite chez les patients atteints de syndromes coronaires aigus traités avec les fortes doses de statine (OR : 0,75, IC : 0,61-0,93). En revanche, les stratégies intensives ont été associées à de petites augmentations des taux absolus de l’arrêt du médicament (2,5 %), à une élévation des transaminases (1 %) et à la myopathie (0,5 %). Il faut également souligner que, malgré les fortes doses, la moitié des patients n’a pas atteint ces objectifs.
Impact de l'ontroduction des fortes doses
Une question récurrente est le moment de l’introduction de la statine et en particulier avant ou après angioplastie. Les réponses ont été apportées par les données de l’étude ARMYDA-ACS, avec un design simple (figure 1) : l’introduction de 80 mg d’atorvastatine au moins 12 heures avant l’angioplastie de la lésion coupable chez des patients présentant un NSTEMI. À 30 jours, cette stratégie a démontré une réduction significative du critère combiné (décès, réinfarctus ou revascularisation en urgence), avec respectivement 17 % versus 4 % (p = 0,01) (figure 2). Les résultats d’ARMYDA-RECAPTURE, dont l’objectif était d’évaluer l’impact d’une nouvelle dose de charge chez des coronariens stables déjà sous statines et qui doivent bénéficier d’une angioplastie, vont dans le même sens. En effet, à 30 jours, le groupe «reloading» présente de façon significative une réduction du critère principal (décès, infarctus du myocarde, thrombose de stent, revascularisation de l’artère coupable), respectivement 9,1 % versus 3,4 % (p < 0,05).
Figure 1. Données de l’étude ARMYDA-ACS, avec un design simple.
Figure 2. Réduction significative du critère combiné (décès, réinfarctus ou revascularisation en urgence) à 30 jours.
Impact de l'adhérence au traitement
Une équipe hollandaise a étudié dans le « monde réel » l’impact de l’exposition aux statines, à la fois en termes de doses initiales de statines mais également des arrêts de traitement, sur les hospitalisations pour infarctus aigu du myocarde, à partir d’une base de données de plus de 2 millions de patients de plus de 18 ans, soit 59 094 nouveaux utilisateurs de statines sur une période de 15 ans. À 2 ans, 31 557 patients, soit 53 % ont arrêté leurs traitements et, parmi les patients encore sous statines, seulement 21,7 % reçoivent des fortes doses ; les résultats sont similaires dans le bras prévention secondaire : respectivement 52 % d’arrêt et seulement 24 % des patients traités aux fortes doses, soit seulement 11 % des patients en prévention secondaire aux fortes doses à 2 ans.
Le second point majeur de ce travail est l’analyse des patients en prévention secondaire, soit 12 762 patients. En effet, après ajustement, les auteurs montrent une réduction significative du risque d’infarctus du myocarde chez les patients encore sous statines à 2 ans, comparativement aux patients ayant arrêté leurs traitement (RR : 0,70, IC : 0,54-0,91), et surtout un bénéfice plus marqué avec les fortes doses (RR : 0,63, IC : 0,46-0,85).
De nombreux travaux réalisés aux États-Unis sont également disponibles, en particulier ceux de l’équipe de Rumsfeld (Denver). Ces auteurs analysent, d’une part, la continuité des traitements et, d’autre part, l’impact des doses. Dans ce travail multicentrique, est analysée l’évolution de 3 thérapeutiques à 1 mois (aspirine, bêtabloquants et statine) chez les patients sortis vivants de l’hôpital après un SCA. Ainsi, sur 1 521 patients, seulement 1 009 patients (66 %) ont poursuivi tous les traitements ; 272 (18 %), 56 (4 %) et 184 (12 %) ont arrêté respectivement un, deux ou tous les traitements. Un seul facteur a été identifié comme indépendamment prédictif d’arrêt du traitement, c’est le niveau d’études, plus marqué avec l’âge, en particulier chez les femmes. Les patients sous trithérapie à 1 mois ont une meilleure survie à 1 an, respectivement 97,7 % versus 88,5 % (p < 0,001) ; l’arrêt d’une classe thérapeutique est un facteur prédictif indépendant de mortalité à 1 an quelle que soit la classe (HR : 3,81, IC : 1,88-7,72 ; p < 0,001). Ainsi, pour l’aspirine, le bêtabloquant et la statine, les hazard ratios après ajustement sont de 1,82 (1,09-3,03), 1,96 (1,10-3,45) et 2,81 (1,47-5,55).
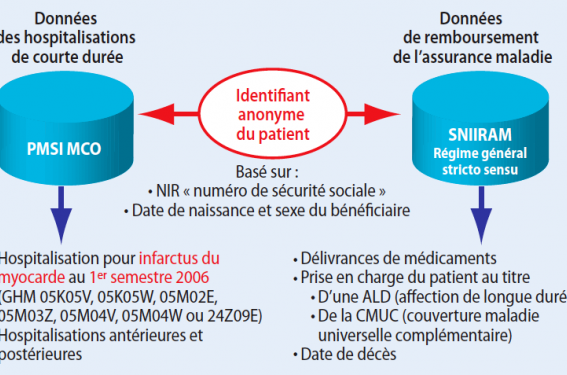
Des données récemment publiées par Danchin dans Archives of Cardiovascular Diseases sont majeures car elles reposent sur une immense cohorte issue des données du PMSI et des remboursements de l’assurance maladie (figure 3). Pour les patients en vie 6 mois après un SCA, il apparaît avec un suivi de 30 mois une augmentation du critère combiné (décès ou SCA) après ajustement en cas de non-observance, en particulier pour les statines (13,1 % versus 8,1 %) et les bloqueurs du système rénine-angiotensine (13,1 % versus 10,4 %) (figure 4). Le second point issu de ce travail concerne les données de la non-adhérence en fonction de l’âge et des 4 traitements du BASIC (figure 5). En effet, la non-adhérence n’est pas limitée à une classe mais concerne toutes les classes de traitement ; elle est surtout un réel problème chez les patients les plus âgés, ce qui est classique, mais également chez les patients les plus jeunes, en dessous de 50 ans.
Figure 3. Méthode : architecture de l’étude.
Figure 4. Sous-analyse observance : résultats.
Figure 5. Les 4 traitements du BASIC.
En pratique
Issue des grandes études randomisées, l’efficacité des fortes doses de statines après un SCA est maintenant démontrée et ce traitement est donc recommandé. Néanmoins, les données des registres montrent la difficulté de leur maintien et l’impact péjoratif de leur arrêt en termes de morbi-mortalité.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :