Valvulopathies
Publié le 04 oct 2005Lecture 6 min
Prolapsus valvulaire mitral : un diagnostic rigoureux est nécessaire
L. PERDRIX-ANDUJAR et E. ABERGEL, HEGP, Paris
Le diagnostic de prolapsus valvulaire mitral n’est pas toujours aisé et celui de ballonisation mitrale ou de « valve myxoïde » est encore trop souvent posé en excès. L’avènement de l’imagerie d’harmonique permet actuellement une meilleure analyse du mécanisme de la fuite mitrale, mais paradoxalement, conduit plus souvent à des diagnostics faussés d’épaississement de valve mitrale. Or, si un diagnostic de « valve myxoïde », de « ballonisation » ou de « prolapsus valvulaire mitral » est posé, il implique une prise en charge spécifique (antibioprophylaxie, surveillance échocardiographique, etc.), et les personnes concernées portent l’étiquette de « valvulaires ». Il est donc essentiel d’exclure les « faux positifs », et bien sûr impératif de minimiser au maximum les « faux négatifs ».
Quels sont alors les critères échocardiographiques qui permettent à l’opérateur de limiter les risques d’erreur ?
Le diagnostic de prolapsus valvulaire mitral
Il repose :
• sur le diagnostic positif : y a-t-il ou n’y a-t-il pas de prolapsus significatif ?
• en cas de prolapsus, quel est le mécanisme (analyse morphologique et lésionnelle précise de l’appareil valvulaire et sous-valvulaire mitral) et quelle est l’importance de la fuite ?
Le prolapsus mitral se définit par le passage du bord libre d’un feuillet valvulaire mitral au-delà du plan de l’anneau en systole. Dans les cas de prolapsus extrême, il existe une éversion du bord libre d’un feuillet mitral avec large anomalie de coaptation (« valve flottante »). Répondre à la question « y-a-t-il ou n’y-a-t-il pas de prolapsus valvulaire mitral » paraît donc aisé, si l’on se réfère à cette définition.
Faut-il pour autant parler de prolapsus dès que l’un des feuillets mitraux passe en arrière du plan de l’anneau ? La réponse est non, et l’on s’est aperçu que ce critère échographique était souvent trop sensible et conduisait à un excès de diagnostic dans 11 à 13 % des cas.
Pourquoi des faux positifs ?
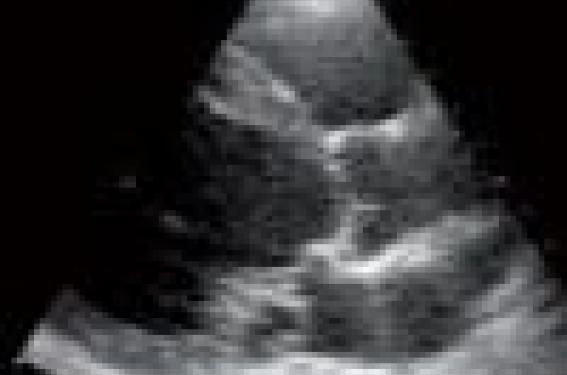
L’anneau mitral a une forme en « selle de cheval ». De ce fait, le déplacement systolique d’un feuillet mitral au-delà du plan de l’anneau ne peut être réel que s’il est constaté sur les coupes parasternales grand axe ou 5 cavités, et en aucun cas sur une coupe apicale stricte qui surestimerait le déplacement, et donc le diagnostic de prolapsus mitral, en particulier au niveau de la valve mitrale antérieure (figure 1).
Figure 1. Coupe parasternale grand axe : valves redondantes avec, sur cette incidence, un prolapsus de P2.
Le seul critère de déplacement pour affirmer le diagnostic de prolapsus est insuffisant (car trop sensible), et il doit s’intégrer dans une analyse plus globale, comprenant notamment l’épaisseur des valves. Si l’on compare trois groupes de patients définis par le déplacement d’un des feuillets mitraux en arrière du plan de l’anneau, compris entre 0 et 2 mm, entre 3 et 8 mm, ou au-dessus de 9 mm, on s’aperçoit que la prévalence d’anomalies associées (valve myxoïde, dilatation de l’oreillette gauche, insuffisance mitrale > grade 1) est identique entre le groupe témoin et le premier groupe (déplacement entre 0 et 2 mm). De plus, si l’on compare un groupe valve myxoïde (définie par une épaisseur Ž 5 mm) et un groupe valve non myxoïde, les prévalences d’endocardite, de fuite mitrale sévère et de remplacement valvulaire mitral sont significativement différentes entre les deux groupes ; en revanche, la prévalence d’accident vasculaire cérébral est la même.
Finalement, le « vrai prolapsus » dit prolapsus valvulaire mitral classique se définit par un déplacement d’un des feuillets > 2 mm en arrière du plan de l’anneau et associé à une valve mitrale épaissie, redondante, dont l’épaisseur est supérieure ou égale à 5 mm.
Certains auteurs parlent de « ballonisation mitrale », terme purement francophone. Elle est définie soit par la « simple protrusion d’un feuillet » sans que celui-ci ne dépasse le plan de l’anneau, soit par le déplacement systolique d’un feuillet en arrière du plan de l’anneau, mais avec un point de coaptation en avant du plan ; le prolapsus vrai est alors défini comme le déplacement systolique d’un feuillet en arrière du plan de l’anneau, mais avec un point de coaptation en arrière du plan de l’anneau. En fait, l’idée princeps reste que, finalement, si le déplacement du feuillet est peu important (< 2 mm) et la valve morphologiquement normale, le pronostic et les complications sont les mêmes qu’en l’absence de déplacement, y compris celui de l’endocardite (sauf peut-être celui d’accident vasculaire cérébral, qui, dans l’étude, n’était pas significativement différent entre les deux groupes). Ces patients-là ne doivent donc pas porter l’étiquette de « valvulaires », et la prophylaxie d’endocardite d’Osler ne semble pas utile…
L’analyse morphologique valvulaire
Elle doit concerner la localisation et le degré de prolapsus, la symétrie de déplacement et l’épaisseur de la valve. Une valve est myxoïde si son épaisseur est Ž 5 mm et qu’elle est redondante et boursouflée (« excès de tissu »). La mesure de l’épaisseur valvulaire se fait en mode TM sur une coupe parasternale en mésodiastole, et ne doit pas se faire sur une région intéressée par le prolapsus, car l’épaississement valvulaire peut être réactionnel au prolapsus. Attention à l’imagerie d’harmonique qui bien souvent peut donner un « faux aspect de valve myxoïde » ; il est donc important de faire l’analyse de la valve en imagerie fondamentale. L’analyse lésionnelle concerne essentiellement l’appareil sous-valvulaire mitral. On recherche une élongation ou une rupture de cordage.
La localisation du prolapsus
Elle est précisée après une analyse de tous les segments de la valve mitrale :
• la coupe parasternale grand axe, ou 3C, ou 120/130° en ETO multiplan permet de visualiser les segments A2 (partie moyenne de la valve mitrale antérieure, du côté de l’aorte ascendante) et P2 (feuillet médian de la valve mitrale postérieure). En ETT coupe parasternale grand axe, une inclinaison de la sonde vers le haut ou vers le bas permet d’analyser les régions paracommissurales externe (A1-P1) et interne (A3-P3) ;
• la coupe 4C ou 0° en ETO multiplan permet la visualisation des segments A1 (bord libre de la valve mitrale antérieure) jusqu’à A2-A3 (zone juxtacommissurale interne) et P1 (+/- partie externe de P2) ;
• la coupe 2C ou 90° en ETO multiplan permet de visualiser les segments P1, A2 et P3. En la décalant de telle façon à voir l’auricule gauche, elle permet d’analyser la commissure externe (A1-P1) ;
• la coupe petit axe ou transgastrique en ETO permet une analyse de tous les segments mitraux (vue chirurgicale inversée).
L’analyse de la fuite mitrale oriente le diagnostic
La direction du jet est toujours à l’opposé de la valve prolabée.
- Ainsi, en coupe parasternale grand axe en cas de prolapsus P2, et en coupe 2C en cas de prolapsus P1 ou P3, le flux longe la face auriculaire de la valve mitrale antérieure.
- En cas de prolapsus de la valve mitrale antérieure (A1A2, A2A3), le jet longe la face auriculaire de la valve mitrale postérieure.
- En cas de prolapsus commissuraux, le jet se dirige le plus souvent vers le fond de l’OG. En cas de prolapsus bivalvulaire, les régurgitations sont souvent uniquement méso- ou télésystoliques.
Une fuite mitrale importante est en général associée à un déplacement Ž 5 mm sur une valve myxoïde. La rupture d’un cordage principal sur la valve antérieure ou d’un groupe de cordages sur la valve postérieure est généralement responsable d’une éversion de valve (« valve flottante »), et par conséquent d’une fuite importante (figure 2).
Figure 2. Coupe parasternale grand axe, Doppler couleur : jet directionnel antérieur.
En pratique
Le diagnostic de prolapsus valvulaire mitral recouvre des entités très différentes :
- des patients porteurs de faux diagnostics de « valvulaires », sur des échographies souvent anciennes utilisant des critères erronés ;
- des patients avec des formes mineures, bénignes, dont le pronostic est celui d’une valve « académique » ;
- des formes plus marquées de bon pronostic, avec le plus souvent une « ballonisation » bivalvulaire et une fuite non holosystolique, chez qui la prévention d’Osler est importante ;
- enfin, des prolapsus de tout type, par rupture de cordage le plus souvent, dont le pronostic est lié pour l’essentiel à l’importance de la fuite et à sa tolérance.
Une échocardiographie réalisée avec rigueur doit normalement distinguer ces différentes formes.
Une bibliographie sera adressée aux abonnés sur demande au journal.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :