Polémique
Publié le 18 déc 2024Lecture 5 min
Place des stimulateurs sans sonde chez l’enfant
Les stimulateurs cardiaques sans sonde ont été développés pour diminuer le risque de complications au long cours chez les patients porteurs de stimulateurs. En effet, la majorité des complications sont associées aux sondes : fracture de sonde, occlusion vasculaire, endocardite sur sondes, etc. Si les premières publications ont été rapportées en 2015 (Nanostim, Abbott)(1) et 2016 (Micra, Medtronic)(2), des milliers de patients ont depuis été implantés dans le monde démontrant l’efficacité de ces systèmes et une balance bénéfice/risque plus favorable, avec un taux de complications diminué. Ainsi, l’utilisation initialement réservée à des profils de patients très spécifiques s’élargit progressivement. Actuellement, les stimulateurs sans sonde sont notamment utilisés chez les patients à haut risque infectieux ou avec un capital veineux à préserver. Les enfants avec indication de stimulation sont une population particulièrement à risque de complications, notamment par les réinterventions multiples nécessaires au long cours, mais aussi en lien avec des problématiques uniques de gabarit et de croissance. Dans cet article, seront abordés les avantages et inconvénients potentiels associés à la stimulation sans sonde dans la population pédiatrique, les données scientifiques spécifiques publiées, et les meilleures indications (actuelles) seront discutées.
Avantages de la stimulation sans sonde chez l’enfant
Comme chez l’adulte, et bien que les données publiées soit pauvres et qu’il n’existe pas encore de données comparatives avec les autres modalités de stimulation, la diminution des complications est l’objectif principal de la stimulation sans sonde chez l’enfant. C’est notamment le cas pour les complications vasculaires (occlusions) plus fréquentes chez les enfants, en lien avec des diamètres veineux plus faibles, pour les complications infectieuses chez des sujets avec réinterventions multiples, et bien sûr pour les complications liées aux sondes avec un taux de fracture et/ou de dysfonction de sonde plus important chez les enfants en croissance. Les paramètres psychologiques sont aussi majeurs dans cette population, et l’absence de boîtier visible et de cicatrice pourrait être associée à une meilleure qualité de vie. En fonction de la cardiopathie sous-jacente, l’absence de passage transvalvulaire de sonde peut aussi être un avantage (comparativement aux stimulateurs endocavitaires) pour minimiser le risque de fuite en regard.
Inconvénients de la stimulation sans sonde chez l’enfant
Le premier inconvénient de la stimulation sans sonde à l’heure actuelle est la stimulation uniquement ventriculaire (VVI), donc avec perte du synchronisme atrioventriculaire. Si Medtronic propose maintenant un modèle AV permettant d’écouter la contraction atriale à distance pour synchroniser la stimulation ventriculaire, le stimulateur commute en mode VVIR à l’effort, ne permettant pas une accélération physiologique et optimale de la fréquence cardiaque. Un stimulateur cardiaque sans sonde double chambre (avec une capsule dans l’oreillette et une dans le ventricule) a été développé par Abbott (Aveir)(3) et sera disponible en France dans le futur, mais aucune donnée pédiatrique n’a encore été rapportée.
Par ailleurs, les contraintes spatiales dans le ventricule droit représentent aussi une limite, si on considère la possibilité d’implanter plusieurs stimulateurs sans sonde successifs sans extraire les premiers. Cette technologie étant encore relativement récente, cette situation est pour l’instant rare mais se présentera de plus en plus souvent. S’il est actuellement proposé de ne pas implanter plus de trois dispositifs, certains cas cliniques d’extraction avec succès après plusieurs années d’implantation ouvrent la porte à des stratégie d’extraction-réimplantation, mais le recul est encore faible et les facteurs prédictifs d’endothélialisation et donc de possibilités d’extraction ne sont pas connus. Ces contraintes spatiales sont naturellement plus importantes chez les enfants. À noter par ailleurs que le développement de stimulateurs sans sonde rechargeables apporterait une solution à cet écueil. Une start-up française travaille d’ailleurs actuellement à la mise en place d’un stimulateur similaire utilisant la force issue du mouvement de contraction cardiaque pour recharger son dispositif (Cairdac).
Enfin, ces dispositifs sont implantés par voie vasculaire en utilisant des gaines larges (27 French de diamètre externe, soit jusqu’à 9 mm), limitant ainsi les possibilités d’implantation chez les plus petits enfants.
Données scientifiques disponibles
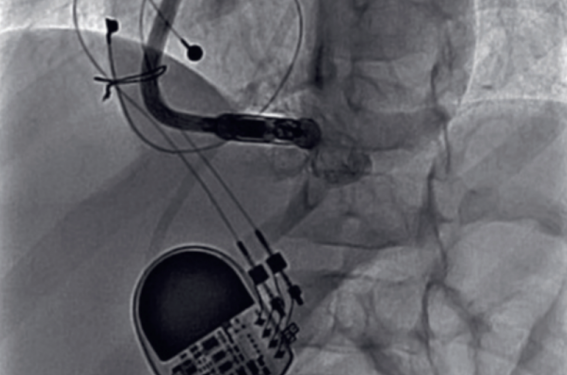
En dehors de cas cliniques, il existe une série publiée de stimulateurs cardiaques sans sonde chez l’enfant(4). Dans cette étude multicentrique rétros - pective, majoritairement nordaméricaine, 62 enfants (dont 20 avec une cardiopathie congénitale) avaient été implantés, incluant 8 enfants de moins de 30 kg. Le plus jeune patient avait 4 ans (16,7 kg). Si cette étude démontrait la faisabilité d’implantation et de bons paramètres lors du suivi de la cohorte, les complications étaient cependant plus fréquentes chez les sujets de moins de 30 kg (25 % vs 1,8 %). Aussi, la voie jugulaire (vs fémorale) était utilisée plus souvent (13 %) devant un diamètre plus accueillant, notamment chez les plus petits enfants (figure). Des données françaises (non publiées) ont également analysé l’utilisation des stimulateurs cardiaques en pédiatrie et chez les patients adultes congénitaux. Cette étude (46 patients dont 9 enfants) confirmait l’utilisation sûre et fiable de ces dispositifs dans cette population, mais retrouvait certaines caractéristiques spécifiques, notamment des indications particulières d’implantation (occlusions vasculaires, préservation préventive du capital veineux, anatomies atypiques, historique infectieux complexe), et aussi une proportion importante d’antécédent de matériel de stimulation ou de défibrillation (35 %) avec des dysfonctions de systèmes endocavitaires ou épicardiques.
Figure. Implantation jugulaire d’un stimulateur sans sonde chez un enfant de moins de 30 kg avec dysfonction de stimulateur épicardique en incidences OAD (A) et OAG (B).
Chez quels enfants discuter un stimulateur sans sonde ?
Il n’existe pas de recommandations pour guider le choix du type de stimulateur cardiaque à implanter chez l’enfant(5). Les pratiques sont donc assez hétérogènes en fonction des centres et des équipes. Si chez les plus petits (< 20-30 kg), la stimulation épicardique est privilégiée, certaines équipes utilisent préférentiellement les stimulateurs transveineux chez les plus grands enfants et les adolescents, quand d’autres centres optent pour la stimulation épicardique, y compris chez des jeunes adultes.
Dans ce contexte, chez quels enfants un stimulateur sans sonde semble à l’heure actuelle pertinent ? En effet, si cette technologie émergente apparaît particulièrement attractive dans la population pédiatrique, les données spécifiques restent pauvres, et certaines limites soulèvent des questions sur leur utilisation à plus large échelle. Les meilleures indications actuelles sont probablement les enfants > 30 kg avec un faible taux de stimulation anticipé pour maximiser la durée de vie de l’appareil (BAV ou dysfonction sinusale paroxystiques) ou les enfants avec antécédent de plusieurs dysfonctions de stimulateurs (notamment les enfants avec plusieurs fractures de sonde ou des seuils épicardiques élevés). D’autres critères doivent ou peuvent faire discuter un stimulateur sans sonde : un enfant avec un haut risque infectieux, des occlusions vasculaires ou une anatomie qui contre-indiquent l’appareillage endocavitaire, une fuite tricuspide, ou une arythmie atriale permanente (adaptée à une stimulation VVIR, mais très rare chez les enfants), etc.
Les stimulateurs sans sonde chez l’enfant peuvent aussi parfois être considérés dans certaines situations cliniques, comme un pont vers une autre modalité de stimulation, par exemple en attendant un gabarit adulte avant d’implanter un appareil transveineux.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :


