Une lésion, Deux attitudes
Publié le 31 mai 2009Lecture 3 min
Une lésion critique du tronc commun coronaire gauche : quelle stratégie adopter ?
B. BERZIN, V. AUMEGAT, M . PÉCHEUX, Centre Hospitalier du Docteur Schaffner, Lens
Découvrir ou simplement suspecter une sténose du tronc commun fait immédiatement monter la pression dans la salle de coronarographie. La clinique et les examens non invasifs préalables sont loin d’être toujours suggestifs.
Observation
Il s’agit d’un homme de 45 ans, fumeur (40 paquets/année), porteur d’une hypercholestérolémie récemment découverte (LDL à 1,80 g/l) au cours du bilan suite à une asymétrie de pression artérielle détectée lors d’un examen systématique, 3 mois auparavant aux dépens du bras gauche. Le Doppler est en faveur d’une sténose ostiale de l’artère sous-clavière gauche. Le patient ne présente ni angor ni dyspnée.
Un accident neurosensoriel sans témoin amène le patient aux urgences avec une présomption de crise convulsive. L’examen clinique est normal, mais le patient présente une repolarisation atypique en territoire inférieur et une élévation très discrète de la troponine. La repolarisation se modifie à la 8e heure, restant atypique.
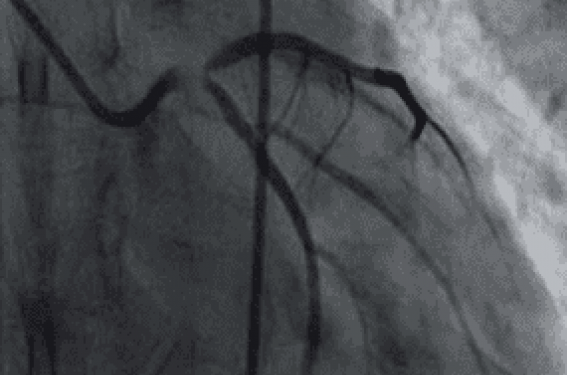
Une coronarographie est réalisée le lendemain sous Plavix® (clopidogrel). L’injection au niveau de la coronaire gauche montre d’emblée une image inhomogène suggérant un thrombus à la partie moyenne et distale d’un tronc commun court (figure 1).
Le patient reçoit une dose de charge d’Agrastat® (tirofiban) suivie d’une perfusion de 48 heures. Après la 3e injection au niveau du tronc commun la pression artérielle s’effondre avec un arrêt circulatoire associé à un tracé ECG plat sans aucune hyperexcitabilité ventriculaire (figure 2).
Pendant 30 minutes le patient est réanimé sans réapparition d’activité électrique. Après concertation avec les chirurgiens, il est décidé d’interrompre le massage et de tenter une revascularisation du tronc ce qui est fait avec difficulté, mais avec succès, après pose d’une endoprothèse nue Driver® de 15/3,5 mm débordant largement à la marge distale sur l’IVA ostiale (figure 3). Le flux circonflexe reste relativement bon.
Le massage cardiaque est repris avec de l’adrénaline. Après 5 minutes de réanimation, apparaissent une fibrillation ventriculaire puis une tachycardie ventriculaire. Au bout de 30 minutes, l’ECG montre une activité sinusale à QRS fins : une contrepulsion intra-aortique est mise en place.
Évolution
À la 12e heure l’état neurologique s’améliore. La ventilation assistée et la contrepulsion sont arrêtées à la 24e heure. Après discussion médicochirurgicale, il est décidé de réaliser une chirurgie de revascularisation myocardique après angioplastie de la sténose ostiale de l’artère sous-clavière gauche qui a été confirmée par un angioscanner.
À la 36e heure, l’échographie montre la récupération d’une fonction systolique ventriculaire gauche quasi normale. À la 48e heure, alors que la perfusion d’Agrastat® (tirofiban) était encore en cours et sans douleur préalable, survient une fibrillation ventriculaire puis, rapidement, une asystolie qui sera irréversible malgré la réanimation.
Discussion
Cette observation pose plusieurs problèmes :
Était-il superflu ou excessif de faire au moins 3 injections dans la coronaire gauche ?
Était-il licite d’envisager une revascularisation chirurgicale uniquement par pontages veineux en urgence ?
Fallait-il prendre le risque d’une angioplastie du tronc commun moins cavalière alors que l’activité électrique n’était toujours pas présente ?
Enfin, si la reprise dʼune activité électrique sous forme dʼune fibrillation ventriculaire paraît banale après réouverture du tronc commun, lʼarrêt circulatoire initial avec asystolie sans hyperexcitabilité ventriculaire paraît beaucoup plus rare.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :


