Coronaires
Publié le 22 mai 2012Lecture 9 min
Mise au point sur l’infarctus du myocarde silencieux
L. LORGIS, C. RICHARD, M. ZELLER, P. BUFFET, I. L’HUILLIER, Y. COTTIN, Hôpital Universitaire, Dijon
Les patients avec un infarctus du myocarde (IDM) se présentent souvent avec un cortège clinique bruyant. Néanmoins, en l’absence de symptôme ou lorsque ceux-ci sont atypiques, cet infarctus peut être dit « silencieux » et mis en évidence dans des circonstances diverses et variées. Cette situation est fréquente et garde un réel impact clinique. Pourtant, les différences importantes de prévalence selon les périodes étudiées ainsi que les techniques diagnostiques utilisées semblent plaider pour une augmentation de la prévalence. Tandis que l’électrocardiogramme de repos reste l’outil diagnostique principal, malgré ses imperfections, il peut être utilisé de manière routinière, mais méconnaît les petits infarctus qui seront diagnostiqués par des techniques d’imagerie plus performantes. En effet, il faut garder à l’esprit qu’un infarctus transmural passé inaperçu véhicule un pronostic tout à fait identique à celui d’un infarctus transmural symptomatique. L’infarctus silencieux reste une pathologie commune et marque un tournant dans la prise en charge d’un patient.
Épidémiologie
Les données de plusieurs travaux épidémiologiques s’accordent à dire que la présence d’un infarctus silencieux peut varier de 20 à 50 % selon que l’on s’adresse à une population plus ou moins âgée. Par exemple, dans l’étude de Framingham, 58 % des hommes et 48 % des femmes sont décédés à 10 ans après que l’on ait mis en évidence un infarctus transmural qui était passé inaperçu.
Dans un travail plus récent, conduit chez une cohorte de patients âgés, la mortalité à 7 ans est strictement identique entre une population d’infarctus silencieux et celle d’infarctus symptomatique (21 versus 25 % respectivement). La prévalence et l’incidence de l’infarctus du myocarde silencieux apparaît très variable selon la population étudiée, l’âge des patients et la méthode diagnostique utilisée.
Dans une population générale, la prévalence de l’infarctus augmente nettement avec l’âge (jusqu’à plus de 5 % chez le sujet âgé).
Méthodes diagnostiques
ECG de repos
Il reste l’examen de première intention dans la pratique clinique quotidienne, et la méthode de référence dans les travaux de publications. Néanmoins, les limites en termes de détection et de faux positifs sont grandes.
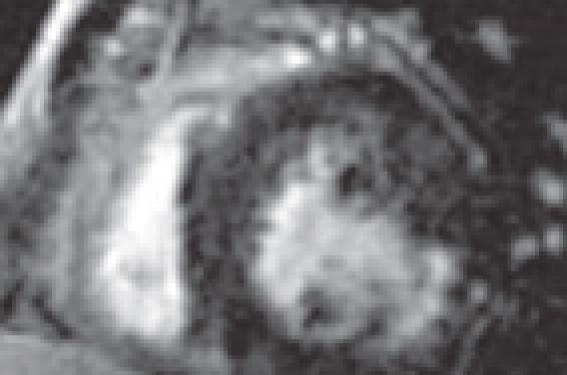
La présence d’une onde Q sur un ECG 12 dérivations témoigne d’un infarctus du myocarde transmural (figure 1).
Figure 1. A : IRM myocardique avec injection de gadolinium, acquisition petit axe du ventricule gauche du myocarde en temps tardif, mettant en évidence un infarctus du myocarde silencieux impliquant les parois antérieure, septale et inférieure. B : scintigraphie myocardique au technétium 99 m montrant un défaut de perfusion fixe correspondant à l’IRM A. C : ECG de repos avec présence d’une onde Q dans les dérivations V1 et V2.
En effet, la présence d’un complexe QS ou d’une onde Q, en l’absence de facteurs confondants électriques, est en général pathognomonique d’une séquelle d’infarctus.
Cette sensibilité est encore augmentée quand il existe des anomalies associées dans le même territoire, telles des ondes T négatives.
Toutefois, l’onde Q peut régresser, voire disparaître avec le temps dans une proportion de 20 à 60 % chez des patients victimes d’un infarctus du myocarde.
– Moins connue mais tout aussi intéressante, la présence d’une fragmentation du QRS peut témoigner d’un infarctus passé inaperçu (figure 2). Un travail de Das et coll. publié en 2006 dans Circulation testait la sensibilité et spécificité de l’onde Q vs la fragmentation du QRS chez les patients adressés pour évaluation scintigraphique. L’onde Q était présente chez 15 % des patients, la fragmentation du QRS chez 35 %. Les deux anomalies électriques étaient présentes chez 42 % des patients.
Figure 2. Fragmentation du QRS.
La sensibilité de l’onde Q pour le diagnostic d’une cicatrice myocardique était basse, entre 22 et 50 % pour les territoires antérieurs et inférieurs respectivement, alors que celle du fragmenté était substantiellement plus importante avec une proportion de 73 et 83 % pour les territoires antérieur et inférieur, respectivement. La coexistence de ces deux anomalies lorsqu’elles sont présentes est en rapport avec une augmentation de la sensibilité pour la mise en évidence d’une cicatrice myocardique.
Échographie cardiaque
L’échographie cardiaque transthoracique reste un examen non invasif et facilement réalisable. Dans de nombreux cas d’infarctus silencieux, des anomalies échographiques telles qu’un trouble de cinétique régionale, une dysfonction diastolique ou systolique, et dans quelques rares cas un thrombus intracardiaque, vont contribuer à orienter le diagnostic. Malheureusement, ces anomalies ne sont pas spécifiques de la cardiopathie ischémique et peuvent être rencontrées dans nombre d’autres cardiopathies, en particulier dilatées ou chez des patients porteurs de bloc de branche. Deux travaux concluent toutefois à l’intérêt d’associer le screening ECG et clinique aux anomalies électrocardiographiques.
En effet, dans un premier travail publié en 2004, Amar et coll. mettaient en évidence l’absence d’anomalie électrocardiographique significative chez les patients porteurs d’un infarctus silencieux asymptomatiques. En revanche, chez les patients symptomatiques avec, en particulier présence de dyspnée, il existait une fraction d’éjection plus altérée et la fréquence des troubles de cinétique était significativement plus importante. Dans un second travail, publié en 2006, la même équipe conclut à l’impact pronostique à long terme des anomalies électriques et échographiques chez les patients uniquement symptomatiques.
IRM et scintigraphie myocardique
Ces techniques d’imagerie coûteuses, mais de meilleure résolution que l’échographie, permettent très nettement d’améliorer la détection de l’infarctus du myocarde silencieux.
Un travail d’Andrade et coll. publié en 2009 comparant l’intérêt diagnostique de l’ECG vs l’IRM cardiaque avec injection de gadolinium et la scintigraphie, mettait en évidence respectivement 7 % d’infarctus silencieux pour le groupe avec anomalies électriques vs 25 et 26 % respectivement pour l’IRM et la scintigraphie myocardique. La sensibilité était faible pour l’ECG et la scintigraphie, et l’intérêt de l’IRM se révèle surtout pour la détection des infarctus de petite taille. Malheureusement, ces deux dernières techniques sont limitées par l’irradiation induite (pour la scintigraphie), leur coût et la disponibilité d’accès à l’IRM cardiaque.
Les biomarqueurs
L’intérêt diagnostique et pronostique des troponines cardiaques est bien établi à la phase aiguë de l’infarctus du myocarde symptomatique. Il existe en revanche très peu d’informations sur les taux de troponines chez le patient victime d’infarctus silencieux. Il semble, en revanche, exister des taux de NT proBNP plus importants par rapport à un groupe contrôle chez les patients porteurs de plages de nécroses détectées par l’IRM myocardique avec acquisition en temps tardif.
Les facteurs prédisposants à la survenue de l’infarctus silencieux
Mieux comprendre, diagnostiquer, traiter et prévenir l’infarctus silencieux en identifiant les facteurs prédisposants reste un enjeu majeur.
Différentes méthodes ont été utilisées pour détecter les facteurs prédictifs d’IDM silencieux. De manière schématique, 2 méthodologies se dégagent : travaux comparant les patients victimes d’infarctus silencieux à une cohorte de patients indemnes, et travaux prospectifs comparant le groupe d’IDM silencieux aux patients victimes d’infarctus myocardique symptomatiques.
Le point commun à ces publications reste qu’une analyse multivariée des facteurs démographiques ou cliniques et environnementaux prédisposant à la survenue d’un infarctus silencieux est rarement conduite. On peut néanmoins extraire de la littérature publiée sur ce sujet les éléments prédisposant suivants :
– l’hypertension artérielle : plusieurs études s’accordent sur le fait que l’existence d’une hypertension artérielle est associée à une diminution de la perception de la douleur. L’explication physiopathologique avancée serait des taux élevés de bêta endorphine chez les hypertendus. Par ailleurs, des travaux ont montré une augmentation, certes modérée mais significative, des pressions artérielles systoliques et diastoliques chez les patients avec un diagnostic d’infarctus silencieux.
Toutefois, les deux études de cohorte de patients hypertendus (MRC TRIAL et IPPPSH- Italia Study) apportent des données conflictuelles en termes de prévalence d’infarctus silencieux.
C’est pourquoi, il reste une incertitude au sujet du lien spécifique qui peut exister entre hypertension artérielle et infarctus silencieux, d’autant que l’hypertension reste un facteur confondant de pathologies coronaires.
- L’âge : la survenue d’un infarctus du myocarde chez les patients âgés se solde dans un nombre important de cas par des symptômes atypiques ou atténués. Ceci a été bien décrit dans les registres d’infarctus du myocarde et explique en grande partie les délais plus importants de prise en charge. Les différents travaux publiés concordent tous à dire que l’âge est le facteur prédisposant à l’augmentation de la prévalence de l’infarctus silencieux. Dans les cohortes Reykjavik et Honolulu, le risque d’infarctus silencieux augmente d’approximativement de 10 % par année de vie.
Toutefois, peu d’études ont comparé les caractéristiques des patients des deux groupes corrigés sur l’âge. Les résultats sont inconsistants, en particulier sur l’impact du sexe dans cette problématique.
– Le diabète sucré : là encore, il existe un certain nombre de travaux concordants, témoignant que l’infarctus du myocarde silencieux serait plus fréquent et de manière importante chez les patients diabétiques.
Dans ce cas, l’ancienneté du diabète et l’atteinte de type neuropathie diabétique vont conduire à dissimuler les symptômes. Cette problématique est aussi bien connue dans le dépistage de l’ischémie myocardique asymptomatique dans cette population.
Parmi les sous-groupes chez qui le dépistage est le plus intéressant, les diabétiques semblent être les meilleurs candidats. Ainsi, selon la population étudiée et la méthode de diagnostic utilisée, la prévalence de l’infarctus silencieux détecté par l’électrocardiogramme atteint 4 % chez les diabétiques vs 10 % quand le diabète est associé à une neuropathie périphérique, vs 28 % quand il existe une suspicion clinique de coronaropathie, et enfin 37 % chez les patients diabétiques subissant des atteintes vasculaires périphériques.
Impact pronostique et implication thérapeutique
L’impact pronostique de l’infarctus silencieux, dans 4 études de cohorte sur une population générale, a montré une augmentation du risque de mortalité toutes causes d’un facteur 1,8 à 3,6 et une augmentation du risque de mortalité cardiovasculaire ou d’évènements ischémiques majeurs d’un facteur 1,9 à 3,2 (figure 3).
Figure 3. Pronostic de l’IDM silencieux ou symptomatique.
Il est intéressant de noter que, dans la cohorte Reykjavik, la mortalité à 15 ans était de 55 % chez les hommes avec un diagnostic d’infarctus silencieux et de 52 % chez ceux ayant une histoire d’infarctus symptomatique.
De même, dans l’étude Framingham, les hommes avec un diagnostic d’infarctus silencieux ont un risque significativement plus important de décès cardiovasculaire que ceux avec un infarctus symptomatique.
Chez les femmes, toutefois, cette différence n’est pas significative. Il faut garder en tête que l’impact pronostique semble majeur chez les patients qui vont développer des manifestations, en particulier d’insuffisance cardiaque. Ceci est en fait dû à l’altération plus importante de la fraction d’éjection. Ces données doivent donc nous interpeller sur le bilan systématique à conduire lors d’un premier épisode de décompensation cardiaque : l’objectif principal est d’éliminer une cardiopathie curable et, en tout premier lieu, la cardiopathie ischémique de manière certaine.
Il n’existe pas pour l’heure d’élément convainquant et publié permettant de faire prévaloir telle ou telle attitude thérapeutique dans cette population.
L’infarctus silencieux reste une pathologie commune et marque un tournant dans la prise en charge d’un patient. Cette entité de syndrome coronaire véhicule un mauvais pronostic. D’un point de vue pragmatique, plusieurs questions en termes de prévention et d’éducation, reste pour l’heure sans réponse.
Il reste un doute sur l’impact de l’hypertension, de l’âge et du sexe, et leur relation avec l’infarctus silencieux, puisque ce sont aussi des facteurs confondants associés à la pathologie coronaire. De plus, les mécanismes sous-jacents à cette association restent mal connus.
En pratique
Chez les patients chez qui l’on met en évidence un infarctus silencieux, il apparaît raisonnable de proposer une stratégie calquée sur celle de l’infarctus symptomatique et qui a montré une réduction de la mortalité. Ceci implique un dépistage des facteurs de risque cardiovasculaire, ainsi que l’éradication des conduites à risque, en particulier le tabagisme.
Chez ces patients, l’évaluation de la fraction d’éjection, de la persistance d’une ischémique résiduelle par des méthodes non invasives, telles que l’épreuve d’effort et l’échocardiographie, apparaissent raisonnables, car ces facteurs véhiculent une information pronostique majeure. Dans cette optique, la scintigraphie myocardique semble particulièrement intéressante, car elle a démontré sa supériorité par rapport à l’épreuve d’effort dans les évènements récurrents après un infarctus du myocarde.
La place d’une stratégie invasive doit être réservée aux patients gardant une ischémie myocardique significative et ayant des épisodes de décompensation cardiaque ou une instabilité rythmique. Toutefois, une stratégie d’approche systématisée invasive et avec évaluation du lit coronaire et revascularisation systématique, peut être discutée sur la base d’une recherche préalable d’une ischémie résiduelle
Enfin, en l’absence de contre-indication, un traitement de type BASIC apparaît logique, car chacune de ces thérapeutiques a très bien démontré l’amélioration de la survie après un infarctus du myocarde.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :