Cardiomyopathies
Publié le 26 avr 2005Lecture 11 min
Myocardites et cardiomyopathies : pourquoi l'IRM ?
O. VIGNAUX, J.-N. DACHER, hôpital Charles Nicolle, Rouen C. MEUNE, hôpital Cochin, Paris et J.-P. LAISSY, hôpital Xavier-Bichat, Paris
Quatre catégories de cardiomyopathies ont été décrites : les cardiomyopathies hypertrophiques (CMH), les cardiomyopathies dilatées (CMD), les cardiomyopathies restrictives (CMR) et la dysplasie arythmogène du ventricule droit (DAVD).
Par ailleurs, il existe des cardiomyopathies spécifiques des maladies générales (sarcoïdose, amylose, hémochromatose etc.). À côté de ces formes chroniques, il existe également des cardiomyopathies aiguës, essentiellement représentées par les myopéricardites. Les principales indications ont été rappelées dans une récente mise à jour et dans le tableau ci-dessous. Sa lecture montre à l’évidence que l’IRM est sous-utilisée en France en pratique courante.
Protocole IRM
Après avoir soigneusement expliqué au patient les contraintes de l’examen, lui avoir protégé les oreilles par un casque antibruit, avoir placé une antenne en réseau phasé sur la poitrine et vérifié la qualité de l’ECG, l’examen peut débuter par une banale séquence de repérage du cœur sans synchronisation. On réalise successivement un plan axial, un plan vertical long axe (VLA), un plan horizontal long axe (HLA ou 4 cavités). On repère le plan petit axe en plaçant les coupes à la fois sur les plans VLA et HLA. La rigueur dans l’acquisition des plans de coupe est indispensable pour obtenir des IRM comparables aux autres techniques.
Cinq types de séquences sont utiles à l’évaluation des patients porteurs de cardiopathies non ischémiques.
Les images morphologiques sont obtenues à partir de séquences en écho de spin rapide pondérées T1 (fast ou turbo spin-écho, single-shot fast spin écho) et surtout T2 avec temps d’écho au moins égal à 60 ms (single-shot fast spin-écho ou HASTE, fast spin-écho avec triple inversion ou STIR). Ces séquences en sang noir bénéficient de préparations dark blood par saturation des spins entrant dans le plan de coupe.
Les images dynamiques sont essentielles à l’analyse des paramètres fonctionnels globaux (fraction d’éjection, mesures de volumes, d’épaisseur) et segmentaires (score de cinétique segmentaire). Les acquisitions segmentées en écho de gradient équilibré (Steady State Free Precession, True Fisp, Fiesta ou Balanced FFE) ont une excellente résolution spatiale et différencient de façon nette l’endocarde du sang endocavitaire en mesurant le rapport T2/T1. Le sang y est codé en blanc. Le nombre de phases acquises reste inversement proportionnel à la fréquence cardiaque mais autorise une résolution temporelle diagnostique. Ces acquisitions peuvent être complétées par des images dynamiques acquises avec des bandes ou des grilles de pré-saturation (tagging) qui permettent de quantifier la fonction contractile.
Les séquences de perfusion premier passage après injection de chélate de gadolinium (séquences écho de gra-dient/ écho planar optimisées) sont utiles pour mettre en évidence des zones d’hyperhémie ou de perfusion normale (diagnostic différentiel avec le défect de perfusion de l’ischémie) et aussi pour l’étude de la microcirculation (vascularités).
Les séquences de rehaussement après injection de chélate de gadolinium (séquences T1 en inversion-récupération avec optimisation du temps d’inversion) sont primordiales et réalisées précocement (1 à 2 min après l’injection avec un temps d’inversion adapté de l’ordre de 200 ms) puis tardivement (10 min après l’injection avec un temps d’inversion adapté de l’ordre de 200 ms).
Des séquences en contraste de phase peuvent être utilisées pour mesurer le débit aortique, le débit artériel pulmonaire ou le débit d’une régurgitation valvulaire, fréquente dans le cadre des cardiomyopathies dilatées.
Myopéricardites aiguës
L’IRM apporte des arguments en faveur du diagnostic, évalue la topographie et l’étendue des lésions, et autorise un suivi des patients. C’est une technique très intéressante dans un tableau de douleurs thoraciques avec élévation enzymatique, anomalies ECG et coronarographie en urgence normale.
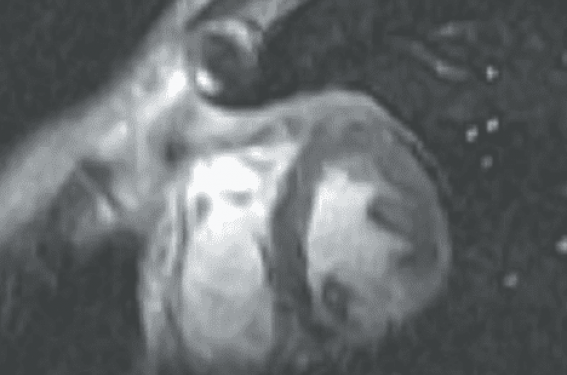
L’injection de gadolinium met en évidence une ou plusieurs zones myocardiques prenant le contraste. La prise de contraste est focale, plus ou moins nodulaire au stade précoce de la maladie, ayant tendance à s’étendre après la première semaine. Elle prédomine dans la paroi latérale du ventricule gauche mais peut intéresser le septum. La prise de contraste débute en général dans les régions sous-épicardiques pour s’étendre en profondeur vers le myocarde dans un deuxième temps (le sous-endocarde est respecté dans les formes non-transmurales) (figure 1). Cette prise de contraste est due à l’augmentation de la perméabilité capillaire liée à l’inflammation, et à la diffusion intracellulaire du gadolinium du fait de la rupture membranaire des myocytes.
Figure 1. Patient de 39 ans se présentant aux urgences pour une douleur thoracique aiguë irradiant aux mâchoires, avec sus-décalage de ST et élévation nette de la troponine. Devant ce tableau d’infarctus du myocarde, une fibrinolyse est instituée et le patient transféré pour coronarographie en urgence. Celle-ci, réalisée 3 h plus tard, est strictement normale et une IRM est demandée en urgence : coupes petit axe T2, gadolinium précoce à 1 minute et tardif à 10 minutes. Il existe un hypersignal T2 et une prise de contraste précoce et tardive de la paroi latérale dans le segment 11 inférolatéral. Le rehaussement précoce est très en faveur d’une atteinte inflammatoire. Bien que l’atteinte soit trans-murale, on peut également noter une extension sous-épicardique du rehaussement précoce dans la partie inférieure du segment 12 antérolatéral (flèche), et le respect du sous-endocarde dans la partie inférieure du segment 11 sur le temps tardif (tête de flèche), éléments sémiologiques évocateurs d’une myocardite aiguë et non d’un éventuel infarctus reperfusé.
- L’IRM apporte des arguments en faveur d’une atteinte inflammatoire plutôt qu’ischémique (doute sur un infarctus reperfusé) lorsque la prise de contraste respecte le myocarde sous-endocardique et/ou lorsque la séquence de perfusion ne montre pas de défaut de perfusion (parfois même une « hyperperfusion » par probable hyperhémie).
- À l’inverse l’absence de rehaussement pathologique du myocarde après injection semble pouvoir faire éliminer le diagnostic de myocardite.
Les séquences pondérées T2 peuvent mettre en évidence des zones œdémateuses en hypersignal mais elles semblent moins sensibles que les séquences pondérées T1 après injection. Les zones se rehaussant après injection sont parfois hypokinétiques sur les séquences ciné. Il peut également exister un rehaussement anormal du péricarde (souvent épaissi) traduisant son atteinte inflammatoire et ceci est d’autant plus intéressant que l’épanchement péricardique peut parfois manquer.
Enfin, l’IRM est utile à 3 mois pour apprécier la cicatrisation de l’atteinte myocardique et l’absence de séquelle fonctionnelle en ciné.
Cardiomyopathies non ischémiques
Cardiomyopathie dilatée
Son diagnostic est essentiellement celui d’une insuffisance cardiaque gauche. Au plan anatomique, les volumes télésystolique et télédiastolique du ventricule gauche sont augmentés, la fraction d’éjection et le volume d’éjection systolique sont diminués. Il existe une fréquente insuffisance mitrale fonctionnelle. L’épaisseur du myocarde est inchangée ou amincie, mais du fait de l’augmentation des volumes, il existe généralement une augmentation de la masse du ventricule gauche. Il peut exister une atteinte associée du ventricule droit, plus ou moins compliquée d’insuffisance tricuspidienne. Bien que classée I par Pohost, l’IRM reste peu employée dans cette indication alors qu’elle est devenue l’examen de référence pour la quantification des paramètres fonctionnels.
Les étiologies des CMD non ischémiques sont multiples et le plus souvent ne peuvent être différenciées par l’IRM. Néanmoins, cette dernière recherchera systématiquement des signes d’inflammation myocardique (œdème en hypersignal T2, prise de contraste précoce). Les acquisitions tardives après gadolinium sont très utiles. Les cardiopathies ischémiques présentent en IRM un hypersignal de topographie évocatrice sous-endocardique, à extension plus ou moins transmurale sur les séquences tardives après gadolinium. Dans les cardiopathies non ischémiques, les hypersignaux sont volontiers linéaires, développés au sein de l’épaisseur du myocarde ou épicardiques, et respectent l’endocarde (éliminant ainsi une origine ischémique). Ces hypersignaux tardifs pourraient correspondre à de la fibrose de remplacement.
Cardiomyopathie restrictive
Ces cardiomyopathies se manifestent essentiellement par une altération de la fonction diastolique. L’IRM joue un rôle important dans le diagnostic différentiel avec la péricardite chronique constrictive qui a les mêmes conséquences hémodynamiques. En effet, l’échocardiographie est souvent prise en défaut pour visualiser un épaississement péricardique contrairement à l’IRM. Ce diagnostic différentiel est également coté I par Pohost. Des signes indirects de la cardiomyopathie restrictive peuvent être vus en IRM telles la dilatation bi-auriculaire, la dilatation des veines caves supérieures et inférieures, et la dilatation des veines hépatiques.
L’hémochromatose peut conduire à une cardiomyopathie de type restrictif. Du fait de la surcharge en fer, on observe un raccourcissement des temps de relaxation et le myocarde apparaît en hyposignal franc sur l’ensemble des séquences.
Le diagnostic de l’amylose peut être plus complexe dans la mesure où l’épaississement myocardique lié à l’infiltration tissulaire peut faussement orienter vers une CMH. Néanmoins, les séquences ciné permettent de redresser le diagnostic (hyperkinésie de la CMH, cœur hypokinétique de l’amylose).
La sarcoïdose peut également être reconnue en IRM. L’atteinte cardiaque est très souvent infraclinique et expose à la mort subite ou à l’insuffisance cardiaque. Un œdème, des granulomes et de la fibrose se succèdent dans le temps. L’IRM peut guider un geste de biopsie en identifiant des nodules en hypersignal T2 ou des aires de rehaussement focal après injection de gadolinium en pondération T1. Cette prise de contraste précoce est volontiers nodulaire et siège surtout dans la base du septum et la paroi latérale du VG. Une prise de contraste tardive est observée à la phase aiguë inflammatoire et à la phase cicatricielle fibreuse, souvent corrélée aux troubles cinétiques segmentaires en ciné.
Cardiomyopathie hypertrophique
L’IRM offre un intérêt indiscutable dans le bilan des CMH, comme le souligne la conférence de consensus américaine qui considère que l’IRM est utile et appropriée (classe I) dans l’exploration des CMH. L’IRM permet une cartographie précise et reproductible des zones myocardiques hypertrophiques. Elle est, à ce titre, supérieure à l’échographie qui est parfois limitée par les conditions d’échogénicité. La mesure du gradient de pression intraventriculaire gauche liée à l’obstacle dynamique, inaccessible en IRM, reste du ressort de l’échographie. Enfin, la stimulation cardiaque, en permettant de modifier la séquence d’activation électromécanique, est un moyen thérapeutique souvent utilisé chez les patients symptomatiques présentant un gradient important. Dans ce cas, la présence d’un pacemaker contre-indique la réalisation d’une IRM.
- L’épaisseur myocardique maximale (systolique et diastolique) et la masse cardiaque sont des paramètres clés dans les CMH, facilement quantifiables en IRM. L’épaisseur myocardique moyenne en télédiastole est augmentée dans les CMH (15 à 25 mm chez les sujets atteints contre 8 à 10 mm chez le sujet sain). Le ratio épaisseur myocarde CMH/épaisseur myocarde sain est en général > 2. La masse ventriculaire gauche est un paramètre important dans le traitement des CMH. Elle est évaluée en moyenne à 250 contre 125 g chez un sujet normal. Il a été montré que l’IRM est plus précise et plus reproductible que l’échographie pour évaluer la masse myocardique dans les CMH. L’apparition récente de logiciels automatiques ou semi-automatiques de posttraitement des images IRM (MASS, Argus) permet de diminuer la durée de travail sur console et d’assurer la reproductibilité des mesures.
L’IRM, grâce à la reproductibilité des mesures de masse et d’épaisseur, autorise un monitorage de la réponse au traitement, difficile à assurer en échographie.
- Les séquences ciné segmentées sont indispensables pour évaluer les volumes d’éjection ventriculaire et la fraction d’éjection. Dans les CMH, il existe une diminution des volumes ventriculaires télésystolique et télédiastolique, et une augmentation fréquente de la fraction d’éjection du VG du fait de l’hypertrophie myocardique. Ces modifications s’accompagnent d’une dilatation et d’une diminution de la fraction d’éjection de l’oreillette gauche. Le myocarde hypertrophique est également moins compliant, ce qui se traduit par une diminution du pourcentage d’épaississement systolique, du raccourcissement circonférentiel et de la fraction d’épaississement. Les séquences en écho de gradient peuvent montrer un artefact de jet sous-aortique dans la chambre de chasse du ventricule gauche (jet flow), argument en faveur de l’existence d’une CMO. On peut également voir un artefact de déphasage par insuffisance mitrale, reflet du gradient intraventriculaire gauche responsable d’une fuite mitrale par effet Venturi. Le tagging myocardique peut aider à quantifier des anomalies de la contraction régionale ventriculaire gauche. Le mouvement pariétal et le mouvement de rotation cardiaque sont diminués tandis que le mouvement de torsion du cœur est augmenté.
- L’injection de gadolinium peut amener des informations intéressantes en mettant en évidence des défauts de perfusion dans les zones hypertrophiques, probablement liés à des atteintes ischémiques régionales. L’existence de zones ischémiques est une des hypothèses avancées pour expliquer les morts subites observées chez des patients avec CMH. Cette hypothèse est sous-tendue par des études du flux coronaire au repos et sous stress, montrant une chute du flux sanguin coronaire chez les patients CMH par rapport à leur masse myocardique. Des prises de contraste tardives ont été aussi rapportées, traduisant des zones de nécrose et/ou l’existence de remaniements fibreux.
Dysplasie arythmogène du ventricule droit
L’IRM autorise une analyse non invasive des modifications structurelles et cinétiques de la paroi libre et de la chambre de chasse du ventricule droit.
Le correspondant doit être sensibilisé au fait que l’examen n’affirme pas le diagnostic mais donne une présomption plus ou moins forte en faveur de la maladie, en permettant de répondre sur certains des critères cités ci-dessus. De même, la conclusion du compte-rendu d’IRM doit être prudente. Il est préférable que le patient soit sous traitement bêtabloquant pour l’examen de manière à diminuer la survenue d’extrasystoles ventriculaires et à ralentir la fréquence cardiaque.
- Plusieurs études ont montré la capacité de l’IRM à détecter une infiltration graisseuse de la paroi libre ou de la chambre de chasse du ventricule droit sous la forme d’une plage en hypersignal en pondération T1 (critère majeur). Cette anomalie peut être focale ou diffuse, parfois linéaire, de signal plus ou moins intense. L’utilisation de séquences avec saturation de graisse augmente la certitude diagnostique et facilite l’identification de ces zones graisseuses au sein du myocarde.
- Il est néanmoins important de rechercher d’autres indices de la maladie en IRM car la présence de graisse n’est ni totalement spécifique ni parfaitement sensible. La sensibilité de la détection de la graisse en IRM varie de 20 à 100 % suivant les études. Techniquement, des problèmes se posent également car la paroi libre du ventricule droit est fine, les zones d’infiltration graisseuse peuvent être limitées et la graisse épicardique peut gêner leur détection. Enfin, la proximité de l’antenne par rapport au cœur et les mouvements de la paroi du ventricule peuvent générer des artefacts trompeurs.
- D’autres signes doivent donc être recherchés pour renforcer le diagnostic comme un amincissement de la paroi libre du ventricule droit dans les formes graisseuses. À l’inverse, dans les formes fibrograisseuses, on peut trouver un aspect globalement épaissi de la paroi du ventricule droit. Les dilatations focales, les anévrismes de la paroi libre ou de la chambre de chasse du ventricule droit font partie des critères majeurs. Une dilatation plus globale du ventricule droit et de la chambre de chasse est possible. Des anomalies de la cinétique de la paroi libre ou de la chambre de chasse du ventricule sont classiques dans la maladie et doivent être recherchées sur les séquences ciné. Une dysfonction systolique ou diastolique peut en résulter. Il est intéressant de comparer les zones d’infiltration graisseuse et les zones dyskinétiques qui sont en général superposables. Enfin, une prise de contraste tardive peut se voir dans le myocarde ventriculaire droit et correspondrait à la composante fibreuse.
Ainsi les cinq types de séquences de l’IRM permettent-ils à cette technique de participer à l’évaluation fine des cardiomyopathies non ischémiques. Largement sous utilisée en France, il faut souhaiter une plus grande disponibilité de cette imagerie pour la pratique courante.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :