Coronaires
Publié le 13 mai 2008Lecture 4 min
Sténoses du tronc coronaire gauche : ACTP ou chirurgie ?
L. BONELLO, F. PAGANELLI, CHU nord, Marseille
ACC
De multiples aspects de la cardiologie interventionnelle ont été abordés : l’attitude vis-à-vis des sténoses du tronc commun où l’on doit choisir entre l’angioplastie et la chirurgie, les techniques d’implantation des stents dans les bifurcations, quand transférer un patient dans un centre d’angioplastie après thrombolyse ?
Le traitement antiagrégant lui-même a permis à notre équipe de s’illustrer en hotline : le monitoring des fonctions plaquettaires permettra-t-il en routine de dépister les patients non-répondeurs et d’adapter le thérapeutique ?
MAIN-COMPARE
Cette étude coréenne (Revascularization for unprotected left MAIN coronary artery COMparison of Percutaneous coronary Angioplasty versus surgical REvascularisation from multi-center registry) a évalué la revascularisation du tronc coronaire gauche non protégé par voie chirurgicale à celle effectuée par angioplastie associée ou non à un stent actif.
Il s’agit d’un registre multicentrique avec un suivi de 1 000 jours ; 2 240 patients ont été inclus dans cette étude et 1 102 ont été traités par angioplastie. En cas d’angioplastie par un stent acier, la bithérapie était maintenue pendant un mois contre 6 mois lors de l’implantation d’un stent actif. Il n’existe aucune différence significative (mortalité ou critère combiné associant mortalité, infarctus) entre les deux groupes quelle que soit la nature de l’endoprothèse utilisée. On constate néanmoins un léger surrisque, mais non significatif, lors de la pose d’un stent actif.
En revanche, le taux de revascularisation est significativement moindre dans le groupe chirurgie (10,7 % vs 5,96 % ; p < 0,001). Cette étude peut donc être interprétée de deux manières : soit l’angioplastie n’est pas plus dangereuse que le pontage, soit la chirurgie diminue le nombre de revascularisations.
NBSTS
Les techniques d’angioplasties avec stents actifs dans les bifurcations
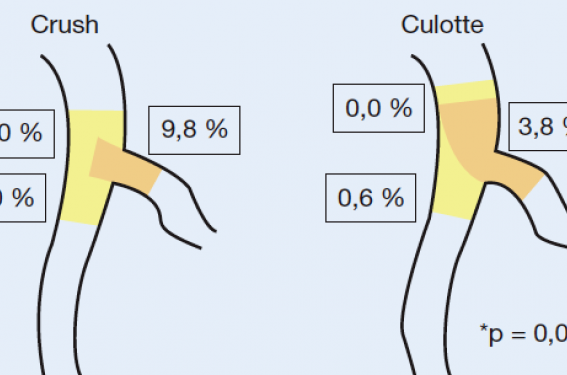
La technique d’angioplastie des bifurcations par stents actifs est largement controversée. En effet, deux techniques s’opposent : la technique du crush et la technique de la culotte.
Au total, 424 patients ont été inclus dans cette étude randomisée pour tenter de répondre à cette question et un suivi de 8 mois avec contrôle angiographique a été réalisé chez 88 % des patients. Le taux de resténose de la lésion principale est relativement bas dans les deux groupes (4,7 % dans le crush et 2 % dans la culotte, p non significatif). Par contre, le taux de resténose dans le vaisseau accessoire est significativement moins important lorsque la technique de la culotte est réalisée (figure 1).
Figure 1. Taux de resténose selon la technique d’angioplastie des bifurcations.
Les auteurs concluent qu’il serait donc souhaitable que la technique de la culotte soit plus souvent utilisée en cas de bifurcation.
TRANSFER-MI : should I stay or should I go ?
Telle est la question que se posent continuellement nos urgentistes qui thrombolysent les patients avec sus-décalage persistant du segment ST : Quand dois-je le transférer vers un centre d’angioplastie ?
Deux stratégies ont été comparées :
- soit un transfert immédiat avec la pratique systématique d’une angioplastie dans les 6 h,
- soit ne pas transférer les patients en urgence, sauf en cas d’échec de la thrombolyse.
Cette étude canadienne a donc randomisé 1 000 patients présentant un SCA ST+ « à haut risque », c’est-à-dire le transfert des patients avec ST+ datant de moins de 12 h avec ou au moins un des critères de l’encadré ci-dessous.
Le design a donc été celui de la figure 2.
Figure 2. Plan de l’étude TRANSFER-MI.
Les résultats sont en faveur d’un transfert rapide vers un centre d’angioplastie (attitude pharmaco-invasive) (figure 3), sans majoration des saignements, malgré la procédure systématique de revascularisation (tableau 1).
Figure 3. Résultats sur le critère principal : mortalité à 30 j, récidive d’IDM, insuffisance cardiaque, récidive ischémique sévère, choc.
Les auteurs soulignent que, contrairement aux autres études déjà réalisées, la revascularisation systématique < 6 h après une thrombolyse n’est pas associée à un excès de saignement et exerce un bénéfice sur la morbi-mortalité, malgré un taux de 40 % d’angioplasties de sauvetage dans le groupe standard.
ISAR REACT III (Intracoronary Stenting and Antithrombotic Regimen-Rapid Early Action for Coronary Treatment III)
Le but de cette étude a été de comparer l’HNF (héparine non fractionnée) à la bivalirudine chez les patients présentant un SCA à faible risque (troponine négative) admis pour angioplastie coronaire. Il a été supposé que la bivalirudine était supérieure à l’HNF chez ces patients déjà prétraitées par une dose de charge de 600 mg de clopidogrel. Le critère primaire de jugement au 30e jour était un critère composite comprenant 4 points :
- décès,
- IDM avec CPK MB > 2 fois la normale,
- revascularisation en urgence,
- hémorragie majeure selon les critères de REPLACE 2.
Le critère secondaire au 30e jour reprenait seulement les trois premier points. Au total, 4 570 patients ont été randomisés en deux groupes. Un stent actif a été implanté chez 82 % des patients. Il n’existe pas de différence significative entre les deux groupes concernant le critère primaire (p = 0,57) et le critère secondaire (p = 0,23) (figures 4 et 5). En revanche, il existe une baisse très significative des saignements majeurs et mineurs avec la bivalirudine (figure 6).
Figure 4. Résultats d’ISAR REACT III sur le critère principal (mortalité, IDM, revascularisation, saignements majeurs).
Figure 5. Résultats d’ISAR REACT III sur le critère secondaire (mortalité, IDM, revascularisation).
Figure 6. Incidence des saignements dans ISAR REACT III.
En conclusion
Chez les patients à faible risque, il n’y a pas de bénéfice net à utiliser systématiquement la bivalirudine, même s’il existe une baisse significative des saignements. Chez les patients à haut risque de saignements, son utilisation pourrait être une alternative à l’HNF.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :