Tendance
Publié le 30 sep 2016Lecture 6 min
Se prendre une veste… entre fantasme et réalité, une question de sélection
Des études randomisées ont prouvé l’efficacité de la défibrillation implantable. La crainte de l’époque était que la mortalité rythmique ne soit que le témoin d’une situation clinique grave et ne précède que de quelques jours ou semaines la mortalité par défaillance hémodynamique. Si les grandes études sur la défibrillation implantable ont répondu à cette crainte chez les patients chroniques, cette question redevient pertinente avec le développement d’un outil thérapeutique destiné à des situations plus aiguës et donc instables, le gilet défibrillateur ou LifeVest®.
Une thérapeutique acceptable ?
La réponse semble être oui en se basant sur les différents registres dont certains ont inclus plus de 2 000 patients. La médiane de temps passé avec cet appareil est de 90 jours, les patients portant leur veste plus de 22 h/24 h. Le taux d’interruption de cette thérapeutique est de 14 %, mais a atteint 22 % selon l’étude BIROAD(1). Attention, il s’agit de registres avec des patients sélectionnés. Ce dispositif est anxiogène et il nécessite un minimum d’apprentissage et de compréhension du patient. Dans la vraie vie, les patients doivent absolument être évalués sur leur capacité à adhérer à cette thérapeutique. Les patients inaptes à comprendre le fonctionnement ou l’intérêt de cette veste sont exclus.
Une thérapeutique efficace ?
Dans l’étude WEARIT-II(2), 2,1 % des patients ont présenté une TV/FV soutenue, dont seulement 22/41 seront choquées, les autres s’arrêtant spontanément, et 3,6 % ont eu une arythmie supraventriculaire mais le taux de chocs inappropriés n’a été que de 0,5 %.
Quelles sont les indications possibles ?
Il y a quatre indications* possibles.
L’infection
Le patient porteur d’un DAI en prévention secondaire qui doit être extrait pour cause d’infection.
Le patient en attente de greffe cardiaque
C’est une indication reconnue de DAI. Le gilet défibrillateur peut être une option de remplacement. Cette décision doit prendre en compte la durée estimée d’attente avant transplantation et d’éventuels facteurs qui pourraient compliquer l’implantation d’un DAI.
Le patient présentant une comorbidité extracardiaque transitoire ou en cours d’évaluation
Le patient avec une indication de DAI mais qui présente une comorbidité extracardiaque transitoire ou en cours d’évaluation, comme par exemple un patient en phase de récupération neurologique après une mort subite rythmique ou un patient avec une indication de prévention secondaire associée à une pathologie mettant en jeu son pronostic vital (en attente de confirmation diagnostique ou d’évaluation de l’efficacité d’un traitement).
Les patients se trouvant transitoirement dans une situation à haut risque de mort subite
C’est cette population qui représente actuellement la majorité des indications et qui soulève des interrogations. Nous sommes quotidiennement confrontés à ces situations devant :
Une cardiopathie de découverte récente à FE basse. Il faut attendre une possible récupération sous traitement pharmacologique avant d’implanter un DAI. Une implantation plus précoce expose au risque d’implanter inutilement un DAI comme montré dans le registre SCDHeFT(3). Cependant, le risque de mort subite existe pendant cette phase d’attente. Ce risque est faible (0,4-0,6 %/mois), si on se base sur le risque annuel de thérapies appropriées dans les études sur le DAI en prévention primaire.
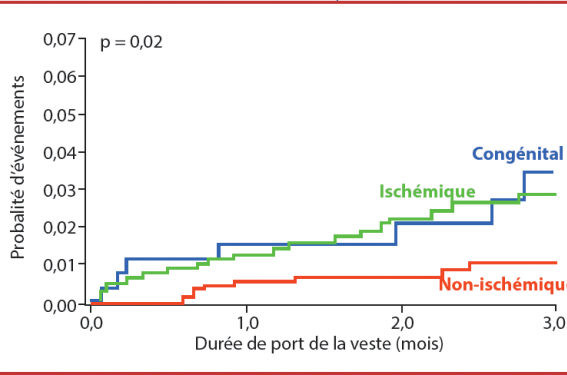
Dans CHARM, la mortalité après une décompensation cardiaque est dominée par la mortalité « hémodynamique ». On peut penser que certaines morts rythmiques ne sont que le reflet d’une hémodynamique très instable, leur prévention n’empêchant pas l’évolution fatale. Dans un registre de 525 patients avec une cardiomyopathie de découverte récente, M. Singh et al.(4) ont retrouvé 6 thérapies appropriées sur 271 cardiopathies ischémiques (CMI) et aucune thérapie sur 254 cardiopathies non ischémiques (CMNI). Cette différence selon la nature de la cardiopathie est également retrouvée dans WEARIT-II avec trois fois plus de thérapies dans les CMI (figure). La LifeVest® est donc plus utilisée que prévu dans ces registres, surtout dans les CMI.
L’autre résultat important est la mortalité de 0,2 % dans WEARIT-II. Singh(4) retrouve 2/6 décès dans les 48 h qui suivent la thérapie et donc 4 patients survivants qui vont bénéficier de l’implantation d’un DAI dans les suites. Cette mortalité basse est un résultat qui pose question, étonnant ou bien témoin d’une bonne sélection des patients dans ces registres.
Figure. Événements rythmiques ventriculaires
Un infarctus récent avec FE basse. On pouvait penser que la messe était dite dans cette indication. Les études sur les DAI dans le postinfarctus immédiat se sont toutes révélées négatives. Ces résultats avaient soulevé beaucoup de débats à l’époque puisqu’il existe une surmortalité les premières semaines postinfarctus, et en particulier subite. L’essai VALIANT(5) confirme cette surmortalité subite initiale, néanmoins 50 % des décès subits ne sont pas rythmiques(6) mais liés à des réinfarctus ou ruptures cardiaques. L’analyse de la mortalité dans DINAMIT(7,8) explique l’absence de bénéfice du DAI implanté tôt par une surmortalité dans le groupe DAI avec thérapie. Le défibrillateur ne fait que changer le type de mortalité, de rythmique à hémodynamique. Les registres nous montrent des résultats opposés puisque A.E. Epstein et al.(9) ont trouvé 1,6 % de chocs par la LifeVest® sur 8 453 patients avec une médiane d’utilisation de 16 jours et surtout 91 % de survie après thérapie.
Une CMI à fraction d’éjection basse qui vient d’être revascularisée ou un patient avec une revascularisation récente et/ou incomplète. Ces situations sont particulièrement complexes sans réelle étude permettant de clarifier le risque rythmique. Le CASS registry retrouvait 4,4 % de mortalité subite dans les CMI non revascularisées mais l’essai CABG patch n’a pas montré de bénéfice à l’implantation d’un DAI pendant une chirurgie de revascularisation. L’étude CADILLAC(10) trouve une mortalité importante avec 60 % de décès potentiellement rythmiques après angioplastie dans une population à très haut risque composée essentiellement de patients avec une FE < 40 %. Dans le registre de la Cleveland Clinic(11), 264 patients avec une FE < 35 % en postangioplastie porteurs d’une LifeVest® ont une mortalité à 90 jours de 2 % alors qu’elle est de 13 % dans un groupe de 264 patients appariés sans LifeVest®. Ce bénéfice persiste dans le temps avec une mortalité qui diminue de 57 % à 3 ans.
Myocardites, tako-tsubo, cardiopathies du péri-partum... Ces cardiopathies avec un potentiel de récupération élevé mais avec un profil rythmique initial parfois très sévère peuvent être de bonnes indications à la LifeVest®. Une autre indication possible serait les patients avec une arythmie ventriculaire ou une syncope faisant découvrir une possible canalopathie. Le gilet défibrillateur permettrait d’attendre la fin du bilan étiologique et de mieux connaître le risque évolutif après traitement bêtabloquant (LQT1). Ces indications doivent cependant être évaluées.
Conclusion
Le gilet défibrillateur a sa place dans les recommandations internationales européennes et américaines. Le niveau de preuve de ces indications potentielles ne repose que sur des registres. Les résultats retrouvés dans les registres contredisent des études bien menées randomisées sur la défibrillation implantable. Ceci nous amène à réclamer des études randomisées sur ces indications.
En attendant, regardons la vraie vie et les situations cliniques multiples auxquelles nous sommes confrontés. Situations difficilement analysables dans de grandes études randomisées. Pour un patient avec 15 % de FE mais un potentiel de récupération élevé chez qui il faut attendre avant d’implanter un DAI mais qui présente des arythmies ventriculaires très inquiétantes, la LifeVest® est probablement une solution acceptable pour l’instant. Cet exemple explique peut-être les bons résultats retrouvés dans les registres. Ce sont ces patients « particuliers », bien sélectionnés, avec une indication réfléchie de la LifeVest® que l’on retrouve dans les registres.
La conclusion serait alors, attendons les études randomisées avant de généraliser nos pratiques, mais pour certains patients le gilet défibrillateur est une solution thérapeutique sur des indications réfléchies. Pensez-y.
*Pour les indications et conditions de prises en charge par l’Assurance maladie, voir https://www.legifrance.gouv.fr/ affichTexte.do?cidTexte=JORFTEXT000 030370660
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :


