Thrombose
Publié le 31 jan 2015Lecture 7 min
Diagnostic et traitement des thromboses de l’oreillette gauche
R. ROUDAUT, F. SACHER, Hôpital Cardiologique, CHU de Bordeaux
La fibrillation atriale représente de nos jours un véritable problème de santé publique, avec un risque thromboembolique important lié à la thrombose de l’oreillette gauche ou de l’auricule gauche.
Différentes études ont bien montré que les phénomènes thrombotiques au niveau de l’oreillette gauche sont plus fréquents en cas de fibrillation atriale valvulaire.
À noter que dans ces fibrillations atriales non valvulaires, on retrouve 5 à 15 % de thromboses de l’oreillette gauche avant initiation du traitement anticoagulant, et qu’il persiste 1,6 à 3,9 % de thromboses de l’oreillette gauche sous traitement anticoagulant chez des patients adressés pour ablation de fibrillation atriale. D’où la recommandation de l’Association européenne de rythmologie de réaliser une échographie transœsophagienne avant ablation (EuroPACE 2012).
Les facteurs favorisant la thrombose de l’oreillette gauche sont multiples
Facteurs atriaux : dilatation de l’oreillette gauche, hypocontractilité de l’oreillette gauche, stase de l’oreillette gauche, qui sont intimement liées à la fibrillation atriale.
Cardiopathies sous-jacentes : valvulopathies (en particulier sténose mitrale), myocardiopathie dilatée, myocardiopathie hypertrophique avec élévation de la pression télédiastolique du ventricule gauche, etc.).
Facteurs généraux : âge, insuffisance cardiaque, antécédent d’accident vasculaire cérébral, type et ancienneté de la fibrillation atriale (paroxystique, permanente), antécédent d’ablation de fibrillation atriale, hypercoagulabilité, etc.
La stratification du risque emboligène repose donc sur des facteurs cliniques bien étudiés dans les essais thérapeutiques(1). Trois facteurs indépendants ressortent de ces études : l’insuffisance cardiaque récente de moins de 3 mois, les antécédents d’hypertension artérielle, les antécédents d’accident vasculaire cérébral. En sachant que le taux annuel d’événements est croissant en fonction du nombre de facteurs de risque associés. Le score CHAD2S2-VASC actuellement recommandé dans l’évaluation du risque thromboembolique des fibrillations atriales non valvulaires, nous rappelle le poids de l’hypertension artérielle et des antécédents d’accident vasculaire cérébral.
La stratification du risque par échocardiographie(2,3) souligne l’imputabilité de la dilatation de l’oreillette gauche (diamètre antéro-postérieur supérieur à 45/50 mm), altération de la fraction d’éjection du ventricule gauche, hypertrophie ventriculaire gauche avec somme des épaisseurs pariétales (septum + paroi inférieure) supérieure à 20 mm.
Enfin, la stratification du risque en ETO met en exergue trois facteurs de risque principaux : la présence de contraste spontané qui correspond au phénomène de rouleaux intra-auriculaires, l’altération du flux de vidange de l’auricule gauche (en particulier lorsque les vitesses sont inférieures à 20-25 cm/s, la présence de plaques aortiques complexes.
De nombreux auteurs ont souligné la notion de patients à très haut risque thromboembolique lorsqu’il existe une association entre contraste spontané dans l’auricule gauche et plaques aortiques complexes. Certains auteurs ont également souligné la fréquence élevée d’embolies et de décès lorsqu’il existe un contraste spontané dense (sludge) associé à des vélocités de l’auricule faibles(4).
S. Puwanant et coll.(5) ont montré que le contraste spontané, le sludge et la présence de thrombus sont plus fréquents en cas de fibrillation atriale persistante/ permanente, qu’en cas de fibrillation atriale paroxystique.
Enfin, soulignons comme cela a été fait par plusieurs auteurs, le rôle thromboembolique de la morphologie de l’auricule gauche. En effet, l’auricule est loin de se résumer à un simple appendice, il est parfois multilobé ; le risque thromboembolique est particulièrement important lorsqu’il a une forme de chou-fleur(6,7).
Le diagnostic de thrombose de l’oreillette gauche
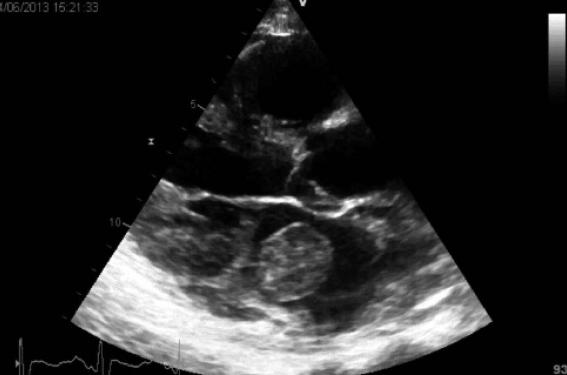
Il repose avant tout sur l’échocardiographie. Non pas tant l’échographie transthoracique qui est le plus souvent négative, en dehors des exceptionnels thrombi flottants de type « ball thrombus » (figure 1).
Figure 1. Ball thrombus de l’oreillette gauche. ETT en incidence parasternale grand axe.
L’examen de choix pour le diagnostic de la thrombose de l’oreillette gauche est l’ETO (figures 2 à 4), en sachant que le thrombus siège le plus souvent dans l’auricule gauche ; cependant, le diagnostic est loin d’être toujours évident car le thrombus peut être mal délimité. Il peut être difficile de faire la différence entre un sludge comblant le fond de l’auricule et un véritable thrombus. En règle, le sludge ou le thrombus surviennent dans un contexte de vélocités de l’auricule basses (figure 4). Dans certains cas, il peut être utile d’utiliser un agent de contraste passant la barrière pulmonaire (SONOVUE) qui permet de délimiter un éventuel thrombus de l’auricule. Un travail(8) a montré qu’il est possible de prédire les risques thromboemboliques d’un thrombus de l’auricule gauche, les événements thromboemboliques sont plus importants lorsque le thrombus est mobile que lorsqu’il est sessile et fixé. Une des questions qui est posée également en échocardiographie est celle de savoir si le thrombus est frais ou organisé chronique. En échocardiographie, la présence de zones hyperéchogènes, voire calcifiées est en faveur d’un thrombus organisé, mais il est difficile d’être formel. Le scanner pourrait être une technique complémentaire. Cependant cet examen présente ses limites puisque les travaux réalisés dans ce domaine ont montré qu’il est difficile de faire la distinction entre sludge et thrombus. Dans la métaanalyse de J. Romero et coll., le diagnostic par angioscanner d’une thrombose de l’auricule était exact dans 94 % des cas, avec une spécificité de 92 %, une sensibilité de 96 %, des valeurs prédictives positives de 41 % et négative de 99 %.
Le scanner n’est pas utilisé en routine d’autant plus qu’il est difficile à réaliser chez des patients en fibrillation atriale.
Figure 2. Thrombose OG – ETO. À gauche : thrombus situé sur le septum interauriculaire chez un patient en FA ; à droite : thrombus situé dans l’auricule gauche.
Figure 3. Aspect de sludge au fond de l’auricule gauche.
Figure 4. Vélocités intra-auriculaires. À gauche : amples ; à droite : effondrées, péjoratives.
Aspects thérapeutiques
La prise en charge d’une thrombose de l’oreillette gauche est avant tout médicale, cependant quelques cas particuliers sont à noter :
• Cas du « ball thrombus » (figure 1) : il s’agit en général d’une urgence chirurgicale. Ces caillots hypermobiles de l’oreillette gauche sont généralement observés dans des contextes de stase sur rétrécissement mitral ou prothèse valvulaire.
À noter par ailleurs que des observations d’extraction mécanique par lasso ou aspiration de thromboses observées lors de procédures électrophysiologiques ont pu être proposées dans quelques situations particulières.
La prise en charge d’une thrombose de l’oreillette gauche et de l’auricule gauche repose avant tout sur les anticoagulants. Quelques observations de thrombolyse ont également été signalées dans la littérature, mais ceci reste exceptionnel. Les traitements anticoagulants que l’on peut être amené à proposer dans la prise en charge d’une thrombose de l’oreillette gauche sont dominés par les anti-vitamine K à dose efficace pendant 3 à 4 semaines. Il est également tout à fait possible de proposer un traitement pas héparine intraveineuse pendant 8 jours. Certains auteurs ont proposé un traitement par héparine de bas poids moléculai re ou par fondapar inux à doses curat ives pendant 3 semaines environ avec réévaluation du thrombus par ETO. En pratique, il faut différencier deux situations :
• Thrombus de découverte récente survenu en dehors d’un traitement anticoagulant. Il faut alors débuter le traitement anticoagulant, souvent par de l’héparine ou HBPM, avec relais par anti-vitamine K au moins 4 semaines, et réévaluation par ETO au bout de 4 semaines environ. Une stratégie à base d’HBPM ou de fondaparinux à doses curatives pendant 3 semaines environ a été proposée par certains auteurs.
• Thrombus découvert chez un patient sous traitement anticoagulant bien conduit. Il faut alors avant tout optimiser le traitement anticoagulant (augmenter l’INR, et/ou associer de l’aspirine) ou discuter une autre stratégie (héparine ? HBPM ?).
Dans la littérature, il y a peu de recommandations relatives aux thromboses de l’oreillette gauche. Toutefois, dans les guidelines européennes de 2012, il est spécifié au niveau de l’algorithme de prise en charge de la fibrillation atriale, que lorsqu’un thrombus est détecté, un traitement par anticoagulant oral doit être proposé pendant au moins 3 semaines (ESC 2012).
Dans l’étude ACUTE, A.L. Klein et coll.(10) proposent l’énoxaparine 1 mg/kg 2 fois par jour, associée à la warfarine jusqu’à ce que l’INR soit compris entre 2 et 3 et un contrôle par ETO au bout de 3 semaines minimum de traitement par AVK efficace.
Plusieurs travaux de la littérature précisent que sous anti coagulant oral on observe une fonte du thrombus dans 57 %(11) à 89 %(12). À noter cependant que quelques accidents thromboemboliques ont été observés sous anticoagulants chez les patients porteurs d’un thrombus de l’auricule gauche, le mécanisme proposé est celui de la transformation d’un thrombus sessile en un thrombus pédiculé(13).
En ce qui concerne le traitement des thromboses auriculaires gauches par héparine de bas poids moléculaire (HBPM), les travaux sont rares. J.-N. Labèque et coll.(14) rapportent la fonte du thrombus chez 5 patients sur 6 après 3 semaines d’énoxaparine.
Dans l’étude SAFE-AF (A. Cohen), lorsqu’un thrombus était découvert à l’ETO, deux protocoles thérapeutiques ont été proposés : soit le fondaparinux 7,5 mg pendant 28 jours, soit l’héparine suivie d’antivitamine K. Il est à noter que dans le bras fondaparinux, au deuxième contrôle ETO, seuls 21 % des thrombi persistent, alors que dans le bras héparine/anti-vitamine K, 50 % des thromboses persistent.
Enfin, une étude est actuellement en cours concernant les anticoagulants oraux directs (AOD), en particulier du rivaroxaban. Il s’agit de l’étude X-TRA qui devrait porter sur 60 patients présentant un thrombus de l’auricule gauche traités par rivaroxaban 20 mg pendant 6 semaines avec contrôle par ETO.
En pratique
La revue de la littérature fait donc apparaître que la prise en charge thérapeutique des thromboses de l’oreillette gauche est loin d’être simple, car les situations sont multiples.
Certes les recommandations proposent avant tout un traitement par anti-vitamine K, mais lorsque le malade était déjà sous vitamine K, beaucoup d’auteurs ont tendance à proposer, soit une augmentation de la posologie des antivitamine K afin d’optimiser l’INR, associée ou non à un antiagrégant plaquettaire de type aspirine, soit une cure d’HBPM ou de fondaparinux.
À l’heure de l’ablation de la FA, ces situations ne sont pas rares.
Il serait certainement intéressant d’approfondir nos connaissances sur la prise en charge de ces patients, par exemple en réalisant un registre au niveau national.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :