Cardiomyopathies
Publié le 16 mai 2018Lecture 6 min
Comment préciser l'étiologie d'une cardiomyopathie dilatée ?
Karim WAHBI, Service de cardiologie, Hôpital Cochin, Paris

Le bilan étiologique d’une cardiomyopathie dilatée (CMD) s’est considérablement complexifié au cours des dernières années. Des progrès ont été accomplis dans cette démarche, surtout grâce aux développements opérés en génétique au cours des dernières années, mais aussi dans la caractérisation des cardiomyopathies inflammatoires. De plus en plus, le diagnostic étiologique a des implications majeures sur la prise en charge thérapeutique et le pronostic des patients. Il devient de plus en plus important de se demander pourquoi un patient présente une CMD et ne plus s’arrêter à ce seul diagnostic pour proposer une prise en charge personnalisée(1).
Le bilan de 1re ligne : clinique, biologie, imagerie cardiaque
Le diagnostic positif de CMD repose sur l’association d’une dysfonction systolique ventriculaire gauche (fraction d’éjection < 45%) associée à une dilatation, en l’absence de coronaropathie (à exclure systématiquement au moins chez les patients de 35 ans ou plus) ou de pathologies associées à des anomalies de charge du ventricule gauche, comme l’hypertension artérielle ou les valvulopathies (en gardant un esprit critique quant à leur imputabilité dans le tableau de CMD).
Une fois le diagnostic de CMD posé, un premier bilan relativement simple peut être effectué, commençant par une évaluation clinique méticuleuse incluant outre un examen attentif de l’histoire cardiaque, l’évaluation des antécédents « extracardiaques » (sarcoïdose, Churg-Strauss), des prises de traitements (antinéoplasiques, chloroquine, psychotropes) et de toxiques (alcool, cocaïne). Les antécédents familiaux doivent être systématiquement étudiés avec la réalisation d’un arbre généalogique étendu au moins aux apparentés du premier degré (parents, fratrie, enfants) à la recherche d’autres cas de CMD, d’insuffisance cardiaque mais aussi de complications rythmiques et de morts subites.
Le bilan biologique doit comporter au moins les dosages suivants : CPK, ionogramme, créatinine, protéinurie, bilan hépatique, hémogramme, bilan martial, calcium, phosphate et TSH.
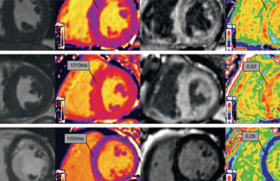
Une IRM cardiaque doit être effectuée, au moins chez les patients pour lesquels une cause évidente n’est pas identifiée, notamment car elle pourra permettre d’orienter le bilan étiologique vers une cause inflammatoire.
Un bilan génétique pour une prise personnalisée
Plus de 50 gènes sont impliqués dans le développement de CMD avec des mutations retrouvées chez 25 à 50 % des patients (selon la présence ou non d’une composante familiale). Le diagnostic génétique en routine a connu des progrès considérables grâce au développement des séquençages de panels de gènes qui permettent de rechercher d’emblée des mutations dans plusieurs dizaines de gènes de CMD.
Le corollaire du développement de ces outils puissants est une complexité croissante de l’interprétation de leurs résultats qui doit reposer sur une analyse critique des anomalies génétiques identifiées. Un échange entre généticien et cardiologue est crucial pour préciser l’imputabilité des « variants » génétiques observés qui ne sont pas nécessairement à l’origine de la CMD. Cette démarche repose sur un examen critique des caractéristiques de la CMD qui peuvent être plus ou moins compatibles avec le gène impliqué. Parfois il est nécessaire d’aller au-delà en étudiant le profil de ségrégation de la mutation et des anomalies cardiaques dans la famille (les apparentés avec des anomalies cardiaques sont-ils ceux qui portent la mutation et inversement ?) ou en effectuant des analyses moléculaires encore plus complexes parfois à mi-chemin entre le soin et la recherche.
Lorsqu’une mutation responsable de la CMD est identifiée, dans un certain nombre de cas, des prises en charge cardiaques conventionnelles à la carte peuvent être proposées en fonction du gène identifié.
Par exemple, chez les porteurs de mutations dans le gène LMNA (laminopathies), responsables de 5 % des cas de CMD, les indications d’implantation d’un défibrillateur sont très larges (incidence annuelle de morts subites proches de 5 %), y compris en l’absence de dysfonction systolique importante, et le traitement médical d’insuffisance cardiaque doit rapidement être agressif car la progression vers l’insuffisance cardiaque terminale est rapide.
La complexité de la démarche diagnostique et des attitudes thérapeutiques à proposer justifient de plus en plus de s’appuyer sur des centres de référence et de compétence dans le domaine (filière CARDIOGEN).
Bilan inflammatoire à la recherche d’une cause accessible à un traitement
Les causes inflammatoires sont sans doute les plus sous-diagnostiquées à l’heure actuelle car les outils de diagnostic sont difficiles d’accès, complexes à manier, avec des performances sub-optimales. Pourtant les implications pronostiques peuvent être importantes pour les patients, notamment dans les formes de CMD inflammatoires les plus sévères potentiellement accessibles à un traitement immunomodulateur en l’absence d’atteinte myocardique virale active.
Au-delà des tableaux de myocardites aiguës bien connues de tous, un certain nombre de patients peuvent développer des atteintes inflammatoires subaiguës ou chroniques avec une présentation clinique de CMD, sans nécessairement de douleurs thoraciques ou d’élévation significative des enzymes cardiaques.
Leurs causes comportent les infections virales (parvovirus B19, HHV6) et, dans une moindre mesure, bactériennes (Lyme) ou parasitaires (Chagas), ainsi que les pathologies autoimmunes systémiques comme la sarcoïdose (parfois exclusivement cardiaques), le Churg et Strauss, les dermato/polymyosites ou parfois auto-immunes spécifiquement cardiaques.
Au-delà de l’IRM cardiaque qui peut permettre d’identifier des signes d’inflammation notamment sur les séquences en T2 ou certains patterns de rehaussement tardif évocateurs, les stratégies diagnostiques doivent reposer surtout sur la biopsie myocardique qui peut permettre d’identifier la présence d’infiltrats inflammatoires et d’effectuer une analyse virologique, sous réserve que le processus ne soit pas focal, et la TEP au 18FFDG qui est l’examen de référence en termes de sensibilité et de spécificité, mais avec malheureusement des difficultés structurelles d’accès en France.
Il est difficile d’établir des critères de sélection des patients éligibles à des explorations poussées pour rechercher une atteinte inflammatoire. L’utilisation de la biopsie myocardique et de la TEP sont de plus en plus larges voire quasi systématiques dans certaines équipes en Allemagne ou en Angleterre en cas de CMD non expliquée. Dans le contexte actuel en France, il paraît logique de proposer ces explorations chez les patients avec des signes en faveur d’une inflammation en IRM ou en cas de cardiomyopathie non étiquetée surtout si elle présente des signes de gravité sur le plan de l’insuffisance cardiaque ou rythmique car les implications pronostiques d’un non-diagnostic peuvent être importantes.
En pratique, comment procéder pour organiser le bilan ?
• De manière très concrète, une démarche séquentielle doit être proposée avec une première étape détaillée plus haut (bilan de 1re ligne) qui est relativement aisée à effectuer et qui doit faire l’objet d’une première synthèse critique une fois qu’elle est complète pour trancher si la cause est identifiée de manière formelle à ce stade.
• Si ce n’est pas le cas, le dépistage des apparentés du premier degré qui permet de d’identifier dans environ 20 à 35 % des cas des anomalies myocardiques (CMD, dilatation, dysfonction ventriculaire gauche) ou électriques qui permettent de s’orienter vers une cause génétique (ou certaines formes inflammatoires à composante héréditaire).
• L’étape suivante inclut les bilans génétiques et inflammatoires à envisager si une composante familiale est identifiée ou si le bilan reste négatif, d’autant plus que le patient est jeune et surtout s’il existe des signes de gravité (dysfonction ventriculaire gauche importante, troubles du rythme ventriculaire, évolutivité importante) ou des arguments en faveur d’une forme « arythmogène » (manifestations électriques supraventriculaires ou ventriculaires au premier plan pouvant contraster avec une dysfonction VG systolique encore modérée). Les bilans génétiques et inflammatoires sont de plus en plus complexes et requièrent l’expertise d’un centre de référence/compétence. Il est important que chaque praticien dispose d’un circuit rodé avec un correspondant ayant une expertise poussée dans le domaine des cardiomyopathies pour proposer une prise en charge optimale à ses patients.
En conclusion, il est crucial d’aller jusqu’au bout du bilan étiologique de CMD, sous peine de passer à côté de diagnostics pour lesquels des prises en charge spécifiques peuvent être proposées avec de fortes implications pronostiques.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :