Publié le 11 sep 2012Lecture 5 min
Insuffisance cardiaque systolique : quels bénéfices des antagonistes des récepteurs minéralocorticoïdes ?
M. DEKER
Heart Failure
La stratégie thérapeutique dans l’insuffisance cardiaque a beaucoup évolué depuis une trentaine d’années, permettant de mieux faire face à l’augmentation épidémique de cette pathologie dont la prévalence est aujourd’hui estimée à 15-16 millions de patients en Europe. De nombreux essais ont jalonné les progrès thérapeutiques pour aboutir aujourd’hui à la reconnaissance du rôle central des hormones minéralocorticoïdes et à l’importance clinique de leur blocage spécifique, démontré par l’essai EMPHASIS-HF avec l’éplérénone.
L’activation neurohormonale, qui implique entre autres le système adrénergique et le système rénine-angiotensine-aldostérone (SRAA), constitue un mécanisme adaptatif en réponse à la défaillance précoce du myocarde. Ce mécanisme, utile à la phase précoce, a des effets délétères à plus long terme : hypertrophie et remodelage myocardique, apoptose des myocytes, vasoconstriction du système artériel, qui aggravent encore la dysfonction ventriculaire gauche. La validité de ce concept a d’abord été démontrée avec l’introduction des inhibiteurs de l’enzyme de conversion (IEC) dans les études CONSENSUS, puis SOLVD. L’intérêt des bêtabloquants a ensuite été reconnu, la combinaison de ces deux thérapeutiques permettant de réduire de 34 à 65 % en moyenne le risque de mortalité et de 30 à 50 % le risque de mort subite chez l’insuffisant cardiaque.
Il restait à cibler l’aldostérone, dont les effets délétères potentiels sont multiples, pour clore le concept neuroendocrine dans l’insuffisance cardiaque.
De RALES à EMPHASIS-HF
La première étude validant l’intérêt d’antagoniser l’aldostérone est l’essai RALES qui a montré, chez des insuffisants cardiaques sévères recevant un traitement optimal, une augmentation de 30 % de la survie grâce à la spironolactone. Puis en prévention de l’insuffisance cardiaque post-infarctus, l’éplérénone a démontré dans l’étude EPHESUS une réduction du risque de mortalité ou d’hospitalisation de cause cardiovasculaire de 13 % (p = 0,002) et de mortalité toutes causes de 15 % (p = 0,008). La démonstration finale vient de l’étude EMPHASIS-HF réalisée chez des insuffisants cardiaques modérés traités de manière optimale. La trithérapie inhibiteur du SRAA + bêtabloquant + éplérénone permet aujourd’hui d’optimiser le traitement, avec un recul de la mortalité à 6 % aujourd’hui comparativement à 16 % en 1991.
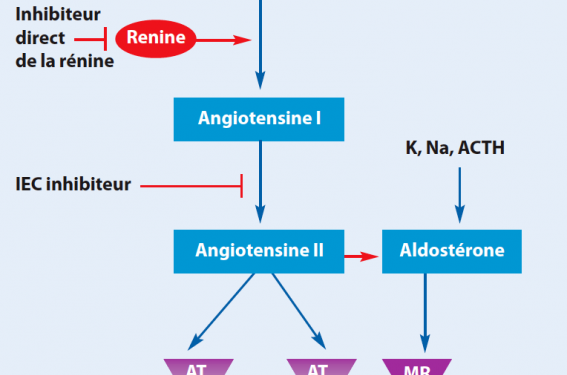
L’activation du système minéralocorticoïde exerce de multiples effets systémiques et locaux sur le système cardiovasculaire. L’expression des récepteurs minéralocorticoïdes est augmentée au niveau myocardique chez l’insuffisant cardiaque ; le cortisol, comme l’aldostérone, peuvent les activer et les taux de ces deux hormones constituent des facteurs prédictifs de survie chez l’insuffisant cardiaque. L’inhibition du système rénine-angiotensine par les IEC ou les antagonistes de l’angiotensine II (ARA II) ne bloque pas complètement la production d’aldostérone qui peut être activée par l’ACTH, le potassium et le sodium (figure).
Figure. Rationnel du blocage minéralocorticoïde.
L’éplérénone diffère de la spironolactone
Nous disposons de deux antagonistes des récepteurs minéralocorticoïdes (ARM), la spironolactone et l’éplérénone : la spironolactone possède également une affinité pour les récepteurs de la progestérone et des androgènes, alors que l’éplérénone est hautement spécifique des récepteurs minéralocorticoïdes. En outre, cette dernière a démontré un effet bénéfique additif à celui des IEC sur le remodelage ventriculaire gauche (JACC 2003 ; 42 : 1006-73), attesté par la diminution des marqueurs de la synthèse du collagène durant le remodelage post-IDM dans l’étude EPHESUS (Circulation 2009 ; 119 : 2471-9). Ces deux bloqueurs des minéralocorticoïdes diffèrent aussi par leurs propriétés pharmacocinétiques : la demi-vie de l’éplérénone est plus courte que celle des métabolites de la spironolactone (4-6 h vs 10-35 h). Il a aussi été montré que la spironolactone altère la fonction endothéliale et la variabilité cardiaque chez les diabétiques de type 2, alors que l’éplérénone améliore la dysfonction endothéliale et n’interfère pas avec le contrôle glycémique et la cortisolémie chez le diabétique, contrairement à la spironolactone.
Éplérénone : un bénéfice/risque largement positif
La place accordée à l’éplérénone dans les dernières recommandations de l’ESC dans l’insuffisance cardiaque après la bithérapie IEC/ARA II + bêtabloquant est fondée sur les résultats de l’étude EMPHASIS-HF (NEJM 2011 ; 364 : 11-21). Cette étude, réalisée chez 2 737 patients insuffisants cardiaques (FEVG moyenne : 26 %), traités de manière optimale, montre une diminution de :
- 37 % de la mortalité cardiovasculaire ou des hospitalisations pour insuffisance cardiaque (p = 0,001) ;
- 24 % de la mortalité toutes causes (p = 0,008) ;
- 42 % des hospitalisations pour insuffisance cardiaque (p < 0,001) ;
- 23 % de l’ensemble des hospitalisations.
En outre, selon une analyse préspécifiée, l’incidence des nouveaux cas de fibrillations et flutters atriaux a significativement diminué (RRR = 42 %) (p = 0,034).
Ainsi, il a été calculé que le traitement de 19 patients (NNT) évite la survenue du critère principal et celui de 51 patients évite un décès par année de suivi.
Le traitement par l’éplérénone s’est avéré également bénéfique quel que soit le sous-groupe considéré. Les patients âgés (≥ 75 ans), plus sévères, tirent même davantage de bénéfice, sans surcroit d’hyperkaliémie. Le bénéfice est identique chez les diabétiques et les insuffisants rénaux, avec toutefois chez ces derniers une augmentation du risque d’hyperkaliémie. L’efficacité de l’éplérénone est relativement constante, quelle que soit la dose des traitements de base IEC et bêtabloquant. La kaliémie était surveillée régulièrement durant l’essai, ce qui explique une absence de surcroit d’hospitalisations et de décès dus à une hyperkaliémie durant l’étude.
Conclusion
La peur d’une hyperkaliémie ne devrait pas freiner la mise en route d’un traitement par éplérénone, dont les bénéfices sont aujourd’hui largement prouvés. Le bénéfice/risque, démontré avec l’éplérénone, ne peut pas être extrapolé à la spironolactone, dont la spécificité, le métabolisme et la posologie diffèrent. L’hyperkaliémie est une complication prédictible, évitable et gérable. Le bénéfice du traitement surpasse très largement ses effets délétères potentiels.
Congrès Heart Failure, Belgrade 19-22 mai 2012, avec la participation de J. McMurray (RU), P. Ponikowski (Pologne), J. Bauersachs (Allemagne) et F. Zannad (Nancy)
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :