Publié le 10 nov 2009Lecture 4 min
Qu’en est-il de la thrombose de stent actif ?
E. MILLARA
Congrès francophone de cardiologie interventionnelle
Bien que le taux très élevé (25 %) de thrombose sur les premiers stents des années 90 soit considérablement réduit, il se produit encore chaque année en Europe 5 000 thromboses de stent (TS), dont 1 000 sont fatales. Les 2/3 des TS surviennent dans les 4 semaines suivant l’implantation, mais il existe au-delà de la 1ère année un « bruit de fond » d’environ 0,5 à 0,6 % de TS tardives, concernant presque exclusivement les stents actifs.
Sécurité du stent : la bithérapie antiagrégante est vitale !
D’après P. Barragan
L’arrêt prématuré des antiagrégants est de loin le premier facteur de risque de TS, responsable de 29 % des cas. Les raisons en sont une intervention chirurgicale urgente (41 % des cas), un saignement (35 %) et une mauvaise observance (24 %). Sur ce dernier point, il apparaît que les « nuisances » quotidiennes (ecchymoses, etc.) liées à des saignements mineurs au cours d’un traitement antiagrégant chronique engendrent un taux non négligeable d’arrêts de traitements.
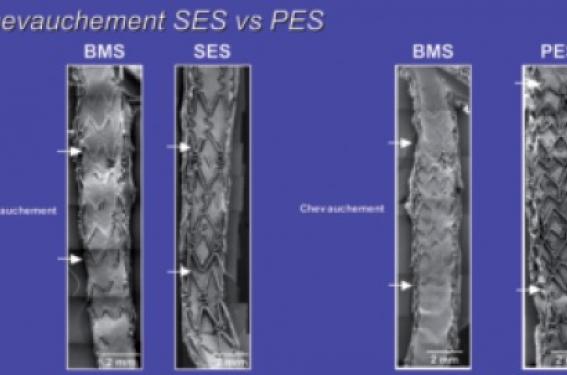
Le retard d’endothélisation est observé uniquement avec les stents actifs, qui retardent la cicatrisation et favorisent parfois l’inflammation. Le chevauchement des stents est un facteur de risque important du retard d’endothélisation et de risque thrombogène, et l’implantation d’emblée d’un seul stent long est préférable à des implantations successives avec risque de chevauchement (figure 1).
Expérimentalement, les nouveaux stents actifs de 2e ou 3e génération tels que le Xience engendrent nettement moins de réponse inflammatoire à 6 mois, 1 et 2 ans que les modèles plus anciens tels que le Cypher. Les mailles fines (80 μm vs 140 μm pour les stents antérieurs) ainsi que la réduction de moitié de l’épaisseur de polymère sont associées à une moindre incidence de TS tardives.
L’étude randomisée SPIRIT IV, ayant porté sur 3 690 patients, a comparé le Xience V au Taxus Express, avec un taux de TS à 1 an de 0,29 % versus 1,1 %, soit une réduction des trois-quart des TS. L'essai randomisé hollandais COMPARE a montré la même réduction de 74 % des TS à 1 an avec le Xience V, par rapport au Taxus Liberté (incidence des TS de 0,7 % vs 2,6 %) (figure 2).
Le patient diabétique : un risque élevé, un bénéfice élevé
D’après O. Varenne
Le diabète multiplie par 2 le risque de TS, ce qui ne doit pas occulter le bénéfice majeur que la population des diabétiques retire des stents actifs. Ainsi, selon le registre MASS-DAC, les patients diabétiques ayant reçu un stent actif ont une moindre mortalité à 2 ans que des patients non diabétiques appariés pour les facteurs de risque et la gravité des lésions.
Chez le diabétique, tous les facteurs concourent à l’augmentation du risque de TS : lésions coronariennes plus complexes et plus longues, existence d’un état inflammatoire chronique, moins bonne réponse aux antiagrégants en per-interventionnel comme en chronique. En effet, chez le diabétique, il existe une altération de la fonction plaquettaire, associée à une moindre production de NO et de prostacyclines. L’inhibition plaquettaire semble toutefois améliorée par l’augmentation de la dose d’antiagrégant (réduction de moitié des TS avec une double dose de clopidogrel, selon l’étude OASIS 7) ou par le prasugrel.
En pratique : les stents actifs de 3e génération et la bithérapie antiagrégante
D’après J. Berland
La TS tardive reste un événement rare : 2 % de TS 4 à 5 ans après l’implantation. De plus, l’importance clinique des TS s’atténue avec le temps : à 5 ans, si la mortalité totale est de 10 % et l’incidence des infarctus de 5 %, la mortalité par TS n’est que de 0,4 %. Le rôle des plaquettes est majeur au cours de la 1re année, et celui de l’inflammation est prépondérant dans les TS très tardives. L’importance du traitement antiplaquettaire n’est plus à démontrer, en particulier dans le premier mois. Or, une étude canadienne ayant suivi 10 000 patients montre que seuls 55 % d’entre eux achètent les médicaments prescrits le jour même de la sortie de l’hôpital, 16 % le jour suivant, 12 % entre le 2e et le 7e jour et 7 % ne les achètent jamais !
Le traitement ne doit pas être interrompu brutalement en cas d’intervention chirurgicale ou dentaire, un relais par héparine doit être mis en place, et en cas de doute, le cardiologue interventionnel doit être consulté.
Chez les patients à haut risque (diabétiques, multitronculaires), le recours au pontage peut parfois être préférable à l’angioplastie. Une pression d’implantation > 15 atmosphères réduit l’incidence d’événements ultérieurs. En cas de TS, le traitement antiagrégant doit être de nouveau administré à dose de charge, durant au moins 1 semaine, et si possible 1 mois. La mise à disposition prochaine du prasugrel sera appréciable chez les patients à haut risque. Les stents actifs de 3e génération semblent moins thrombogènes que les précédents.
21e Congrès Francophone de Cardiologie Interventionnelle Paris – Octobre 2009.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :