Explorations-Imagerie
Publié le 04 sep 2007Lecture 7 min
Place du scanner coronaire dans le dépistage d'une atteinte coronaire chez le diabétique
G. HELFT, Institut de Cardiologie, hôpital Pitié-Salpêtrière,Paris

Le Printemps de la cardiologie
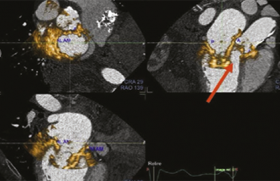
Le coroscanner est une méthode d’imagerie non invasive en coupes ayant suscité un engouement important depuis quelques années. En effet, on est passé à une technologie multidétecteurs de 4 à 16 puis 64 barrettes. De plus, des progrès dans les logiciels posttraitements ont été propices à l’expansion de la méthode. S’il s’agit d’un examen non invasif au sens de l’absence de ponction artérielle, il n’en demeure pas moins que le coroscanner nécessite :
- une injection d’un produit de contraste potentiellement néphrotoxique,
- des rayons X.
La résolution spatiale s’améliore avec l’augmentation du nombre de barrettes et si elle est actuellement autour de 0,5 mm, elle reste cependant inférieure à celle de la coronarographie conventionnelle qui est autour de 0,2 mm. Une fréquence cardiaque élevée entraîne un flou cinétique, justifiant l’usage fréquent de bêtabloquants. L’acquisition d’un angioscanner coronaire nécessite habituellement que le patient soit en rythme sinusal.
Mesure du score calcaire
Avant d’effectuer l’analyse coronaire, il est possible de calculer un score calcaire coronaire (initié par Agatston) dont la mesure coronaire est basée sur le nombre et la surface des dépôts calcaires dans la paroi artérielle. Les métaanalyses ont montré que ce score a une faible valeur pronostique compte-tenu d’une faible élévation du risque de survenue d’événements cardiovasculaires en dépit d’un score élevé chez une population à haut risque. Cependant, un score élevé peut permettre d’arrêter l’examen et de ne pas effectuer l’acquisition des coronaires, ce qui limite l’exposition aux rayons X. En effet, avec un score élevé, les calcifications coronaires importantes gêneront l’évaluation des sténoses coronaires et rendront l’examen ininterprétable. Les calcifications coronaires sont une composante importante de l’athérosclérose, ce qui fait que l’extension des calcifications est un bon marqueur de l’extension de l’athérosclérose coronaire. Cependant, il faut garder en mémoire que les sites des calcifications coronaires ne correspondent pas aux sites responsables des thromboses, au niveau desquelles la plaque d’athérosclérose se rompt, entraînant un infarctus du myocarde.
Habituellement, on considère que le groupe qui bénéficie le plus de la mesure du score calcaire coronaire est le groupe des patients asymptomatiques dans la catégorie ayant 10 à 20 % de risque d’événement cardiovasculaire grave à 10 ans.
Évaluation des sténoses coronaires par le scanner coronaire
Que faut-il retenir de l’ensemble des études à notre disposition ? Tout d’abord, il est clair que le tronc commun et l’interventriculaire antérieure proximale et moyenne sont plus facilement analysables que la circonflexe et la coronaire droite. Par ailleurs, les lésions proximales des artères coronaires sont plus facilement analysables que les lésions distales. Les calcifications sont l’une des causes les plus fréquentes de mauvaise appréciation des sténoses coronaires car il existe notamment un effet dit de volume partiel. La détection des sténoses significatives au coroscanner est l’enjeu véritable qui justifie en partie l’engouement pour cette technique. Il faut garder en mémoire que cet examen est opérateur-dépendant. Enfin, s’il est clair que l’augmentation des barrettes a amélioré la fiabilité de détection des lésions coronaires, il faut également reconnaître que les sensibilités et spécificités, valeur prédictive positive et valeur prédictive négative, se sont probablement moins améliorées que le pourcentage de segments non analysables, qui diminue très nettement avec l’augmentation des barrettes.
Le cas particulier des diabétiques
Chez les patients diabétiques, la maladie coronaire est à l’origine de 70 % des décès aux États-Unis. Chez ces patients, l’athérosclérose coronaire est plus diffuse, plus sévère et plus distale. Il y a davantage d’érosion que de rupture sur plaques d’athérosclérose. Les lésions d’athérosclérose sont plus riches en lipides, plus inflammatoires. Le caractère distal des lésions du diabétique rend les coroscanners d’interprétation difficile sur ces artères de petit calibre. L’ischémie myocardique silencieuse est plus fréquente chez le diabétique que chez le non-diabétique.
Un dépistage systématique ?
Par conséquent, la question du dépistage systématique de la maladie coronaire chez les patients diabétiques asymptomatiques à risque élevé est souvent posée. Bien que ce dépistage systématique n’ait pas été validé par une étude randomisée, la recherche d’une ischémie myocardique silencieuse est souvent proposée chez des patients qui ont un diabète évoluant depuis plus de 10 ans et qui sont à haut risque, c’est-à-dire d’un âge supérieur à 60 ans, soit porteurs de 2 autres facteurs de risque cardiovasculaire telle une dyslipidémie, une hypertension artérielle, un tabagisme de moins de trois ans ou un événement cardiovasculaire grave chez un apparenté du premier degré de moins de 60 ans. Le dépistage de l’ischémie silencieuse est également recommandé chez le diabétique de type 2 présentant soit une artériopathie oblitérante des membres inférieurs, soit un athérome carotidien, soit une protéinurie et chez le diabétique de type 2 présentant une microalbuminurie et 2 autres facteurs de risque cardiovasculaire.
L’épreuve d’effort en premier lieu
Habituellement, la recherche d’une ischémie myocardique silencieuse s’effectue soit par une épreuve d’effort si elle est possible, soit par une scintigraphie ou une échographie de stress si elle est impossible ou non contributive.
- Si l’épreuve d’effort est négative, une nouvelle évaluation à 3 ans est proposée ;
- Si elle est faiblement positive, une scintigraphie ou une échographie de stress est proposée ;
- Si elle est fortement positive, une coronarographie est proposée d’emblée ;
- En cas de scintigraphie ou d’échographie de stress négative, une nouvelle évaluation à 3 ans est proposée. En revanche, en cas de scintigraphie ou d’échographie de stress positive, la coronarographie est proposée.
La place du scanner
Le problème de l’intégration de ce scanner dans cet algorithme est difficile :
- aucune donnée solide dans la littérature ne permet de placer le scanner dans cet algorithme ;
- il ne faut pas oublier que l’IRM pourrait également s’intégrer dans cet algorithme, l’IRM étant devenue un examen de dépistage de l’ischémie tout à fait performant ;
- il ne faut pas oublier que l’éventuelle répétition d’un scanner pose le problème de l’irradiation répétitive.
De même, il faut garder présent à l’esprit que l’addition de l’irradiation se posera en cas d’examens successifs tels une scintigraphie myocardique, un scanner et une coronarographie. Dans le cas du recours à l’angiographie chez les patients diabétiques, des mesures spécifiques pour éviter les complications, notamment l’hydratation et l’arrêt des biguanides, sont indiqués. Il semble tout à fait souhaitable, même si cela semble difficilement réalisable en pratique, dans la mesure où les examens se passent en milieu radiologique, que les mêmes mesures soient appliquées pour la réalisation d’un coroscanner chez les patients diabétiques.
Quelles sont les indications potentielles du scanner ?
Rappelons tout d’abord qu’en général, compte-tenu de la bonne valeur prédictive négative, ce sont essentiellement les situations à probabilité faible dans lesquelles le coroscanner peut avoir une indication. Compte-tenu de la répétition potentielle tous les 3 ans de cet examen, la place du scanner dans l’indication qui nous intéresse ici n’est pas évidente.
Le scanner coronaire pourrait avoir une indication après la documentation d’une ischémie « modérée » par une scintigraphie ou une échographie de stress alors que la situation clinique n’est pas très engageante ou que le prescripteur pense que la coronarographie devrait être normale. On n’oubliera pas que l’information fonctionnelle ne sera pas donnée par le scanner quant au caractère potentiellement ischémiant de la lésion coronaire mise en évidence.
En dépit de l’attractivité du scanner, il ne faut pas oublier que seules peu d’études multicentriques ont montré l’intérêt du scanner. L’étude CATSCAN est à ce jour la seule grande étude multicentrique qui se soit intéressée à l’évaluation des coronaires par le scanner. Ses résultats ont été décevants d’après les nombreux faux positifs et le nombre important de segments coronaires non évaluables. Dans la conclusion de cette étude multicentrique, les auteurs estimaient que la pratique régulière du scanner 16 barrettes ne semblait pas justifiée mais que de par de la bonne sensibilité et de la bonne valeur prédictive négative, l’examen était utile pour exclure la maladie coronaire si un test de stress était non concluant ou suspect d’être un faux positif. Ceci est extrêmement réducteur et n’inscrit pas le scanner comme un examen de routine !
En pratique
En dépit de l’attractivité potentielle du scanner, sa place dans la détection de l’ischémie myocardique reste à définir, en particulier dans des situations à risque comme le diabète. Il ne faudra pas oublier que le scanner a essentiellement une très bonne valeur prédictive négative et que c’est un examen opérateur-dépendant ne donnant pas d’information fonctionnelle sur le caractère ischémiant de la sténose. Sa place précise reste à déterminer et sera fonction des études en cours et à venir, et de l’amélioration constante de la technologie.
L’auteur n’a pas déclaré de conflit d’intérêt.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :