Mise au point
Publié le 30 sep 2015Lecture 7 min
DAI en prévention primaire - Mieux sélectionner les patients insuffisants cardiaques à risque rythmique élevé ?
A. RINGLÉ, C. KOUAKAM, Hôpital Cardiologique, CHRU Lille.
Les recommandations européennes et américaines(1–3) élargissent et simplifient les indications d’implantation d’un défibrillateur automatique interne (DAI).
Problématique
Les recommandations européennes et américaines(1–3) élargissent et simplifient les indications d’implantation d’un défibrillateur automatique interne (DAI). Les recommandations en prévention primaire découlent principalement de l’étude MADIT II pour les cardiopathies ischémiques(4) (1 232 patients, FEVG ≤ 30 %, NYHA I-III – réduction de 31 % de la mortalité totale dans le groupe DAI) et SCD-HeFT pour les cardiopathies dilatées non ischémiques (2 521 patients dont 48 % de non-ischémiques, FEVG ≤ 35 %, NYHA II-III – réduction de 23 % de la mortalité totale en comparaison au traitement médical et à l’amiodarone)(5).
La problématique rencontrée ces dernières années suite à l’élargissement des recommandations est la diminution du pourcentage de patients tirant un réel bénéfice du DAI(6). Le nombre de DAI implantés mais non utilisés est croissant, avec seulement 20 à 25 % de thérapies appropriées en prévention primaire. De plus, près de la moitié des chocs délivrés concernent probablement des arythmies ventriculaires non soutenues ou de réduction spontanée. En effet, on dénombre deux fois plus de chocs appropriés dans le groupe DAI de l’étude MADIT II(4) que de morts subites dans le groupe contrôle.
Il convient d’évaluer le rapport bénéfice/risque en prenant en compte les complications potentielles du DAI (implantation, chocs inappropriés, etc.) ainsi que le rapport coût/bénéfice.
De plus, les patients à FEVG basses visés par les recommandations constituent un groupe large et hétérogène en termes de pronostic et de risque de mort subite. Il apparaît nécessaire d’affiner la stratification du risque de mort subite dans ces populations, et d’identifier des sous-groupes à haut risque pouvant tirer un réel bénéfice du DAI.
De récentes recommandations américaines de bonne pratique (2013) proposent une approche personnalisée en fonction de la sévérité de la cardiopathie, du délai de prise en charge, du résultat de l’étude électrophysiologique, et définissent des scores de bon usage adaptés à chaque situation(7).
Facteurs de risque principaux
(figure 1)
Figure 1. Analyses en sous groupes.
FEVG
Les recommandations retiennent comme valeur seuil 35 %. Cependant, les études montrent que seuls les patients avec une FEVG < 30 %(5) voire même < 25 %(4) tirent bénéfice de l’implantation d’un DAI.
NYHA
L’étude TOVA(8) a étudié de façon prospective la relation entre sévérité de l’insuffisance cardiaque congestive (ICC) et probabilité de choc approprié. Le risque de choc approprié à 1 an était de 12,1 % en présence d’une ICC, contre 6,5 % en son absence (p = 0,01). Deux facteurs de risque indépendants de choc approprié ont été retrouvés : la classe NYHA III (HR = 2,4 [1,16-4,98]), et une FEVG < 20 % (HR = 2,06 [1,04- 4,06]). L’association de ces deux paramètres définissait un groupe à très haut risque (33,4 vs 9,2 % de chocs ; HR = 3,9 [1,28-11,92]).
Âge
Les recommandations n’imposent pas de limite d’âge à l’implantation d’un DAI lorsque la survie prévisible avec un bon état fonctionnel est d’au moins 1 an. Cependant, les études montrent que les patients « jeunes » de moins de 60(4) à 65 ans(5) tirent un bénéfice plus important du DAI.
Largeur des QRS
Le bénéfice du DAI semble corrélé à la largeur des QRS, avec un gain plus important pour les sous-groupes à QRS larges ≥ 120 ms, et plus encore en cas de QRS > 150 ms(4,5). Ces patients relèvent, par ailleurs, d’une indication de resynchronisation, qui permet un remodelage inverse et participe à la diminution du risque rythmique.
Hospitalisations intercurrentes
En étudiant le sous-groupe de patients recevant un choc approprié dans l’étude MADIT II, J.P. Singh et al.(9) ont noté que la survenue d’hospitalisations intercurrentes pour insuffisance cardiaque (HR = 2,97 [2,15-4,09]) ou événement coronarien (HR = 1,66 [1,09- 2,52]) multipliait par 2 à 3 le risque de choc approprié ou de décès.
Traitements médicamenteux
Plusieurs études(5,9,10) ont identifié l’absence de traitement bêtabloquant (HR = 1,33 [1,01-1,75] ; p = 0,04) ou la prise de digitaliques (HR = 1,35 [1,01-1,80] ; p = 0,04)(9) comme des facteurs augmentant le risque de mort subite.
BNP
Le BNP est un facteur controversé, prédictif selon les études de défaillance hémodynamique ou de mort subite. R. Berger et al.(11) ont identifié le BNP comme facteur prédictif indépendant de mort subite. Un BNP < 130 pg/ml isolait un sous-groupe à très faible risque (survie sans mort subite 99 % vs 81 % ; p = 0,0001).
Tachycardie ventriculaire non soutenue (TVNS)
La majorité des études récentes montrent que la survenue d’épisodes de TVNS est un facteur peu discriminant (retrouvé chez 50 à 80 % des patients avec FEVG altérée) et ne constitue pas en soi un facteur de risque indépendant de mort subite(12,13).
En cas de survenue de TVNS dans un contexte de cardiopathie ischémique avec FEVG entre 35 et 40 %, il est recommandé de stratifier le risque rythmique en réalisant une stimulation ventriculaire programmée (SVP) et de n’implanter que les patients inductibles(14). Une étude récente suggère même que les patients avec FEVG ≤ 35 % non inductibles à la SVP ne tireraient pas bénéfice du DAI(15).
Scores de risque
Devant la diversité de ces facteurs de risque et la nécessité d’une approche globale du patient, certains auteurs ont élaboré des scores pour faciliter la pratique et affiner la stratification du risque.
Score de risque et cardiopathies ischémiques : « the U-shaped curve »
(figure 2)
Figure 2. « Courbe en U » illustrant le bénéfice du DAI dans les sous-groupes de risque de l’étude MADIT II. A : survie à 2 ans dans les groupes DAI (ICD) et traitement conventionnel (Conv.) B : réduction de la mortalité à 2 ans dans le groupe DAI en fonction du nombre de facteurs de risque (VHR = très haut risque). D’après Goldenberg et al.(16)
I. Goldenberg et al.(16) ont stratifié le risque de décès à 2 ans chez les 705 patients du bras DAI de l’étude MADIT II, à partir de 5 facteurs de risque indépendants de mortalité : NYHA > II, fibrillation atriale, QRS > 120 ms, âge > 70 ans et urée 26-50 mg/dl.
Le bénéfice du DAI a été quantifié dans différents sous-groupes en fonction du nombre de variables présentes (0 à 3), et dans un sous-groupe à très haut risque constitué d’insuffisants rénaux sévères avec urée > 50 mg/dl et/ou créatinine > 2,5 mg/dl (identifié au préalable comme marqueur le plus puissant de mortalité toute cause dans MADIT II)(17).
Le bénéfice réel du DAI suit une courbe en U : pas de réduction de mortalité pour les groupes à faible risque (0 facteur de risque) ou à risque élevé (> 3 facteurs de risque). Les premiers n’utiliseront pas leur DAI car leur risque de mort subite est très faible. Les seconds succomberont de défaillance hémodynamique ou des complications de leurs multiples comorbidités. En revanche, les groupes à risque intermédiaire (1 à 3 facteurs de risque) tirent un bénéfice important du DAI.
SCD-HeFT et le « Seatle Heart Failure Model-ICD » (SHFM)
W.C. Levy et al.(18) ont appliqué à la population de l’étude SCD-HeFT un modèle validé dans l’insuffisance cardiaque pour prédire le risque de mortalité toute cause et de mort subite : le SHFM(19), constitué de variables cliniques (âge, sexe, TAS, NYHA, origine ischémique), paracliniques (FEVG, natrémie, créatininémie) et thérapeutiques (IEC, ARA2, bêtabloquant, statine, digoxine, dose de diurétiques). Le bénéfice du DAI a été évalué dans 5 sous-groupes en fonction de la mortalité à 4 ans prédite par le SFHM.
La réduction de mortalité la plus importante est retrouvée dans les groupes à risque faible à intermédiaire (6,6 à 14 % vs -4,9 % si risque élevé), la proportion de mort subite décroissant avec la sévérité de l’insuffisance cardiaque (52 à 24 %), tandis que la défaillance hémodynamique prédomine dans les stades avancés. Les groupes avec mortalité annuelle > 20 % ne tirent pas bénéfice du DAI.
Quid du bénéfice à très long terme ?
En extrapolant les résultats des grandes études à des durées plus longues (> 20 ans), C.E. Raphaël et al.(20) ont montré que les patients à faible risque tiraient un bénéfice encore plus important avec un gain d’espérance de vie supérieur : 5 années gagnées pour un risque initial de mortalité de 5 %, contre 2 ans pour un risque initial de 15 %. Les études sous-estimeraient ce bénéfice en raison de leur durée limitée.
Et qu’attendre pour demain ?
D’autres facteurs de risque(21) ont été identifiés dans des études observationnelles comme prédictifs d’événements rythmiques, sans pourtant faire leurs preuves dans des études prospectives.
Des marqueurs électriques : l’alternance des ondes T (microvolt Twave alternans), la dynamicité du QT (rapport QT/RR) ou la variabilité de fréquence cardiaque post-extrasystolique (Heart Rate Turbulence), etc.
Dans le domaine de la recherche fondamentale : des polymorphismes génétiques (gènes du récepteur bêta-adrénergique, du canal calcique de type L), des marqueurs sériques du renouvellement du collagène de la matrice extracellulaire, etc.
Les nouvelles techniques d’imagerie : la tomographie par émission de positions (SPECT), l’IRM cardiaque, le 2D strain, etc.
Conclusion
Les patients appareillés uniquement sur la base des recommandations bénéficient dans une faible proportion de l’implantation d’un DAI en prévention primaire.
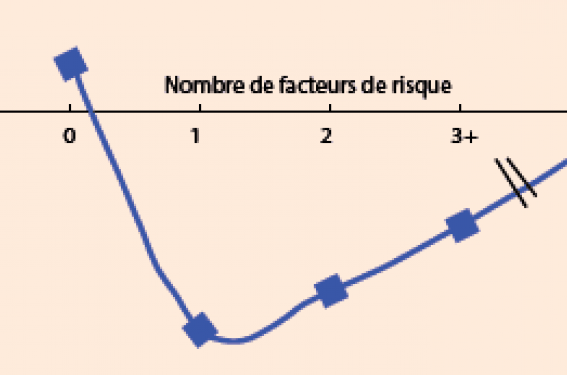
L’identification de spatients insuffisants cardiaques à risque rythmique « réellement » élevé reste un défi quotidien pour le cardiologue qui doit composer avec des facteurs de risque multiples et imparfaits. Tout en respectant les recommandations, il doit néanmoins essayer de sélectionner ceux qui en tireront réellement bénéfice (figure 3).
Figure 3. Quels patients insuffisants cardiaques peuvent réellement tirer bénéfice du DAI ?
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :


